Введение
Качество жизни, по определению ВОЗ, – это характеристика физического, психологического, эмоционального и социального функционирования, основанная на его субъективном восприятии [24]. Как показано в многочисленных исследованиях, депрессия является независимым фактором риска развития хронических неинфекционных заболеваний [8]. Очень остро встает вопрос о фармакотерапии депрессивных состояний состояний при сахарном диабете 2 типа (СД2), когда из-за сходства клинической симптоматики и проявлений тревожных расстройств их трудно дифференцировать, при этом нарушается приверженность пациентов лечению. Наличие тревожно-депрессивных расстройств способствует прогрессированию СД2 и его осложнений.
Цель исследования: оценка встречаемости тревожных и депрессивных расстройств у пациентов с СД1 и СД2 при плановой госпитализации.
Методы
Исследование проведено на базе эндокринологического отделения ГБУЗ НО «НОКБ им. Н.А. Семашко». В нем приняли участие только те пациенты, которые проходили плановую госпитализацию по поводу СД (их характеристика отражена в табл. 1) с длительностью диабета >3 лет, что исключает факта стрессового состояния при первичном выявлении заболевания и связанные с этим процедуры подбора сахароснижающей терапии. Включенные в исследование пациенты с СД1 и СД2 были сопоставимыми по полу, возрасту, индексу массы тела и продолжительности заболевания. На момент проведения исследования пациенты с СД1 (50 человек) следовали подобранному режиму инсулинотерапии, пациенты с СД2 (47 человек) принимали метформин в соответствии с Алгоритмами специализированной медицинской помощи больным сахарным диабетом [1]. Все обследованные лица подписали добровольное информированное согласие на участие в исследовании.
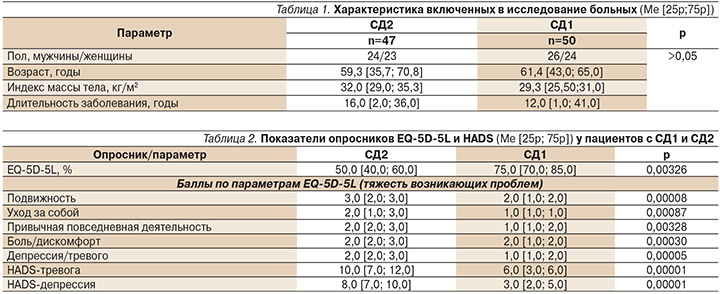
Перед началом процесса обучения в Школе диабета больным были предложены к заполнению опросники EQ-5D-5L [12] и Госпитальная шкала тревоги и депрессии (The Hospital Anxiety and Depression scale – HADS) [25].
EQ-5D-5L – описательная система, связанная со здоровьем и состоящая из 5 разделов (мобильность, уход за собой, обычная деятельность, боль/ дискомфорт, тревога/депрессия), по каждому из которых должен быть дан один из 5 ответов, оцениваемых в баллах: 1 – никаких проблем, 2 – небольшие проблемы, 3 – умеренные проблемы, 4 – серьезные проблемы, 5 – экстремальные проблемы.
Для оценки степени тревоги и депрессии использовали шкалу HADS (1983), которая валидизирована в России. С ее помощью распознаются эмоционально-поведенческие проявления тревожного и депрессивного спектров у лиц, получающих медицинскую помощь [4]. Уровень тревоги/депрессии оценивали по полученной сумме баллов на основании ответов на вопросы: 0–7 баллов – отсутствие достоверных симптомов тревоги/депрессии; 8–10 баллов – субклинический уровень тревоги/депрессии; ≥11 баллов – клинический уровень тревоги/депрессии.
При анализе данных с помощью критериев Шапиро–Уилка и Колмогорова–Смирнова распределение было отличным от нормального. Для описания полученных данных использовались медиана, а также верхний и нижний квартили, для сравнения независимых показателей – критерий U Манна–Уитни [9]. Использован пакет прикладных программ STATISTICA Statistica 10.0.228.8 Portable.
Результаты
Обобщенные данные о качестве жизни больных диабетом, полученные при использовании опросников представлены в табл. 2. Из них следует, что пациенты с СД2 оценивали качество жизни статистически значимо ниже по всем показателям, чем больные СД1.
Важно отметить, что в группе пациентов с СД1 не было зафиксировано показателей по шкале тревоги HADS >8, а по шкале депрессии HADS >7 баллов. Это означает, что ни один из пациентов на момент завершения опроса не испытывал даже субклинических проявлений депрессии или тревоги.
В то же время в группе больных СД2 не наблюдалось показателей по шкалам HADS <7 баллов (рис. 1).

Осуждение
Более выраженные тревога и депрессия у опрошенных пациентов с СД2 может объясняться не только их общим состоянием, сопутствующими соматическим заболеваниями, гендерными различиями [15], экономическим положением, но и большими, чем при СД1, нарушениями функционирования нервной системы больных. Достоверно доказан тот факт, что при СД2 наблюдаются более глубокие поражения на клеточном и генетическом уровнях со стороны всех органов и тканей по сравнению с СД1 [7].
Накопленный в обширных и разнонаправленных исследованиях опыт показал, что глюкозотоксичность, липотоксичность [3], окислительный стресс [6], ярко выраженные при СД2, способствуют развитию нейровоспалительных процессов [23]. В данных условиях существенный вклад в развитие расстройств в психо-эмоциональной сфере больных СД2 может вносить общее нарушение нейро-гуморальнойрегуляции [11, 19–20], инкретинового ответа [21], прогрессирование инсулинорезистентности [3].
С другой стороны, депрессия и тревога у пациентов с СД2 может иметь ятрогенный характер. Соблюдение диеты является неотъемлемой частью самоконтроля для достижения целевых уровней гликемии [1]. Необходимость контроля за потреблением пищи, снижение калоража у пациента с СД2 способны спровоцировать депрессивное расстройство, причем подавленное состояние больного снижает его приверженность терапии, что препятствует достижению целевых уровней гликемии и способствует ухудшению состояния [14, 18].
Необходимо учитывать, что пациенту с СД2 с течением времени требуется корректировать схему терапии ввиду особенностей патогенеза заболевания [1]. Ступенчатый переход к комбинированной терапии может расцениваться больным как неудача и бесцельно потраченное время, поэтому необходима поддержка его эмоционального статуса, который зачастую носит лабильный характер ввиду развивающейся энцефалопатии с эмоционально-волевым компонентом [17].
В силу этих обстоятельств пациенту требуется фармакотерапевтическая коррекция, необходимая для улучшения качества жизни, увеличения QALY (годы жизни больного с учетом влияния лечения и прогрессирования заболевания на качество жизни), способствующая большей приверженности больного лечению, соблюдению рекомендаций и режима питания.
Ввиду коморбидности пациента с СД2 необходимо учитывать особенности фармакокинетики и фармакодинамики пероральных сахароснижающих препаратов из-за полипрагмазии. Препаратом выбора в данном случае будет средство с минимальным потенциалом взаимодействий и наличием плейотропных эффектов [10]. Трициклические антидепрессанты, назначаемые по поводу нейропатических болей [22] из-за плохой переносимости и побочных эффектов, могут дискредитировать этот метод лечения депрессивных расстройств в общемедицинской практике. Ингибиторы моноаминоксидазы могут вызывать гипогликемии, трициклические антидепрессанты, и наоборот, – гипергликемии. Такие флуктуации глюкозы крови отрицательно сказываются на прогрессировании заболевания и провоцируют сердечно-сосудистые катастрофы [2].
Заключение
Руководствуясь литературными данными и результатами, полученными в исследовании, можно заключить, что тревожные расстройства у больных СД2 отличаются высокой распространенностью. Проблема выявления тревожно-депрессивных состояний у пациентов с СД2 на ранних стадиях заболевания достаточно актуальна, т.к. тревога возникает как психогенная реакция на наличие заболевания, возникновение осложнений и процесс лечения [5]. Для выявления тревожно-депрессивных расстройств после подбора соответствующего препарата желательно использовать соответствующие методы – интервью по шкале депрессии Гамильтона SIGH-D [16], шкалу депрессии Бека BDI [13], что позволит улучшить не только качество жизни больного СД2, но и эффективность сахароснижающей терапии, адекватно оценить результаты подобранной схемы лечения за счет увеличения комплаентности и индвидуализации.



