Введение
По данным Организации Объединенных Наций, доля пожилых людей в структуре населения мира достигнет к 2050 г. 22%. Сегодня в странах Европы эта доля уже составляет 25%, в Японии – более 30%. Во многих странах расходы на пенсионное обеспечение могут вырасти в 2–3 раза [1]. В 2017 г. Всемирная организация здравоохранения (ВОЗ) акцентировала внимание на неготовности международной системы охраны здоровья ответить на потребности людей старшего возраста и призвала улучшить координацию усилий между врачами разного профиля в оказании им медицинской помощи. Директор Департамента ВОЗ по вопросам старения и жизненного цикла Джон Берд сообщил, что «медицинские и социальные работники на всех уровнях могут сыграть важную роль в улучшении положения пожилых людей». ВОЗ рекомендует реагировать на их «комплексные потребности», не ограничиваясь обсуждением болезней, с которыми они приходят к врачам [2].
Значительно изменяется структура заболеваний по мере старения, в т.ч. кожных. Изменения, происходящие в организме, налагают отпечаток на характер и особенности течения дерматозов. Многие исследователи показали, что кожные болезни чаще встречаются у пожилых людей, чем у остальной популяции. Так, было выяснено, что 40% американцев между 65 и 74 годами жизни имеют минимум одно достаточно серьезное кожное заболевание, требующее обращения за помощью к врачу. У пожилых людей старше 74 лет выявлялась еще большая встречаемость тяжелых дерматозов. К сожалению, в российской официальной статистике отсутствует информация об истинном распространении болезней кожи среди изучаемого контингента [3–4].
Оценка соматического состояния пожилого пациента в обязательном порядке должна включать осмотр всех кожных покровов (даже в отсутствие соответствующих жалоб). Старение кожи условно подразделяют на естественное внутреннее и экзогенное старение (вызванное преимущественно ультрафиолетовыми лучами и другими внешними факторами, синоним – фотостарение). Естественное старение – изменения, которые представляют собой проявления нормальной зрелости, характерной для всех людей [5, 6].
Особенности дерматозов у лиц пожилого возраста
У пожилых людей происходят значительные морфологические и функциональные изменения в коже:
- уменьшается количество нервных рецепторов, ослабляются и изменяются нервно-сосудистые реакции;
- снижаются бактерицидные свойства кожи, ее электросопротивляемость, терморегуляция;
- снижаются метаболические процессы в коже, накапливаются недоокисленные продукты обмена веществ, развивается тканевая гипоксия;
- истончается эпидермис за счет преимущественного уменьшения рядов клеток шиповидного слоя (апоптоз кератиноцитов); в дерме – дистрофические изменения волокнистых структур, уменьшение количества и дистрофия клеточных элементов, утолщение и облитерация сосудов, атрофия сально-волосяных фолликулов и потовых желез;
- возрастные особенности иммунной недостаточности (синдром истощения), склонность к развитию иммунопатологических реакций [5].
Микроскопия кожи пожилых людей выявляет следующие нарушения:
- сглаживание границы дермы и эпидермиса (теряется нормальный складчатый вид);
- уменьшение числа меланоцитов и клеток Лангерганса;
- атрофию с понижением количества фибробластов, тучных клеток и кровеносных сосудов;
- депигментацию волос;
- утрату волосяных фолликулов;
- сокращение числа потовых желез;
- уменьшение количества коллагена, эластина и основного вещества [5].
В условиях демографического старения населения число коморбидных заболеваний значительно повышается. Наличие высокой коморбидности приводит к росту смертности пациентов с хроническими заболеваниями, снижению качества жизни и их социальной дезадаптации [7]. Распространенность коморбидности составляет до 98% у пациентов старшей возрастной группы (>65 лет) [8]. Число пожилых людей, страдающих одновременно четырьмя и более заболеваниями, по прогнозу ученых из Ньюкаслского университета, удвоится к 2035 г. [9]. Отличительной чертой дерматозов у пожилых людей является возникновение дерматозов на фоне других, чаще всего хронических, заболеваний, в результате чего развивается т.н. синдром взаимного отягощения. При этом сочетание симптомов дерматоза с симптомами сопутствующих заболеваний, число которых по мере старения увеличивается, создает значительные диагностические и лечебные сложности. С другой стороны, источником ошибок диагностики может быть наличие «букета» симптомов при системных дерматозах, удельный вес которых достаточно высок. В геронтологии известны случаи несоответствия между скудной симптоматикой и тяжестью заболевания со склонностью к хроническому рецидивирующему течению и появлению атипичных форм дерматозов [10]. Старческая ареактивность обусловливает развитие субклинических форм с медленным нарастанием клинических признаков дерматоза, однако нередко поражение кожи приобретает диссеминированный характер. По данным ряда авторов, в Российской Федерации около 75% пациентов пожилого возраста хронически находятся в состоянии декомпенсации, что приводит к снижению качества жизни, инвалидизации и смерти. В пожилом возрасте дерматолог нередко является единственным специалистом, к которому обращается пациент, и первым, кто может выявить наличие соматической патологии [11].
Виды поражений кожи в пожилом возрасте
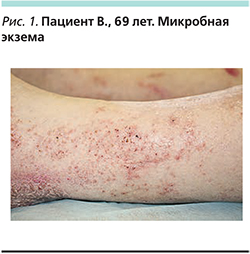 Наиболее частыми поражениями кожи (не дерматозы) в старческом возрасте являются трофические изменения и язвы, с которыми многие пациенты обращаются напрямую к хирургу. В Российской Федерации, по данным ряда авторов, на долю лиц пожилого возраста на амбулаторном приеме у дерматолога приходится 24,3% пациентов с экземой и 15,5% с псориазом, в стационарных условиях – 26,7 и 46,7% случаев соответственно [11]. Согласно данным другого российского исследования, из 457 гериатрических пациентов с дерматозами, включенных в исследование, 22% обратились к дерматологу именно с диагнозом экзема (рис. 1) [11–13].
Наиболее частыми поражениями кожи (не дерматозы) в старческом возрасте являются трофические изменения и язвы, с которыми многие пациенты обращаются напрямую к хирургу. В Российской Федерации, по данным ряда авторов, на долю лиц пожилого возраста на амбулаторном приеме у дерматолога приходится 24,3% пациентов с экземой и 15,5% с псориазом, в стационарных условиях – 26,7 и 46,7% случаев соответственно [11]. Согласно данным другого российского исследования, из 457 гериатрических пациентов с дерматозами, включенных в исследование, 22% обратились к дерматологу именно с диагнозом экзема (рис. 1) [11–13].
Возрастные изменения свойственны многим хроническим дерматозам, отметим лишь некоторые распространенные заболевания.
Среди воспалительных заболеваний кожи наиболее распространены у пожилых следующие дерматозы [5]:
- ксероз (сухая кожа);
- поверхностные микозы;
- контактные дерматиты;
- застойный дерматит;
- себорейный дерматит;
- розовые угри (в т.ч. ринофима).
В пожилом возрасте аллергические и зудящие дерматозы занимают ведущее место в структуре кожной патологии, составляя 55,8 и 47,4% соответственно, что определяет высокую актуальность проблемы [14]. При этом заболеваемость, а соответственно, и потребность по отдельным видам специализированной помощи (в т.ч. и дерматологической) в 1,5–3 раза выше, чем у людей трудоспособного возраста [15]. Зуд является одной из самых распространенных связанных с кожей жалобой пожилых больных. В большинстве случаев зуд вызван только ксерозом, часто обостряется при низкой влажности, частом мытье или нанесении на кожу раздражителей. Так называемый патологический зуд может быть обусловлен различными причинами: заболеваниями нервной системы (паркинсонизм, психозы, эпилепсия, психопатия и др.), внутренних органов (печень, поджелудочная железа, почки), эндокринными нарушениями (сахарный диабет, тиреотоксикоз), злокачественными опухолями внутренних органов и крови (лейкозы, лимфогрануломатоз) [16]. С учетом многочисленных изменений, которые сопровождают преклонный возраст, устранение зуда в пожилом возрасте представляет особую клиническую, зачастую полидисциплинарную проблему [17].
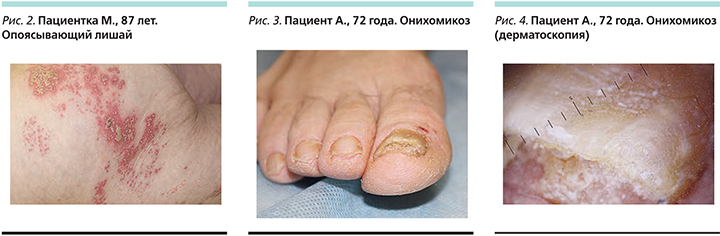
Опоясывающий лишай. В пожилом возрасте вследствие снижения иммунной реактивности организма возрастает заболеваемость вирусными инфекциями, в т.ч. рецидивирующими формами. Достаточно часто развивается опоясывающий лишай, возбудителем которого является вирус герпеса. Заболеваемость опоясывающим лишаем достигает своего пика в возрасте 75 лет и составляет приблизительно 1500 случаев на 100 тыс. человек ежегодно [18]. Заболевание развивается при проникновении вируса в ослабленный организм или возникает вследствие реактивации ранее занесенной инфекции. Чаще всего на коже грудной клетки, лица, верхних конечностей появляются болезненные сгруппированные пузырьки с прозрачным содержимым на гиперемированном основании (рис. 2). Постгерпетическая невралгия, редкая среди пациентов моложе 40 лет, отмечается более чем у 40% больных 60–69 лет и у 50% пациентов 70 лет и старше [18].
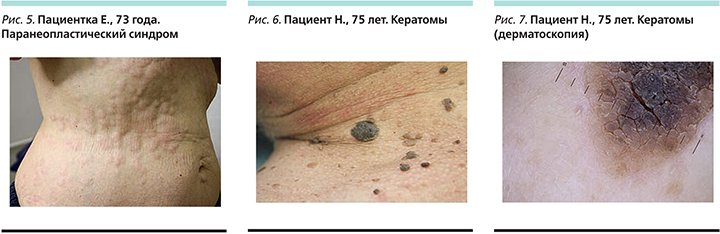
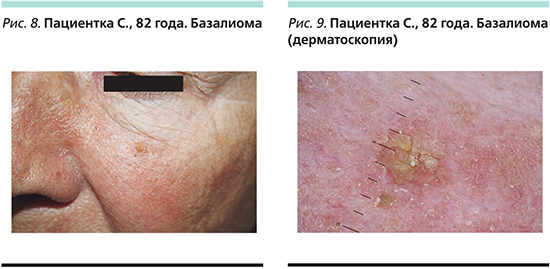
Онихомикоз отмечается приблизительно у 40% пациентов старше 60 лет, а микоз стоп – приблизительно у 80% этой группы населения (рис. 3, 4) [19–21].
Дерматозы параонкологические (син. дерматозы паранеопластические) – кожные реакции на злокачественные новообразования внутренних органов и систем, которые изменяют физиологические процессы в организме и приводят к накоплению в нем обычно биологически активных веществ (гормоны, факторы роста и др.) и опухолевых антигенов, способствующих возникновению новых клинических симптомов (рис. 5) [5].
Поражения кожи и слизистых оболочек при этом можно разделить на 3 группы [5]:
- наследственные синдромы, при которых злокачественная опухоль сочетается с заболеванием кожи и слизистых оболочек;
- паранеопластические дерматозы, обусловленные влиянием опухоли на метаболизм, иммунитет и регуляторные системы организма;
- метастазирование злокачественных опухолей в кожу и слизистые оболочки.
Новообразования. Заболеваемость раком кожи, включая меланому, экспоненциально возрастает с возрастом, видимо, отчасти в связи с накопительным воздействием канцерогенов в течение жизни, влияющих на клеточное деление и приводящих к риску мутаций. Главным этиологическим фактором развития рака кожи является ультрафиолетовое излучение. Злокачественные опухоли чаще всего появляются на лице, с нечеткими контурами, розового или коричневого цвета, склонные к изъязвлению и распаду [22].
Наиболее распространенные типы опухолей кожи у пожилых людей [5]:
Доброкачественные опухоли:
- себорейный кератоз;
- капиллярные гемангиомы;
- акрохордоны;
- гиперплазия сальных желез.
Предраковые образования [5]:
- старческий кератоз (рис. 6, 7);
- болезнь Боуэна.
Злокачественные опухоли [5]:
- базально-клеточный рак (базалиома; рис. 8, 9);
- плоскоклеточный рак;
- меланома.
Сбору анамнеза у лиц пожилого возраста с дерматозами необходимо посвятить достаточно много времени, т.к. от его тщательности во многом будет зависеть эффективность последующей терапии. Необходимо выяснить перенесенные кожные и соматические заболевания, сопутствующие соматические заболевания, лекарственные препараты, получаемые больными в прошлом и в настоящее время, аллергоанамнез.
Лечение
Фармакотерапия пациентов пожилого возраста имеет ряд сложностей по следующим причинам [23]:
- возрастные изменения фармакокинетики и фармакодинамики;
- вынужденная полипрагмазия из-за полиморбидности;
- низкая приверженность лечению;
- высокая частота побочных эффектов;
- ограниченные финансовые возможности для покупки эффективных лекарств.
Также важно обратить внимание на то, что у пожилых вредна не только гипо-, но и гипердиагностика в силу неправильного восприятия возрастных норм, данных функциональных исследований и клинических анализов, трактовка их как симптомов заболевания и последующая нерациональная фармакотерапия [24].
У пожилых пациентов в силу полиморбидности важно учесть лекарственное взаимодействие различных препаратов, рассмотреть возможность отмены на время части из них (соотнеся важность решения кожной и соматических проблем). Безусловно, при возможности необходимо отдавать предпочтение наружному лечению, внимательно отнестись к уходу за кожей (он должен отличаться от такового в других возрастных периодах). Через чувствительную кожу пожилых людей препараты всасываются быстрее и системные эффекты проявляются быстрее, поэтому для пожилых предпочтительны более легкие лекарственные формы – кремы или эмульсии (особенно на лице и в складках кожи) [25].
Заключение
В заключение следует отметить, что в процессе послевузовской подготовки врачей – гериатров, семейных врачей и терапевтов, важно уделять больше внимания вопросам правильного ухода за кожей пожилых пациентов, отличиям физиологического и патологического старения кожи, связи соматических заболеваний и заболеваний кожи у пожилых, индивидуальному подходу к терапии, соответствующему возрастным особенностям пациентов.



