Введение
В современном мире статус успешного человека во многом определяется его внешним видом, включая красоту волос, кожи, а также здоровьем ногтей.
История использования косметических средств для ногтей датируется 5000 г. до н.э. [1]. Уже в древности женщины Египта, Индии и Китая применяли подручные материалы в качестве декорирования ногтевых пластин (НП). Так, в Индии женщины в качестве покрытия для ногтей использовали хну, в Китае в обиход шли воск и сборы цветов [2]. По покрытию НП также можно было судить о происхождении человека. Женщины королевских семей Древнего Китая покрывали свои ногти серебром и золотом, в Индии принадлежность к королев-скому роду определялась пигментами красных красителей [2].
Современные ногтевые покрытия получили распространение с 1932 г., благодаря американскому предпринимателю и основателю крупной косметической компании Charles Haskell Revson. Так появились цветные водонепроницаемые лаки для НП.
В настоящее время процедура коррекции ногтей продолжает пользоваться огромной популярностью не только среди женщин, но и среди лиц мужского пола. Только в 2014 г. на мани-кюрные услуги в США было потрачено 8,54 млрд долл. США [3], а розничный рынок покрытий для ногтей увеличился с 3 млрд в 2007 г. 45 млрд в 2012-м [1].
Несмотря на то что услуги ногтевого сервиса направлены на улучшение эстетического вида НП, они могут оказывать и пагубное влияние на их здоровье [4, 5]. В 2004 г. Американ-ская ассоциация по контролю за отравляющими веществами (The American Association of Poison Control) выявила 224 792 случая негативного воздействия косметических средств на здоровье человека [6]. Среди таких негативных влияний большинство авторов признают ирритантный и аллергический контактный дерматиты [7].
Среди них 12% приходилось на косметические средства для маникюра, большая часть которых предназначалась для процедуры наращивания ногтей [8].
Одной из серьезных проблем дерматомикологии последних лет является проблема побочного действия и безопасности применения косметологических декоративных материалов, объединенных общим названием «шеллак». Данные материалы, используемые в декоративной косметике, не обладают сколько-нибудь значимыми противогрибковыми и антибактериальными свойствами, но при этом проявляют свойства герметика: при нанесении на любой биологический субстрат материал застывает, формируя под собой некое подобие камеры или щели [9]. В дальнейшем в этой щели могут сохраняться любые патогенные грибы и бактерии.
К основным проблемам, связанных с посещением маникюрных кабинетов, относятся травматическое поражение НП в виде онихолизиса, паронихии, присоединение микотической или бактериальной инфекции, контактный аллергический дерматит и даже меланома.
Распространенность онихомикоза в России среди населения составляет 5,5%, при этом каждое десятое обращение к врачу-дерматологу связано именно с этой патологией [10]; по старшим возрастным группам этот показатель составляет от 30 до 60% [11].
Онихомикоз (греч. onyx, onychos – ноготь, mykes – гриб) – инфекционное поражение НП грибковой этиологии. К основным группам грибов, ассоциированным с онихомикозом, относятся дерматомицеты, недерматомицетные плесени, а также дрожжеподобные грибы. Среди дерматомицетов основными возбудителями заболевания являются Trichophyton rubrum, Trichophyton mentagrophytes, Epidermoohyton floccosum, недерматофитных грибов – Aspergillus, Alternaria, Fusarium, Acremonium, Scopulariopsis, Scytalidium, дрожжей – Candida albicans [12].
На долю дерматомицетов рода Trichophyton при онихомикозе стоп приходится 76,9–91,3%, C. albicans – 0,7–8,3%, недерматомицетных плесеней – 8–14% (Scopulariopsis, Scytalidium, Acremonium, Fusarium), прочих – 0,5%. Процентное соотношение грибковой флоры при локализации онихомикоза на кистях: дерматомицеты – 36,4%, Candida spp. – 44,5%, плесени – 16,5%; прочие – 0,4% [13].
Частота заболеваемости онихомикозами среди населения обусловлена как социальными, так и экономическими факторами [4, 11].
Заражение онихомикозом может произойти опосредованно – при использовании бесхозной обуви, посещении общественных бань, саун, бассейнов, а также маникюрных салонов. Заболеваемость после посещения мастеров ногтевого сервиса объясняется применением плохо обработанных инструментов, использованием гель-лаков и наращиванием искусственных НП [4].
Изобретение гель-лаков произвело революцию в сфере ногтевого бизнеса. В отличие от стандартного лака для ногтей гель-лак требует фотополимеризации [7, 14]. Его применение позволяет значительно увеличивать срок «службы» покрытия, тем самым сохраняя идеальный внешний вид НП на протяжении 3–4 недель. Представителем гель-лака является шеллак.
Шелла́к (от нидерл. schellak, англ. – shellac) – природная смолистая субстанция, экскретируемая самками насекомых-червецов [15]. Эти полужесткокрылые (подотряд «равнокрылые») насекомые, по внешности напоминающие жуков, паразитируют на деревьях тропического и субтропического поясов, в основном в Индии, и являются вредителями отдельных сельско-хозяйственных культур, в частности ценного лекарственного растения – кротонового дерева (Croton lechleri). Вместе с тем насекомые-червецы отдельных видов представляют собой (по аналогии с тутовым шелкопрядом) производителей вещества, используемого в косметологии и медицине. Наиболее известный из производителей шеллака – вид Kerria lacca (Laccifer lacca), описанный английским энтомологом Дж. Керром (J. Kerr, 1792).
Шеллак содержит алейритиновую кислоту (C16H32O5), дигидрооксификоцеролловую кислоту, шеллоловую кислоту (C15H20O5), шеллачный воск (до 5–6%), воду (до 2%), водорастворимый пигмент [16]. Субстанция хорошо растворима в щелочах и низших алифатических спиртах (в частности, метиловом и этиловом), слабо – в бензоле и почти не растворима в бензине, жирах и маслах [9, 15].
При комнатной температуре шеллак находится в твердом состоянии и сохраняет приданную ему форму. При нагревании (до 35°С) шеллак становится пластичным (и форма изделия может быть произвольно изменена), а при 80°С он плавится. При температурах от 80 до 120°C смолистое вещество становится нерастворимым [16].
Основной принцип нанесения гель-лаков заключается в послойном покрытии НП с использованием базового слоя, пигментированной эмали и итогового верхнего слоя [9]. Базовый слой обеспечивает адгезию материала к поверхности НП, а нанесение финишного покрытия способствует устойчивости шеллака к поверхностным сколам и трещинам. Такая технология увеличивает долговечность ногтевого покрытия.
Однако длительно находящийся на ногтях шеллак, с одной стороны, может служить резервуаром для грибковой инфекции, с другой – приводить к ее присоединению после травматического снятия [14]. В исследовании 2018 г. G.B. Klafke et al. проанализировали жизнеспособность T. rubrum в покрытиях для ногтей, включая базовый слой, цветные лаки и верхний слой, в течение 60 дней. Исследование выявило грибковый рост в верхнем слое покрытия, тем самым подчеркивая возможность непрямой передачи в распространении онихомикоза [17].
В то же время входящие в состав косметических средств консерванты, такие как натрия бензоат, сорбат калия, бензойная кислота и фенолы, уменьшают контаминирование микроорганизмами в отличие от косметики на масляной основе.
Проблема присоединения грибковой инфекции коснулась и наращивания ногтей. A. Shemer et al. (2008) провели исследование 68 женщин в возрасте от 27 до 62 лет с изменениями НП после снятия искусственных c целью выявления патогенной грибковой инфекции. В ходе исследования положительные микологические результаты были получены от 67 пациенток при посеве образцов, взятых из дистальной части пораженного ногтя [18].
Кроме того, искусственные ногти являются непроницаемыми для кислорода в отличие от стандартных лаков для ногтей, содержащих пленкообразующую нитроцеллюлозу, что также оказывает пагубное влияние на здоровье НП [7, 14].
Клинические проявления онихомикоза характеризуются стадийностью эволюции поражения ногтевой пластины [12, 13, 19]:
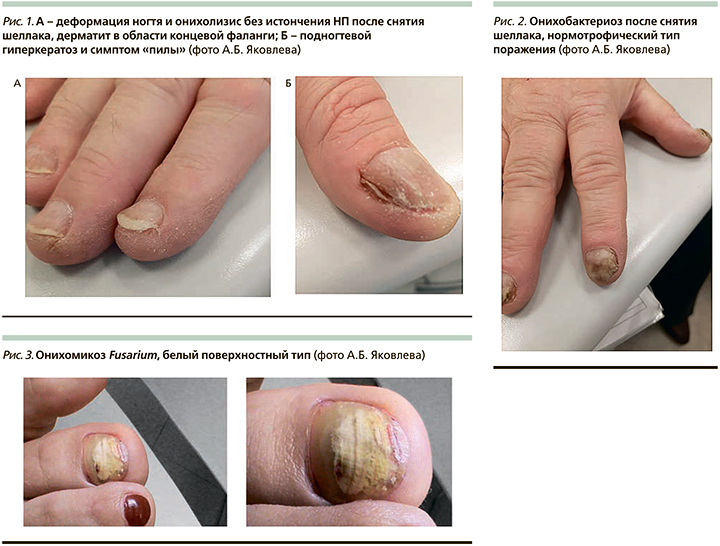
- краевое поражение – самый ранний тип, характеризующийся изменениями свободного края ногтя в виде желто-серых полос и узур, симптома «пилы» или «зарева» (рис. 1А);
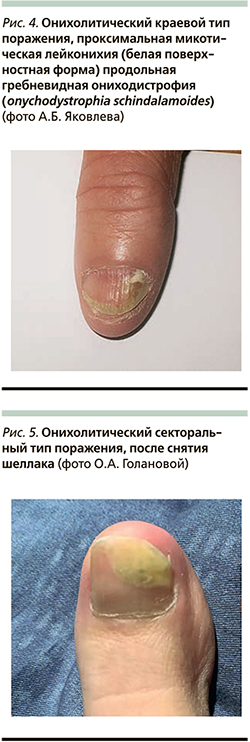
- нормотрофический тип – представленный в виде полос и участков изменения цвета НП от белого до охряно-желтого или зеленого без ее утолщения и подногтевого гиперкератоза (рис. 2);
- нормотрофический онихолитический тип – отделение визуально неизмененной НП от ногтевого ложа, чаще имеет травматическое происхождение и осложняется онихобактериозом; данный тип может быть представлен краевым (рис. 2) и секторальным (рис. 5) вариантами;
- гипертрофический тип – с присоединением нарастающего подногтевого гиперкератоза либо утолщением самой НП – онихауксис (рис. 1Б);
- белая поверхностная форма – является результатом быстрого прогрессирования заболевания, чаще вызывается нитчатыми грибами (в порядке убывания частоты) T. interdigitale, Fusarium, T. rubrum, Acremonium (рис. 3);
- проксимальный и проксимально-деформирующий тип с волнообразным поражением ногтевой пластины (характерен для поражения ногтя грибами Candida spp.);
- атрофический тип (как правило, вторичный), возникающий вследствие частых механических чисток ногтя.
Диагноз онихомикоза основывается на обнаружении возбудителя в патологическом материале. С этой целью применяют как традиционные методы диагностики, такие как прямая мик-роскопия с использованием гидроксида калия (КОН микроскопия), гистология с окраской PAS, так и новые молекулярно-генетические методы.
К новым диагностическим исследова-ниям относятся ПЦР-диагностика и ДНК-секвенирование [11].
 Метод с использованием гистохимического окрашивания обладает высокой чувствительностью, однако не может идентифицировать род и вид возбудителя в отличие от ПЦР, направ-ленной на определение видовой принадлежности гриба. Преимущество данного метода показано в работе 2019 г. Gustafson et al., которые сравнили метод диагностики ПЦР с гистопатологией по чувствительности (80 против 49%) и специфичности (92 против 79%) [20].
Метод с использованием гистохимического окрашивания обладает высокой чувствительностью, однако не может идентифицировать род и вид возбудителя в отличие от ПЦР, направ-ленной на определение видовой принадлежности гриба. Преимущество данного метода показано в работе 2019 г. Gustafson et al., которые сравнили метод диагностики ПЦР с гистопатологией по чувствительности (80 против 49%) и специфичности (92 против 79%) [20].
В последнее время при поражении НП прибегают к онихоскопической диагностике. К основным критериям, указывающим на проксимальный рост грибкового поражения, относятся наличие зубчатых краев и продольных белесоватых полосок [11]. Другие признаки микотического поражения включают черные точки, продольные борозды с пигментацией и наличие однородных очагов желтого цвета [21].
Посев с идентификацией вида возбудителя при онихомикозе имеет весьма низкую чувствительность, т.к. из такого плотного вещества, каким является ноготь, нитчатые грибы растут довольно плохо: рост наблюдается в 36–50% случаев [11, 13].
Целью настоящей работы cтало изучение спектра возбудителей, осложняющих течение ониходистрофии, индуцированной использованием шелл-лака, с разработкой рекомендации по лечению осложнений, вызванных приего применением.
Методы
Под нашим наблюдением находились 29 пациенток, обратившихся к дерматологу с изменениями НП кистей, обнаруженными после снятия шелллака.
Всем пациенткам были выполнены микроскопия с предварительным просветлением материала методом КОН, посевы патологического материала на среду Сабуро. При микроскопировании оценивалось не только наличие или отсутствие структур патогенных грибов (споры+мицелий), но и степень бактериальной обсемененности, определяемая визуально.
Степень тяжести патологического процесса в целом оценивалось клинически:
- легкая – изменение ногтей ограничиваются деформацией, гиперкератоз ногтевого ложа до 2 мм, явления паронихии выражены слабо;
- средняя степень – гиперкератоз ногтевого ложа более 2 мм, кроме деформации имеются явления онихошизиса, трахионихии, изменение цвета от «грязных» оттенков серого до коричневого, паронихия в виде эритемы и отечности ногтевых валиков;
- тяжелая степень – гиперкератоз ногтевого ложа более 2 мм, преобладают явления онихорексиса, изменение цвета от грязно-коричневого до черного, резкий отек и гиперемия околоногтевых валиков.
Наличие у пациентки поражения одной НП расценивалось как единичное, поражение двух и более из 10 НП кистей – как множественное.
Результаты исследования
Из 29 пациенток 20 имели множественные поражения (≥2) НП и лишь у 9 поражения концевых фаланг кистей были единичными.
Легкая степень поражения НП отмечена в 19 локализациях, поражения средней тяжести – в 33, тяжелые поражения – в 26 локализациях. Таким образом, общее количество пораженных НП 29 пациенток составило 78 локализаций, это 26,9% от общего количества НП.
Методом КОН-микроскопии мицелий грибов, расцененных как патогенные, был обнаружен у 19 пациенток (65,5%), из 49 локализаций.
Микроскопическая картина, позволяющая предположить дерматомицетный микоз, выявлена в 21 локализацим, соответствующая кандидозной онихии – в 15 локализациях, недерматомицетному микозу – в 19 локализациях; еще в 23 локализациях мицелий патогенных грибов не обнаружен, однако выявлена микроскопическая картина, соответствующая определению «бактериальное обсеменение», или «онихобактериоз».
Посевы патологического материала на патогенные грибы были выполнены в 22 случаях с 55 локализаций. Посевы на выявление бактериальных агентов не выполнялись.
Рост колоний был получен в 18 локализациях: T. rubrum – 6 локализаций (у 2 пациенток); C. albicans – 4 локализации; Scytalidium spp. – 3 локализации; Acremonium spp. – 3 локализации; Fusarium spp. – 2 локализации; Aspergillus niger – 1 локализация.
Таким образом, поражение ногтей недерматомицетными нитчатыми грибами обнаруживались чаще, чем классическими дерматомицетами. Кандидозные поражения как осложнение от шелллака встречались несколько реже.
В ходе исследования обнаружено, что недерматомицетные возбудители чаще формируют клиническую картину средней тяжести с паронихией различной степени выраженности.
Онихобактериоз составил 29,5% всех локализаций (рис. 2). Обнаружено, что сочетание массы бактерий в конкретной локализации с высеванием из нее патогенного гриба встречается относительно редко, в нашем исследовании – в 8 локализациях (10,25%), и во всех этих локализациях выявлялся рост только недерматомицетных нитчатых грибов.
Выводы
1. Этиологическая структура поражений ногтей в результате косметологической герметизации несколько отличается от таковой при классическом заражении:
а) на кистях уменьшается доля дерматомицетов и увеличивается доля недерматомицетных плесеней, из которых наиболее частыми являются роды Scytalidium и Aspergillus spp., доля грибов Candida почти не изменяется;
б) на стопах доля дерматомицетов не изменяется и в целом не отличается от среднепопуляционной, увеличиваются доли недерматомицетных плесеней и грибов Candida;
в) возрастает доля онихобактериоза кистей, представленного преимущественно комбинацией Pseudomonas aeruginosa и Proteus (до трети всех инфекционных поражений), доля онихобактериоза стоп не изменяется (по сравнению со среднепопуляционной).
2. По типу поражения НП преобладает преимущественно деформирующий (или проксимальнодеформирующий), а в запущенных случаях – гипертрофический тип.
3. Увеличивается в несколько раз доля первично-атрофического типа поражения ногтей кистей, который при «классическом» течении онихомикоза почти не регистрируется.
4. Несмотря на повышенную популярность маникюрных салонов, важно помнить об угрозе, скрытой под «маской» ногтевых покрытий. Врачу-дерматологу следует обращать особое внимание на здоровье НП и проводить профилактические осмотры с предварительным снятием косметических покрытий.
Рекомендации по результатам исследований
- В большинстве случаев после снятия шелллака требуется проведение чисток НП с удалением пораженной части.
- Как правило, после завершения серии чисток назначают короткий курс лечения с использованием комбинации «анилиновый краситель+комбинированный кортикостероид», продолжительность которой составляет 7–15 дней.
- С целью эрадикации недерматомицетных нитчатых грибов в местной терапии можно использовать препараты сертаконазола и/или циклопироксоламина, назначаемые 2 раза в день.
- При множественных поражениях требуется комбинированная терапия с назначением системного препарата. В таких случаях препаратом выбора служит итраконазол.
- При явлениях тяжелой паронихии в программу системной терапии включают антибиотик, препарат выбора – гентамицин в дозе 160 мг/сут в 2 приема внутримышечно.



