Частота экстремально ранних преждевременных родов, родов в сроках до 28 недель, составляет около 5% общего количества преждевременных родов [1].
Дети, рожденные в сроке от 22 до 28 недель беременности, обычно имеют экстремально низкую массу тела (до 1000 г) и крайне неблагоприятные прогнозы, высокий процент перинатальной и неонатальной смертности, бронхолегочных заболеваний и инвалидности [2].
В 30% случаев преждевременные роды начинаются с преждевременного разрыва плодных оболочек (ПРПО); некоторые авторы предлагают даже выделять ПРПО в отдельную форму преждевременных родов. ПРПО заключается в излитии околоплодных вод до начала родовой деятельности, что особенно опасно при сроках до 28 недель. Нарушение целостности плодных оболочек и излитие вод неминуемо приведут к преждевременным родам – спонтанным или индуцированным. Это лишь вопрос времени. Задача для практического акушерства – определить, какая должна быть выбрана тактика и что влияет на выбор тактики и времени родоразрешения беременных с ПРПО в сроки до 28 недель беременности. Это, пожалуй, один из самых дискутабельных вопросов в перинатологии XXI в.
Как патогенез разрыва мембран, так и последующие материнские и неонатальные осложнения тесно связаны с инфекционно-воспалительным фактором. Предполагается, что колонизация влагалища патогенными или условно патогенными бактериями активирует местную (цервикального канала и плодных оболочек) иммунную систему, приводя в действие каскад воспалительных реакций, что, в свою очередь, ведет к нарушению структуры плодных оболочек и их преждевременному разрыву. Было осуществлено много попыток найти ассоциации между определенными родами, видами бактерий, заселяющих влагалище, и осложнениями беременности. Существенный прорыв в понимании микробиоценоза мочеполовой системы стал возможен благодаря международному проекту «Микробиом человека», который позволил по-новому взглянуть на роль микроорганизмов в физиологии и патологии человека, в частности в преждевременных родах [1, 3], появилось понятие микробиома. Новейшие технологии секвенирования дали возможность расширить наши знания о микробиоте женской репродуктивной системы, плаценты, плода и продолжают активно развиваться.
Цель исследования: оценить течение беременности и перинатальные исходы у женщин с ПРПО в сроке от 22 до 28 недель при применении выжидательной тактики ведения.
Материалы и методы
Исследование проводилось в ФГБОУ ВО «Ростовский государственный медицинский университет» Минздрава России на базе ГБУ РО «Перинатальный центр» с 1 июня 2019 г. по 31 марта 2021 г. В исследование вошли 30 женщин с ПРПО в сроке от 22 до 28 недель беременности.
Критерии включения: возраст от 18 до 40 лет, европеоидная раса. Критерии исключения: беременность, наступившая в результате вспомогательных репродуктивных технологий, многоплодная беременность, многоводие, операции на шейке матки, врожденные пороки развития матки, пороки развития плода, наличие вируса иммунодефицита человека, гепатита В, гепатита С, сифилиса, тяжелая экстрагенитальная патология, гестационный сахарный диабет, терапия антибактериальными препаратами в течение беременности до включения в исследование, инвазивные методы лечения и диагностики (амниоцентез, амниоредукция), травмы во время беременности, вредные привычки (курение, алкоголизм).
При поступлении пациенток в ГБУ РО «Перинатальный центр» диагностические и лечебные мероприятия проводились в соответствии с Приказом Министерства здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении Порядка оказания медицинской помощи по профилю “акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)”» [4], действующего на момент проведения исследования (с 1 января 2021 г. – согласно Приказу Министерства здравоохранения РФ от 20 октября 2020 г. № 1130н «Об утверждении Порядка оказания медицинской помощи по профилю “акушерство и гинекология”» [5]); ведение осуществлялось с помощью действующих клинических рекомендаций (протокол лечения) «Преждевременные роды» от 2013 г. [6] (пересмотрены в 2020 г. [7]), в соответствии с приказом Минздрава России от 10 мая 2017 г. № 203н «Об утверждении критериев оценки качества медицинской помощи» [8]. Согласно клиническим рекомендациям, при наблюдении беременных с ПРПО в сроке от 22 до 28 недель беременности была применена выжидательная тактика во всех случаях. Для оценки исходов анализировали срок гестации при рождении, зрелость плода и его массу, тяжесть состояния новорожденного с помощью шкалы Апгар, частоту неонатального сепсиса, количество дней, проведенных ребенком в отделении детской реанимации. Первичной конечной точкой исследования являлась выживаемость детей в течение 7 суток после рождения.
Всем пациенткам, согласно действующим рекомендациям (протоколам лечения) «Преждевременные роды» [6, 7], проведено бактериологическое исследование отделяемого из цервикального канала с определением чувствительности возбудителя к антибиотикам и другим лекарственным препаратам, микроскопическое исследование отделяемого женских половых органов, а также была назначена антибактериальная терапия с целью максимального пролонгирования беременности. С целью определения бактериального состава влагалища у беременных с ПРПО было выполнено исследование микробиома с использованием генной технологии на основании 16S рРНК. Материал для исследования микробиома брали из заднего свода влагалища в первые 12 ч после излития околоплодных вод, до начала антибактериальной терапии, в сроки с 22-й по 28-ю неделю беременности.
Образцы помещали в стерильные пробирки с транспортной средой «транспортная среда с муколитиком» (Центральный научно-исследовательский институт эпидемиологии, Россия) и хранили при температуре +4°С до выделения ДНК. Определение состава микробиома влагалища проводили в лаборатории «Сербалаб» (Санкт-Петербург).
Состав микробиома влагалища у беременных в обеих группах был изучен согласно общепринятой таксономической классификации по рангам: тип, класс, порядок, семейство, род, вид. Было получено 30 типов, 43 класса, 150 семейств, 309 родов, 486 видов. Ранее нами была представлена сравнительная оценка микробиома влагалища у женщин с ПРПО в сроке от 22 до 28 недель беременности и физиологическим течением беременности в аналогичные сроки [9]. В данной работе представлен анализ результатов исследования микробиома влагалища у беременных с ПРПО в сроке от 22 до 28 недель беременности и связи с перинатальными исходами на основании сравнения частоты встречаемости бактериального агента и доли каждого микроорганизма в микробиоме влагалища, выраженной в процентах. Для описания долей был использован термин relative abundance, что переводится как «относительная представленность». В анализ были включены микроорганизмы, относительная представленность которых была более 2%.
Статистический анализ
Статистическая обработка полученных данных проведена с помощью пакета прикладных программ IBM SPSS Statistics 23. Для проверки гипотезы о подчинении исследуемой выборки нормальному закону распределения использовались статистические критерии Колмогорова–Смирнова и равенства дисперсий в сравниваемых группах (гомоскедастичность). Для описания количественных данных, имеющих нормальное распределение, использованы среднее арифметическое и стандартное отклонение M (SD); для отличающихся от нормального распределения – медианы и интерквартильные интервалы Me (Q1; Q3). При описании частот встречаемости качественных показателей указаны количество наблюдений признака, общее число наблюдений и их процентное соотношение.
Основное исследование проведено в одной группе. Для оценки связи (ассоциации) двух признаков был использован корреляционный анализ. При проведении корреляционного анализа использовался коэффициент Пирсона (при подчинении выборки нормальному закону распределения коэффициент корреляции обозначен как r) и коэффициент Спирмена (при отсутствии подчинения выборки нормальному закону распределения коэффициент корреляции обозначен как rs).
При сравнении совокупностей по качественным признакам были использованы методы непараметрической статистики (точный тест Фишера, классический критерий χ2 по Пирсону). Сравнение совокупностей по количественным признакам, учитывая отсутствие нормального распределения, проводилось с использованием непараметрического U-критерия Манна–Уитни. Размер выборки был достаточен для обеспечения мощности статистических критериев не менее 80% при сравнениях.
Расчет относительных рисков неблагоприятных исходов проводился по таблицам сопряженности.
Использовали общепринятые уровни статистической значимости: p<0,05.
Результаты
В исследование были включены 30 женщин с ПРПО в сроке от 22 до 28 недель беременности в возрасте от 18 до 40 лет европеоидной расы, соответствовавших критериям исследования. Клинико-анамнестическая характеристика беременных с ПРПО представлена в таблице 1.
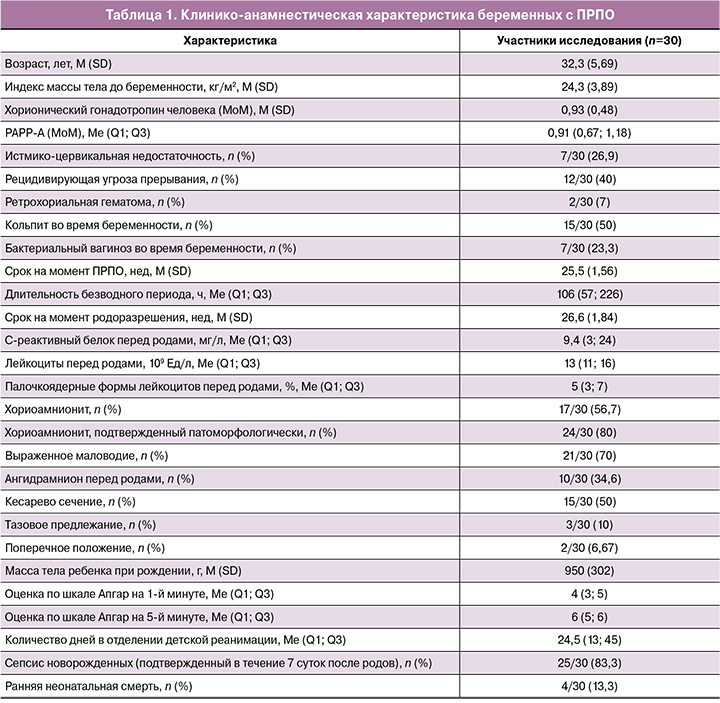
Срок беременности на момент ПРПО и включения в исследование составил 25,5 (1,56) недели. В исследование включали только пациенток, у которых длительность ПРПО не превышала на момент осмотра 12 ч. Диагноз ПРПО был установлен при визуальном подтверждении подтекания жидкости из цервикального канала при осмотре в зеркалах с использованием пробы кашлевого толчка, положительном амниотесте и/или положительном тесте AmniSure. Обязательным являлось ультразвуковое измерение индекса амниотической жидкости.
Тактика ведения была направлена на максимально длительное пролонгирование беременности до развития регулярной родовой деятельности у 10/30 (33,3%) женщин, появления выраженного маловодия в течение 3 дней или ангидрамниона у 12/30 (40%) женщин, появления признаков хориоамнионита у 6/30 (20%) женщин. Отслойка плаценты послужила показанием для родоразрешения у 1/30 (3,33%) женщины, выпадение петель пуповины – у 1/30 (3,33%) женщины.
Длительность безводного периода составила 106 (57; 226) ч и варьировалась от 0,45 до 910 ч. До 2 дней (48 ч и менее) латентный период имели 4/30 женщин, 2–7 дней (72–168 ч) – 18/30 женщин, более 7 дней (более 168 ч) – 8/30 женщин.
Всем пациенткам мониторировали общий анализ крови (лейкоциты, формула), С-реактивный белок в крови. Перед родами уровень лейкоцитов составил 13 (11; 16)×109 Ед/л, палочкоядерные формы лейкоцитов – 5 (3; 7)%, С-реактивный белок – 9,4 (3; 24) мг/л.
Срок беременности на момент родоразрешения составил 26,6 (1,84) недели. Частота оперативного родоразрешения составила 50% (15/30 женщин). Показаниями к оперативному родоразрешению женщин с ПРПО явились: выраженное маловодие в течение 3 дней или ангидрамнион и отсутствие регулярной родовой деятельности, тазовое предлежание плода, реже – рубец на матке после операции кесарева сечения, предлежание и отслойка плаценты, выпадение петель пуповины.
Масса тела детей при рождении составила 950 (302) г. Увеличение длительности безводного периода (измеренной в часах) при пролонгировании беременности (r=0,60 (0,30–0,79); p<0,001), как и увеличение срока беременности на момент родоразрешения (r=0,89 (0,78–0,95); p<0,001) было связано с увеличением массы тела новорожденных.
Еще одним подтверждением положительного влияния пролонгирования беременности было состояние новорожденных. Тяжесть оценивали по шкале Апгар. Оценка по шкале Апгар на 1-й минуте составила 4 (3; 5), на 5-й минуте – 6 (5; 6). Было отмечено, что чем выше был срок гестации на момент ПРПО, тем выше была оценка новорожденных по шкале Апгар на 1-й и 5-й минутах (rs=0,65 (0,37–0,82) при p<0,001 и rs=0,42 (0,07–0,68) при p=0,02 соответственно). А также, чем выше срок гестации на момент родоразрешения, тем выше баллы по шкале Апгар на 1-й минуте (rs=0,60 (0,30–0,79) при p<0,001). Аналогично, чем выше была масса тела ребенка при рождении, тем выше были баллы по шкале Апгар на 1-й и 5-й минутах (r=0,60 (0,30–0,79); p<0,001 и r=0,38 (0,20–0,65); p=0,04). Полученные данные говорят о том, что увеличение срока беременности в исследуемых случаях было ассоциировано с большей массой тела ребенка и меньшей степенью асфиксии при рождении (табл. 2).

Характеризуя перинатальные исходы у детей, рожденных от матерей с ПРПО, оценивали срок беременности на момент разрыва плодных оболочек и на момент родоразрешения, метод родоразрешения, длительность безводного периода, уровень индекса амниотической жидкости, С-реактивного белка, лейкоцитов, палочкоядерных форм нейтрофилов перед родами, микробиом влагалища беременных, массу новорожденного, степень асфиксии, оцененную по шкале Апгар, частоту хориоамнионита, неонатального сепсиса, количество дней, проведенных ребенком в отделении детской реанимации, выживаемость новорожденных в первые 7 дней жизни.
Факторами, ассоциированными с неблагоприятными перинатальными исходами, оказались уровень лейкоцитов и С-реактивного белка перед родоразрешением, а также бактерии родов Ureaplasma и Dialister в микробиоме влагалища.
Увеличение уровня С-реактивного белка ≥12 мг/л перед родоразрешением было ассоциировано с развитием хориоамнионита (ОР=2,1; 95% ДИ 1,14–5,71; p=0,03): у пациенток с уровнем С-реактивного белка ≥12 мг/л хориоамнионит развился в 11/14 случаев, у пациенток с уровнем С-реактивного белка <12 мг/л – в 6/16 случаев. При повышении числа лейкоцитов перед родоразрешением ≥12×109 риск неонатального сепсиса увеличивался в 1,71 раза (ОР=1,71; 95% ДИ 1,07–4,29; p=0,02): у пациенток с уровнем лейкоцитов ≥12×109 перед родоразрешением неонатальный сепсис наблюдался в 20/21 случаев, у пациенток с уровнем лейкоцитов <12×109 – в 5/9 случаев.
Анализ микробиома влагалища показал, что беременные с наличием бактерий рода Ureaplasma имели более низкую массу новорожденных (г): 865 (307), 1096 (238) (р=0,02) по сравнению с беременными без бактерий рода Ureaplasma в микробиоме влагалища. У беременных с наличием бактерий рода Dialister по сравнению с беременными, у которых бактерии рода Dialister не обнаружены, чаще развивался хориоамнионит (ОР=2,7; 95% ДИ 1,24–5,94; p=0,02): у пациенток с наличием бактерий рода Dialister хориоамнионит развился в 14/19 случаев, без бактерий рода Dialister – в 3/11 случаев. Также было выявлено, что относительная представленность (%) бактерий рода Ureaplasma была выше – 44,5 (13,3; 68,8) – у беременных с ПРПО, дети которых погибли, по сравнению с беременными, дети которых выжили в течение 7 дней после рождения – 0,28 (0; 16,3) (р=0,03) (рисунок).
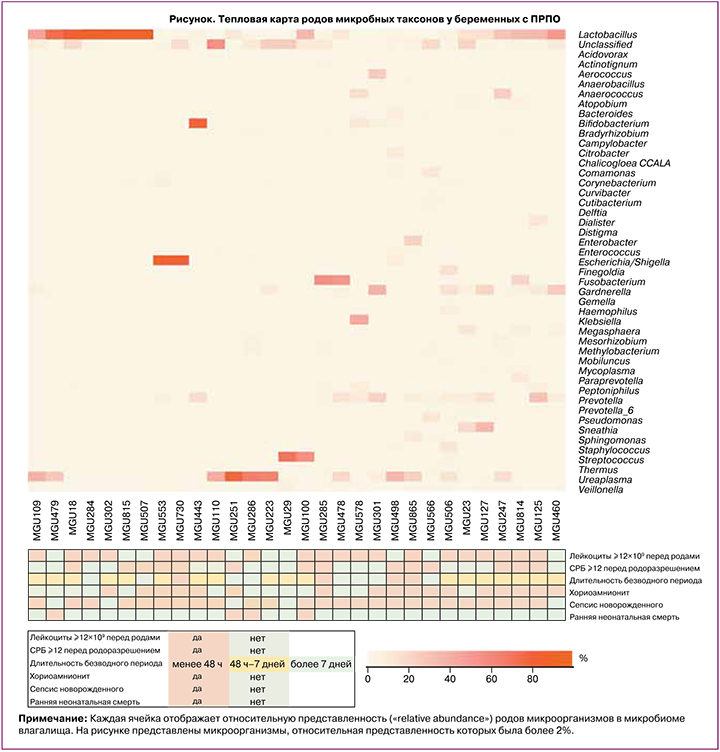
Анализ относительной представленности (%) и наличия других родов микроорганизмов в микробиоме влагалища, в том числе бактерий рода Lactobacillus, не выявил статистически значимых ассоциаций с неблагоприятными перинатальными исходами. При анализе срока беременности на момент ПРПО и на момент родоразрешения, метода родоразрешения, длительности безводного периода и уровня индекса амниотической жидкости значимых ассоциаций со степенью асфиксии, частотой хориоамнионита, неонатального сепсиса, количеством дней, проведенных ребенком в отделении детской реанимации, и смертностью новорожденных также обнаружено не было.
Обсуждение
Связь между неонатальным сепсисом и продолжительностью латентного периода впервые была описана еще в 1963 г. [10], хориоамнионит и маловодие после выжидательной тактики при ПРПО долгое время являлись основными причинами заболеваемости и смертности плода и новорожденного [11]. Однако последние исследования [2, 12–14], как и проведенный нами анализ, обнаружили противоречия в доказательствах этой связи.
Исследование J.H. Park et al. показало, что длительный латентный период (7 дней или более), хотя и несколько увеличивает риск возникновения бронхолегочной дисплазии, но, как и в проведенном нами исследовании, не влияет на выживаемость в неонатальном периоде [12]. В однофакторном анализе D. Drassinower et al. беременных с ПРПО в сроке от 24 до 32 недель в группе с латентным периодом более 4 недель новорожденные имели меньшую вероятность неонатального сепсиса по сравнению с беременными, у которых латентный период был менее 4 недель (6,8% против 17,2%; ОР=0,40; 95% ДИ 0,24–0,66) [13].
Метаанализ D.M. Bond et al., опубликованный в Cochrane Database Syst Rev в 2017 г., показал, что при ПРПО в сроке беременности от 25 до 37 недель не было обнаружено разницы в уровне младенческого сепсиса или младенческой смертности между группами с ранним родоразрешением и длительным латентным периодом. Но ранние роды увеличивают риск детской смерти после рождения, а также проблем с дыханием, поскольку новорожденным требуется дополнительная медицинская помощь, в связи с чем они с большей вероятностью поступали в реанимацию. У женщин, рандомизированных в группу с ранним родоразрешением, была выше частота индукции родов, кесарева сечения и воспаления слизистой оболочки матки, но ниже риск инфицирования плодных оболочек и меньше общий период пребывания в больнице [14].
Также проведенные ранее исследования показали, что хориоамнионит, характеризующийся лихорадкой у матери, лейкоцитозом, тахикардией, болезненностью матки, играет важную роль в заболеваемости недоношенных детей. Последствия хориоамнионита влияют на многие системы органов у плода и новорожденных, что приводит к таким состояниям, как церебральный паралич, ретинопатия недоношенных, повреждение почек и легких [15]. В нашем исследовании хориоамнионит не был подтвержден как изолированный фактор неблагоприятных перинатальных исходов, но было обнаружено, что лейкоцитоз 12×109 Ед/л и более у беременной перед родоразрешением и увеличение уровня С-реактивного белка ассоциированы с развитием хориоамнионита и сепсиса новорожденного. Особое значение в данном контексте приобретают инфекционный фактор и воспаление, которые часто являются первой причиной как разрыва плодных оболочек, так и развития последующих осложнений [16–20]. Согласно нашему исследованию, значение имели бактерии родов Ureaplasma и Dialister. Значимость выявленных микроорганизмов подтверждена результатами других исследований как при ПРПО, так и при других патологических состояниях [21–25].
Заключение
Таким образом, основываясь на полученных данных, можно сказать, что применение выжидательной тактики ассоциировано с благоприятными перинатальными исходами (увеличение массы тела новорожденного, снижение степени асфиксии при рождении). Риск развития неблагоприятных перинатальных исходов у детей, рожденных от женщин с ПРПО в сроке от 22 до 28 недель беременности, ассоциирован с появлением признаков системного воспалительного ответа, а также наличием бактерий родов Dialister, Ureaplasma и увеличением относительной представленности (%) бактерий рода Ureaplasma в микробиоме влагалища женщин.



