Аплазия матки и влагалища соответствует наиболее ранней стадии эмбрионального морфогенеза и, соответственно, является крайней степенью врожденного недоразвития внутренних органов женской репродуктивной системы [1–5].
Аплазия матки и влагалища наблюдается у 1:4000–5000 новорожденных девочек. При полной аплазии матки в большинстве случаев маточные трубы и яичники нормально развиты (при классическом варианте с нормальным кариотипом (46,ХХ); однако влагалище также отсутствует [3]. Хирургическое лечение направлено на создание искусственного влагалища (кольпопоэз) с целью восстановления сексуальной функции [5–11]. Благодаря развитию вспомогательных методов репродукции, возможны донация ооцитов и участие в программе суррогатного материнства [3, 11–14].
Однорогая матка представляет асимметричный вариант недоразвития матки, более часто встречается в популяции (примерно у 1:1500–2000 новорожденных девочек) и в 65% случаев сочетается с унилатеральной аплазией почки. При однорогой матке репродуктивный прогноз благоприятный, поскольку в большинстве случаев возможны беременность и роды через естественные родовые пути [9–11, 15, 16].
При полной (симметричной) аплазии матки и влагалища, а также при однорогой матке в большинстве случаев персистируют рудиментарные тяжи (валики) или функционирующие маточные рудименты. Хирургическая тактика неоднозначна, большинство авторов считают необходимостью удаление рудиментарного рога только при наличии функциональной активности или при болевом синдроме [1, 4–6, 14–16].
Проведенный нами клинический анализ, а также анализ данных литературы показали противоречивость в вопросах идентификации и терминологии, неоднозначность тактики оперативного лечения, высокую частоту осложнений и повторных операций, а также отсутствие данных о наличии сопутствующей гинекологической патологии у пациенток с полной или асимметричной формой недоразвития матки и наличием маточных рудиментов [2–5, 16–20].
Цель исследования – оптимизация хирургического лечения при полной или асимметричной аплазии матки.
Материалы и методы
В отделении оперативной гинекологии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. В.И. Кулакова» за период с 2016 по 2019 г. обследованы и оперированы 95 пациенток в возрасте от 18 до 39 лет, из них 63 – с аплазией матки и влагалища, 32 – с однорогой маткой (таблица).
Проведено полное клинико-лабораторное обследование, включая ультразвуковое исследование (УЗИ) органов малого таза и мочевой системы.
Оперативное лечение произведено согласно жалобам пациенток, выявленной форме аномалии, в соответствии с положениями Европейского консенсуса и клиническими рекомендациями по оказанию медицинской помощи, утвержденными Минздравом России.
Научное исследование одобрено комитетом по этике ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России (протокол № 9 от 22 ноября 2018 г. ).
Результаты исследования
Цитогенетическая диагностика методом флюоресцентной гибридизации in situ (FISH) проведена у 32 пациенток с аплазией матки и влагалища, выявлен нормальный женский кариотип (46,ХХ), однако у 12,5% определен мозаицизм моносомии Х хромосомы (45,Х/46,ХХ), что свидетельствует о необходимости проведения генетического обследования.
При аплазии матки и влагалища создание искусственного влагалища из тазовой брюшины произведено у 63 пациенток; одновременное удаление маточных рудиментов – у 26 пациенток (13 – нефункционирующих, 13 – функционирующих маточных рудиментов).
Макроскопически парные маточные рудименты у всех 63 пациенток с аплазией матки и влагалища представлены мышечными валиками овальной формы или тяжами, расположенными в малом тазу в латеральных областях, мезоперитонеально, в области пересечения круглых связок с маточными трубами и собственными связками яичников.
Выявлены следующие анатомо-морфологические варианты:
- маточные рудименты без признаков функциональной активности и без эндометриальной полости; представлены мышечными тяжами удлиненной формы толщиной около 12–15 мм – выявлены у 50 больных;
- маточные рудименты в 13 случаях представлены овальными мышечными валиками продолговатой формы, длиной около 3,5–4,0 см, толщиной 2,5–3,0 см, с замкнутой эндометриальной полостью диаметром около 6–8 мм; в 6 случаях полость расширена до 10–15 мм за счет гематометры.
Яичники у большинства пациенток были нормальных размеров и структуры, с наличием фолликулярного аппарата. В 12 случаях выявлены признаки поликистоза яичников – множество примордиальных фолликулов (10–16), белочная оболочка сглажена, блестящая; гистологически диагноз подтвержден при биопсии яичников.
У 13 пациенток удалены нефункционирующие маточные рудименты при операции создания искусственного влагалища из тазовой брюшины. Показания для удаления нефункционирующих маточных рудиментов: болевой синдром (n=7), наличие эндометриоидных гетеротопий (n=6). При гистологическом исследовании: нефункционирующие маточные рудименты представлены гладкомышечной тканью (миометрием), толщиной около 10–12 мм. Миоциты веретеновидной формы, расположены циркулярно, а в некоторых локусах разнонаправленно – архитектоника миометрия нарушена. В толще миометрия определяются единичные эндометриальные железы, вероятно, зачатки эутопического эндометрия.
При анализе клинических вариантов аплазии матки и влагалища выявлены признаки роста и проявления функциональной активности у 12 пациенток, что составляет 19%.
Клиническое наблюдение № 1
Пациентка Г., впервые оперирована в возрасте 22 лет в связи с полной аплазией матки и влагалища. Произведено создание искусственного влагалища из тазовой брюшины (кольпопоэз). При ревизии органов малого таза – маточные рудименты в виде тонких тяжей, без признаков функциональной активности. В возрасте 29 лет (через 7 лет) отмечен рост маточных рудиментов (по данным УЗИ), обратилась с жалобами на появление болей в нижних отделах живота, с ежемесячной периодичностью.
При повторной лапароскопии выявлены и удалены увеличенные маточные рудименты с признаками функциональной активности.
Гистологически: маточные рудименты представляют собой мышечные валики, на одном из участков визуализируется полость диаметром 3–4 мм, выстланная тонким эндометрием.
Сопутствующая гинекологическая патология при аплазии матки и влагалища имела место в 39,7% случаев: эндометриоидные гетеротопии различной локализации выявлены у 5 пациенток при наличии нефункционирующих маточных рудиментов и у 12 пациенток – с наличием функционирующих маточных рудиментов. Множественная миома матки выявлена у 8 пациенток с нефункционирующими маточными рудиментами, в том числе у 3 пациенток – гигантских размеров, и 1 пациентка оперирована повторно вследствие рецидива миомы матки.
 Клиническое наблюдение № 2
Клиническое наблюдение № 2
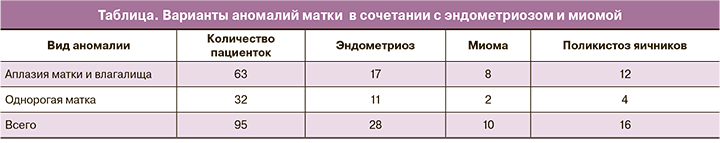
Пациентка А., 20 лет (рис. 1): аплазия матки и влагалища, маточные рудименты нефункционирующие, в виде тяжей. При лапароскопии выявлены обширные эндометриоидные гетеротопии на брюшине позадиматочного пространства.
При гистологическом исследовании маточных рудиментов в 37,5% случаев выявлен внутренний эндометриоз, в том числе при отсутствии эутопической эндометриальной полости.
Клиническое наблюдение № 3
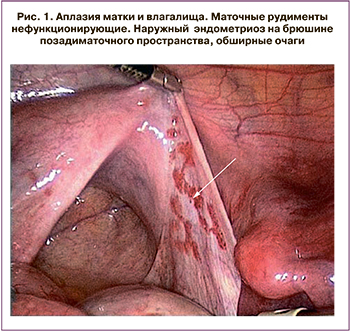
Уникальный клинический случай множественной миомы матки у пациентки М., 41 год, с аплазией матки и влагалища. Оперирована 3 раза: в возрасте 24 лет – лапароскопия, кольпопоэз из тазовой брюшины, удаление маточных рудиментов и фибром; через 7 лет – рецидив миомы матки гигантских размеров (лапаротомия, удаление гигантской миомы); повторно в 41 год удаление гигантской миомы матки, в условиях реинфузии аутоэритроцитов (рис. 2).
 Однорогая матка выявлена у 35 больных с различными морфологическими вариантами:
Однорогая матка выявлена у 35 больных с различными морфологическими вариантами:
- однорогая матка с нефункционирующим рудиментарным рогом (без эндометриальной полости) – у 12 больных;
- однорогая матка с наличием функционирующего рудиментарного рога, когда в толще рудиментарного рога имеется функционирующая эндометриальная полость, – у 20 больных;
- однорогая матка с нормальным наружным контуром, но при этом основной рог сообщается с маточной трубой и цервикальным каналом; от основного функционирующего рога латеральнее определяется рудиментарная эндометриальная полость, замкнутая или сообщающаяся с унилатеральной маточной трубой;
- однорогая матка без рудиментарного рога – при отсутствии рудиментарного рога определяется мышечный валик толщиной 5×8 мм в области слияния собственной связки яичника с круглой связкой и маточной трубой.
У 23 больных с однорогой маткой выявлена унилатеральная аплазия почки (на стороне рудиментарного маточного рога).
Пациентки с однорогой маткой жаловались на боли различной интенсивности с ежемесячной периодичностью, совпадающие с днями менструации.
У пациенток с однорогой маткой, независимо от клинической картины, удаляли рудиментарный рог лапароскопическим доступом с последующим его морфологическим изучением.
При проведении лапароскопии уточняли анатомический вариант однорогой матки. Для верификации диагноза выполняли гистероскопию, при которой определена полость матки веретеновидной формы и единственное устье маточной трубы. Верификация необходима, поскольку размеры функционирующего рудиментарного рога, увеличенного за счет гематометры, могут превышать размеры основного рога. После верификации анатомии рудиментарный маточный рог захватывали пулевыми щипцами и оттягивали максимально в контралатеральную сторону, отдаляя от стенки таза. С помощью биполярного коагулятора последовательно коагулированы и пересечены: круглая маточная связка, собственная связка яичника и маточный конец трубы. Рассекали передний и задний листки широких маточных связок, а также пузырно-маточную складку брюшины, рудиментарный рог отсекали и извлекали путем морцелляции через 12-мм боковой троакар.
В 2 случаях однорогой матки, содержащей замкнутую функционирующую полость рудиментарного рога при нормальном внешнем контуре матки (вариант 3), произведено рассечение серозного и мышечного слоев рудиментарного рога, полное иссечение функционирующего эндометрия рудиментарного рога, с последующим послойным ушиванием миометрия. Благодаря такой операции достигалось удаление функционирующего эндометрия, являющегося причиной острого болевого синдрома, без вскрытия полости основного рога. После операции можно планировать беременность через 6 месяцев, роды через естественные родовые пути.
Гистологическое исследование удаленного функционирующего маточного рога: маточный рог состоит из миометрия, внутри которого полость выстлана эндометрием в фазе пролиферации. Цервикальный канал и шейка матки отсутствуют. В рудиментарном роге мышечная ткань с хаотичным расположением мышечных волокон. Мышечные клетки в состоянии дистрофии, местами с мукоидозом и некробиозом. Имеются признаки внутреннего эндометриоза I–II степени. Эндометрий представлен базальным слоем с простыми трубчатыми железами.
Гетеротопическая беременность в рудиментарном маточном роге выявлена у 3 пациенток.
Клиническое наблюдение № 4
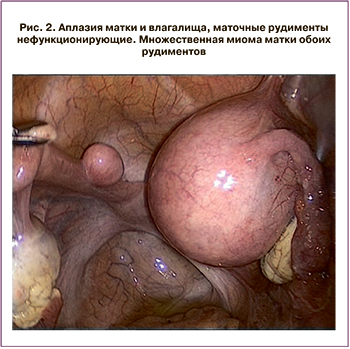
Пациентка К., 35 лет, обратилась по поводу беременности 5–6 недель (рис. 3). В анамнезе – первые оперативные роды в 38–39 недель путем операции кесарева сечения (КС). При оперативном лечении выявлена аномалия развития: однорогая матка без рудиментарного рога (рудиментарный рог представлен в виде тонкого тяжа). Боли во время менструации не беспокоили. Вторая беременность наступила спонтанно, желанная. По данным УЗИ выявлена прогрессирующая беременность в правом рудиментарном роге.
Лапароскопически обнаружено: однорогая матка размерами 6,0×5,5×5,5 см, отклонена влево; справа интимно прилежит рудиментарный рог размерами 4,5×4,0×5,0 см, расширен за счет плодного яйца, синюшного цвета. Произведено удаление правого рудиментарного рога, после отсечения на правое ребро основного рога наложены погружные серозно-мышечные швы.
Гистологически: рудиментарный маточный рог с толщиной интактного миометрия 7 мм, в полости – гравидарный эндометрий и прогрессирующее плодное яйцо малого срока беременности.
Клиническое наблюдение № 5
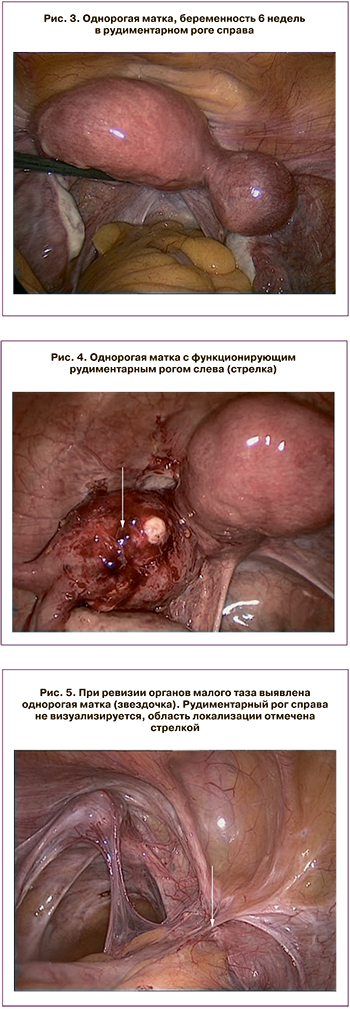
Пациентка Г., 30 лет, поступила в акушерское отделение в экстренном порядке. Диагноз: беременность 32–33 недель. Преждевременные оперативные роды по экстренным показаниям в связи с преждевременной отслойкой нормально расположенной плаценты. Произведено поперечно-надлобковое чревосечение, КС в нижнематочном сегменте. Перевязка внутренних подвздошных артерий. Кровопотеря 2700 мл, реинфузия аутоэритроцитов. Рожден мертвый плод весом 700 г из левой гемиполости. При обследовании в послеоперационном периоде, включая магнитно-резонансную томографию (МРТ) и УЗИ малого таза, выявлена однорогая матка с наличием функционирующего маточного рога слева. Рудиментарный рог размерами 4,0×3,4×4,5 см, по размерам незначительно меньше основного рога.
Произведена лапароскопия (рис. 4), морфологический вариант верифицирован (вариант 2), произведено удаление рудиментарного маточного рога слева. Гистологически: в рудиментарном роге слева –миометрий с очагами некроза и кальциноза, некоторые фрагменты выстланы гипотрофичным эндометрием (признаки грубых диспластических изменений).
Сложности оперативного удаления рудиментарного рога вследствие атипичного расположения (локализации) выявлены у 3 пациенток с однорогой маткой, перенесших несколько операций.
Клиническое наблюдение № 6
Пациентка Н., 31 год, жалобы на ежемесячные острые боли внизу живота, больше справа, с 14 лет. В 17 лет установлен диагноз: однорогая матка с наличием функционирующего рудиментарного рога справа; аплазия правой почки. Оперирована 5 раз по поводу выраженного болевого синдрома: удалены придатки справа, 2 раза – удаление рудиментарного рога. Болевой синдром сохраняется, не купируется анальгетиками.
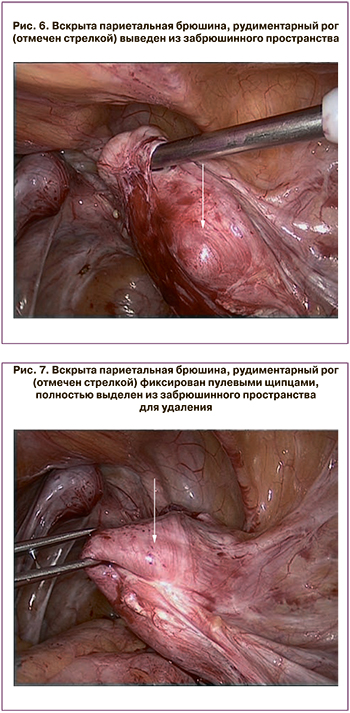
Произведена лапароскопия (рис. 5): в малом тазу выраженный спаечный процесс. Правые придатки оперативно удалены ранее. Имеется множество эндометриоидных очагов на париетальной брюшине брюшной полости и малого таза. Тело матки небольших размеров, 3,5×4,0×4,0 см, веретеновидной формы, отклонено влево, от нее отходит единственная маточная труба. Левый яичник субтотально резецирован ранее, в виде тяжа белесоватого цвета. Левая маточная труба свободная на всем протяжении, фимбрии выражены. Справа между внутренним и наружным подвздошными сосудами в забрюшинной области находится рудиментарный маточный рог размерами 5,0×4,5×6,0 см, расширенный за счет темно-геморрагического содержимого (рис. 6).
Произведена коагуляция круглой и воронко-тазовой связки справа биполяром, вскрыта брюшина и выделен рудиментарный маточный рог на всем протяжении острым и тупым путем (рис. 7). К нижнему полюсу прилежит фиброзный тяж со слизистым содержимым, по-видимому, рудиментарное влагалище. Коагулирован пучок маточных сосудов справа, рудиментарный рог отсечен и удален из брюшной полости путем морцелляции. Очаги эндометриоза коагулированы биполяром.
Заключение
Полученные клинические данные свидетельствуют о необходимости ранней диагностики, верификации анатомических вариантов недоразвития матки и оценки потенциальной возможности роста и пролиферации маточных рудиментов. Целесообразно расширение показаний для удаления маточных рудиментов: при выявлении признаков функциональной активности по данным УЗИ и допплерографии, наличии болевого синдрома или сопутствующей патологии (миома, наружный и внутренний эндометриоз).
Оптимизация хирургической тактики позволит своевременно предупредить развитие грозных осложнений и улучшить репродуктивные исходы.



