Выявляемость пороков сердца (ПС) при рутинном скрининговом исследовании за последние годы повысилась с 45–48% до 77–95% по различным нозологиям [1–3]. Одним из основных критериев качества диагностики пороков сердца является точность [4–7]. При транспозиции магистральных сосудов пренатальная выявляемость составляет около 70%, при тетраде Фалло (ТФ) – около 68%, при коарктации аорты (КоАо) – около 43% [8–10]. Совпадение пре- и постнатальных диагнозов в диагностике ПС, требующих неотложной помощи, варьирует [3, 4]. Увеличение процента совпадения пре- и постнатальных диагнозов ПС является актуальной задачей современной ультразвуковой диагностики [5–7].
Материалы и методы
С января 2018 г. по декабрь 2018 г. в Клиническом госпитале MD GROUP, ранее перинатальный медицинский центр ГК «Мать и дитя» г. Москвы, обследовано 450 плодов с ПС. Исследование проводилось с использованием трансабдоминального и трансвагинального доступов на аппаратах Voluson E6, E8, E10, 4D мультичастотным конвексным датчиком 2–8 МГц, 4D мультичастотным внутриполостным датчиком 4–9 МГц, с применением методики, названной нами «7 шагов» [11], основанной на сегментарном подходе, предложенном Van Pragh в 1960 г., и заключающейся в пошаговой оценке анатомии по сегментам от предсердий к желудочкам, от желудочков к выводным трактам, с оценкой атриовентрикулярного и вентрикулоартериального соединений.
Описание методики
Шаг 1. Определение situs. Была предложена аббревиатура HASL (Heart Aorta Stomach Left), отражающая нормальное расположение внутренних органов, situs solitus.
Шаг 2. Оценка анатомии предсердий с определением анатомически правого и левого предсердий, впадения верхней и нижней полой вен, легочных вен, их количества. Оценка первичной межпредсердной перегородки, овального окна.
Шаг 3. Определение типа атриовентрикулярного соединения, проходимости клапанов.
Шаг 4. Оценка морфологии желудочков, целостности межжелудочковой перегородки.
Шаг 5. Визуализация выводного отдела левого желудочка, восходящего отдела аорты. Визуализация выводного отдела правого желудочка, оценка проходимости легочного клапана и бифуркации легочной артерии.
Шаг 6. Визуализация среза через дугу аорты, с оценкой брахиоцефальных сосудов, оценка среза через артериальный проток.
Шаг 7. Срез через 3 сосуда и трахею.
Проведено сравнение пре- и постнатальных диагнозов ПС. При несовпадении пре- и постнатальных диагнозов была проведена оценка аномалий отдельных анатомических структур сердца.
Результаты
В исследование были включены 429 наблюдений с верифицированными диагнозами ПС. Наличие ПС было подтверждено в 429 наблюдениях (100%). Пренатальные диагнозы сравнивались у 420 плодов с данными постнатальной эхокардиографии (Эхо-КГ) и у 9 плодов с данными патологоанатомического заключения.
У пациентов с пренатально диагностированными ПС из 429 наблюдений диагноз изолированного дефекта межжелудочковой перегородки (ДМЖП) был у 297 (табл. 1). Плоды, у которых желудочки сердца функционировали как один, за счет большого ДМЖП, были отнесены в группу пациентов с функционально единственным желудочком. В нашем исследовании у всех этих плодов дефект составлял более 50% площади межжелудочковой перегородки.
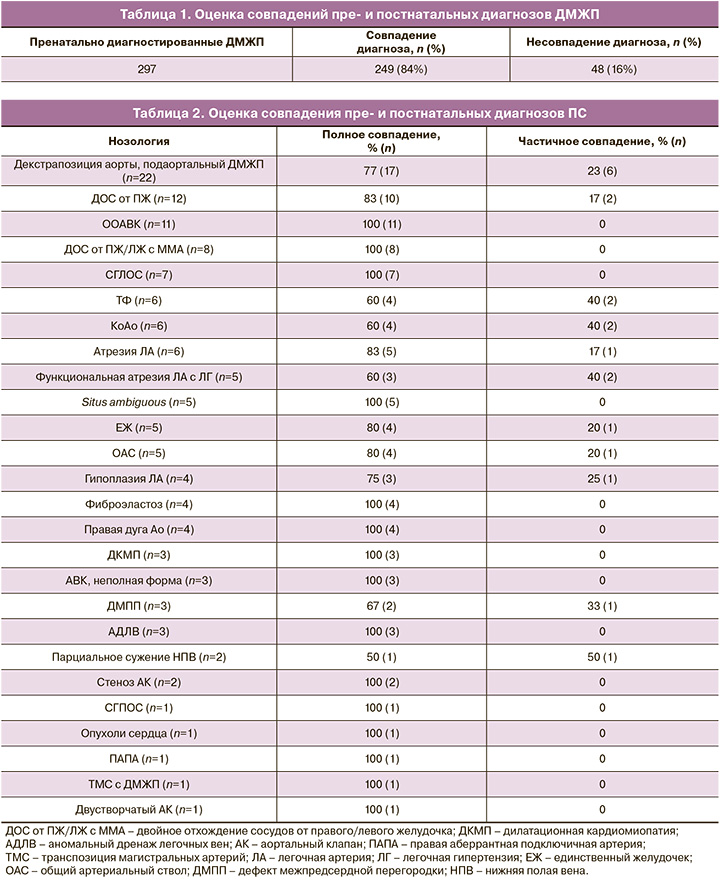
Остальные ПС пренатально были диагностированы у 132 плодов. Наличие ПС у исследуемых было подтверждено по данным постнатальной ЭхоКГ или патологоанатомического исследования. Несовпадение либо формулировки диагноза, либо нозологии порока при наличии ПС было расценено как частичное совпадение (табл. 2).
У обследованных пациентов процент совпадения пре- и постнатальных диагнозов в среднем составил 83,9%.
Обсуждение
При анализе группы пациентов с ДМЖП отмечен большой процент ложноположительных результатов – 16%, что может быть обусловлено спонтанным пренатальным закрытием небольших ДМЖП и техническими трудностями, связанными с особенностями положения плода и наличием артефактов. Однако ложноположительная диагностика изолированных ДМЖП не влечет за собой изменения тактики.
В группе пациентов с декстрапозицией аорты и подаортальным ДМЖП частичное совпадение результатов в 23% случаев, по нашему мнению, было связано с постнатальным изменением гемодинамики и смещением аорты в сторону правого желудочка. При этом окончательный диагноз был сформулирован как двойное отхождение сосудов от правого желудочка. С постнатальным изменением гемодинамики были связаны в 17% наблюдений частичные совпадения диагнозов двойного отхождения сосудов от правого желудочка, которые, по данным постнатальной Эхо-КГ, были сформулированы как декстрапозиция аорты и подаортальный ДМЖП. Анализ этих данных и сложность прогнозирования смещения аорты при изменении гемодинамики, по нашему мнению, позволяют рассматривать эти диагнозы как гемодинамически похожие и предоставлять в протоколах пренатальной Эхо-КГ описательную картину. По данным литературы, совпадение пре- и постнатальных диагнозов при этих нозологиях достигает 92% при рассмотрении гемодинамической схожести данных ПС [10].
Высокий процент частичного совпадения диагнозов ТФ (40%) был связан с недостаточным вниманием к оценке конусной перегородки, формирующей обструкцию выводного отдела правого желудочка, и ошибочной постановкой диагноза ТФ группе пациентов с клапанным стенозом и гипоплазией ствола легочной артерии. По данным литературы, совпадение пре- и постнатальных диагнозов при этой нозологии составляет около 70% [12].
Пренатальный диагноз КоАо также вызывает затруднения. Это связано с тем, что у части пациентов КоАо манифестирует в 1-е сутки после рождения из-за особенностей локализации дуктального эндотелия, и диагностика ПС у этих пациентов возможна только постнатально. Наши данные сопоставимы с данными литературы и составляют 60% и 53,8% соответственно [5].
Наличие в 17% наблюдений частичного совпадения диагнозов пре- и постнатальной Эхо-КГ у пациентов с атрезией легочной артерии связано со сложностью визуализации легочной артерии при выраженной гипоплазии. Частичное совпадение диагнозов при общем артериальном стволе в 25% случаев может быть объяснено трудностями дифференциальной диагностики с различными типами атрезии легочной артерии. В то же время аналогичные проблемы встречаются и в постнатальной диагностике этих пороков. В данном случае применение объемных технологий для повышения точности диагностики может быть перспективным.
Диагноз функциональной атрезии легочной артерии и легочной гипертензии с тотальной трикуспидальной регургитацией, снижением сократительной функции правого желудочка и отсутствием кровотока через легочный клапан пренатально в 40% наблюдений был расценен как истинная атрезия легочной артерии. Это связано с трудностью визуализации створок легочной артерии и требует комплексной оценки гемодинамики плода. Критерии постановки диагноза легочной гипертензии у плода отличаются от таковых у новорожденного в связи с наличием дублирующих кругов кровообращения и шунтированием крови по пути наименьшего сопротивления. При повышении давления в легочной артерии повышается конечное диастолическое давление в правом желудочке; за счет этого меньший объем крови из правого предсердия попадает в правый желудочек, и часть крови через овальное окно шунтируется в левое предсердие. В связи с этим отмечается невозможность оценки давления в легочной артерии с использованием скоростных характеристик потока на трикуспидальном и легочном клапанах и, соответственно, степени легочной гипертензии, принятой в постнатальной практике. В наших наблюдениях диастолическое давление в легочной артерии превысило систолическое давление в правом желудочке, и за счет этого отмечалось отсутствие кровотока через клапан легочной артерии, что и явилось следствием частичного совпадения результатов в 40% наблюдений. Полное совпадение диагнозов у пациентов этой группы в 60% случаев было достигнуто благодаря комплексному подходу: оценке створок клапана легочной артерии, соотношения камер сердца, функции правого желудочка, динамическому мониторингу этих плодов, оценке эхогенности легких. Постановка диагноза функциональной атрезии легочной артерии с легочной гипертензией не позволяет окончательно снять диагноз истинной атрезии легочной артерии и требует проведения Эхо-КГ новорожденному в первые часы после рождения.
Частичное совпадение результатов в диагностике единственного желудочка сердца (20%) было связано с недооценкой размеров ДМЖП. Считаем наиболее целесообразным предоставлять описательную картину при наличии больших ДМЖП во II и начале III триместра с окончательным формулированием диагноза в конце III триместра. Это, по нашему мнению, повысит процент совпадения пре- и постнатальных диагнозов.
Ложноположительная диагностика парциального сужения нижней полой вены в 50% наблюдений не позволяет говорить о достоверности пренатальной диагностики этого порока.
Трудности пренатальной диагностики изолированного дефекта межпредсердной перегородки связаны с вариабельностью размеров функционирующего овального окна.
Совпадение пре- и постнатальных диагнозов ПС при применении метода «7 шагов» в нашем исследовании и расширенной Эхо-КГ, по данным литературы, составляет 83,9% и 82,1% соответственно [6].
Заключение
Использование метода «7 шагов» в пренатальной диагностике позволяет достичь высокого совпадения большинства диагнозов ПС с данными постнатальной Эхо-КГ, сближая позиции пре- и постнатальных специалистов и оптимизируя постнатальную помощь.



