Введение
К генерализованным тонико-клоническим приступам (ГТКП, синоним – генерализованные судорожные приступы) относят эпилептические пароксизмы, которые проявляются мгновенным двусторонним симметричным напряжением мускулатуры тела тонического характера с дальнейшим появлением билатеральных клонических судорог. ГТКП сопровождаются потерей сознания и протекают на фоне выраженных вегетативных симптомов. В период течения данного приступа отмечается быстрое распространение эпилептического разряда на нейрональные сети обеих гемисфер [1–3].
ГТКП могут входить в структуру многих эпилептических синдромов с разным прогнозом в отношении достижения ремиссии приступов и возможных когнитивных нарушений.
ГТКП являются частым проявлением разных форм генетической генерализованной эпилепсии, для которых характерен хороший ответ на антиэпилептическую терапию (АЭТ) и отсутствие снижения интеллекта [4]. Также данный тип эпилептических пароксизмов может наблюдаться при эпилептических энцефалопатиях (ЭЭ), при которых большинством авторов описываются высокая частота резистентности и изменения в когнитивной и поведенческой сферах, в т.ч. регрессивного характера [5–7]. При симптоматической фокальной эпилепсии (СФЭ) с феноменом вторичной билатеральной синхронизации (ВБС) на ЭЭГ также могут возникать ГТКП [6–8].
В настоящее время имеются единичные обобщающие и сравнительные исследования по оценке эффективности антиэпилептических препаратов (АЭП) в лечении разных эпилептических синдромов, ассоциированных с ГТКП [9].
Значительные отличия в терапевтических подходах, течении эпилепсии и в дальнейшем прогнозе делают актуальным изучение группы пациентов с генерализованными судорожными приступами.
Цель исследования: оценить эффект АЭТ эпилептических синдромов, ассоциированных с ГТКП.
Методы
Под наблюдением находились 190 пациентов с ГТКП. Количественные гендерные различия были незначительными: пациентов мужского пола было 99 (52,1 %), женского – 91 (47,9%).
Возраст пациентов при первичном приеме колебался от 2 до 18 лет. Средний возраст составил 10,33±1,9 года.
Диагностика типов эпилептических приступов, форм эпилепсии и эпилептических синдромов базировалась на классификации электроклинических синдромов и других форм эпилепсии, представленной Международной противоэпилептической лигой с дополнениями от 2011–2013 гг. Для определения типа эпилептического приступа использовали проект новой рабочей классификации, представленный Международной противоэпилептической лигой [3].
У пациентов проводили сбор анамнеза, оценку неврологического статуса, рутинное ЭЭГ-исследование; также во всех случаях осуществлялся продолженный видео-ЭЭГ-мониторинг с включением сна (аппарат электроэнцефалограф-анализатор ЭЭГА-21/26 «Энцефалан-131-03», модификация 11, Медиком МТД; видео-ЭЭГ-мониторинг «Нейроскоп 6.1.508», Биола). Всем больным была проведена магнитно-резонансная томография (магнитно-резонансная система Sigma Infinity GE с напряжением магнитного поля 1,5 Тесла).
Эффективность АЭТ оценивалась как «полная ремиссия» в отсутствие приступов, «неполная ремиссия» – при снижении количества приступов на ≥ 50%, «без эффекта» – при сохранении приступов.
В нашем исследовании ГТКП вошли в структуру 14 различных эпилептических синдромов.
По этиологической принадлежности преобладали генетические генерализованные эпилепсии (ГГЭ) у 156 (82,1% случаев; табл. 1) пациентов. В структуре группы ГГЭ наблюдалось восемь синдромов. Эпилепсия с изолированными ГТКП (ЭИГТКП) отмечена у 50 (26,3% случаев) пациентов, юношеская абсансная эпилепсия (ЮАЭ) – у 45 (23,7%), юношеская миоклоническая эпилепсия (ЮМЭ) – у 44 (23,2%), детская абсансная эпилепсия – у 5 (2,6%), миоклонически астатическая эпилепсия – у 4 (2,1%), эпилепсия с миоклоническими абсансами – у 4 (2,1%), эпилепсия с эпилептическим миоклонусом век с абсансами (синдром Дживонса) – у 3 (1,6%), эпилепсия с фебрильными судорогами плюс – у 1 (0,5%) пациента.
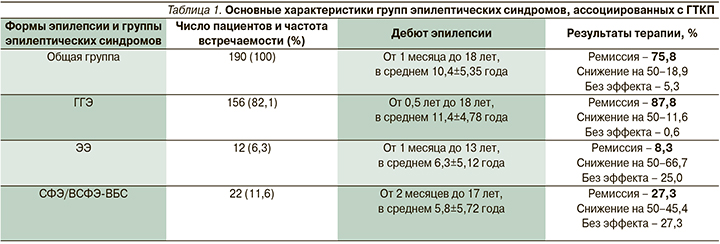
У 22 (11,6%) пациентов отмечены структурные и криптогенные фокальные формы эпилепсии с феноменом ВБС на ЭЭГ. Их них СФЭ с феноменом ВБС (СФЭ-ВБС) на ЭЭГ установлена 6 пациентам. Шестнадцать пациентов имели диагноз вероятной СФЭ с феноменом ВБС (ВСФЭ-ВБС).
ЭЭ, ассоциированные с ГТКП, выявлены у 12 (6,3% случаев) пациентов. Группа ЭЭ была представлена 5 синдромами: прогрессирующие миоклонические эпилепсии – 5 пациентов (болезнь Унтеррихта–Лундборга – 4, болезнь Лафора – 1), синдром Леннокса–Гасто – 4, тяжелая миоклоническая эпилепсия младенчества (синдром Драве) – 1, синдром Айкарди – 1, синдром Веста – 1.
Результаты
При эпилепсии, ассоциированной с ГТКП, в большинстве случаев была достигнута медикаментозная ремиссия (144 пациента, 75,8% случаев), в т.ч. 109 пациентов на фоне монотерапии, 33 пациента на политерапии (2 – без АЭТ; табл. 2). Снижение частоты приступов на ≥50% у 36 (18,9%) пациентов, из них 13 пациентов принимали 1 АЭП, 21 – получал политерапию (2 – без АЭТ).
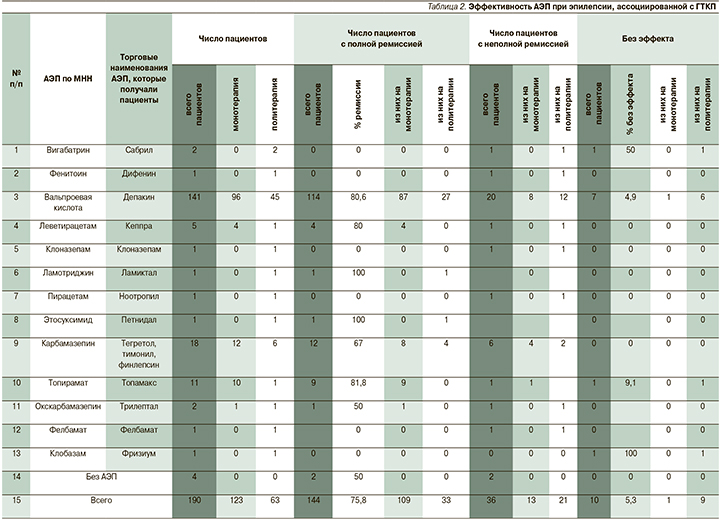
Отсутствие эффекта от проводимой АЭТ наблюдалось лишь у 5,3% (10 случаев) пациентов, из них 1 был на монотерапии, 9 – на политерапии.
Всего монотерапию получали 123 (64,7%) пациента. На политерапии находились 63 (33,2%) пациента. Из них 44 получали 2 АЭП, 19 – 3. Полностью отказались от АЭТ 4 (2,1%) пациента. У двоих из них с диагнозами «юношеская абсансная эпилепсия» и «эпилепсия с изолированными ГТКП» наступила полная клиническая ремиссия. У двух других с диагнозами «эпилепсия с изолированными ГТКП» и «синдром Леннокса–Гасто» наблюдалась «неполная ремиссия».
Рецидив приступов после достижения длительной ремиссии произошел у 35 (18,4% случаев) пациентов.
Анализ принимаемой терапии продемонстрировал, что пациентам в моно- и политерапии (в различных комбинациях) назначались следующие группы препаратов. Наиболее часто это были вальпроевая кислота (141 пациент; 74,2%), карбамазепин (18; 9,5%), топирамат (11; 5,8%) и леветирацетам (5; 2,6%).
Вальпроевую кислоту в группе ГГЭ принимали 117 (75,0%) пациентов, в группе СФЭ-ВБС/ВСФ-ЭВБС – 14 (63,6%), в группе ЭЭ – 10 (83,3%). Топирамат чаще всего принимали в группе СФЭ/ВСФЭ-ВБС – 3 пациента (13,6% случаев). В группе ЭЭ топирамат принимался 1 (8,3%) пациентом с прогрессирующей миоклонус-эпилепсией. Реже всего топирамат назначался в группе ГГЭ – 7 (4,5%) пациентов.
Различия в эффективности АЭТ при эпилепсии, ассоциированной с ГТКП, в зависимости от этиологической группы представлены в табл. 3.
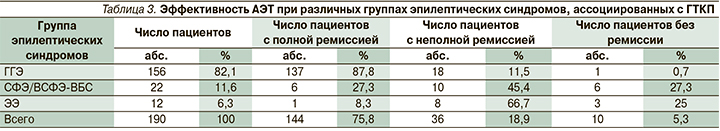
В группе ГГЭ полная ремиссия была достигнута в 87,8% случаев, в 11,5% наблюдалось урежение частоты приступов в 2 и более раз. Из данной группы только от одного пациента, страдавшего эпилепсией с миоклоническими абсансами, получавшего три АЭП, не было получено ремиссии.
В группе ЭИГТКП подавляющее большинство, а именно 43 (86%) пациента, находилось на монотерапии, они получали вальпроевую кислоту или топирамат. Семь пациентов получали два АЭП, вторыми препаратами у них были карбамазепин, окскарбазепин или бензонал. Полной ремиссии достигли 46 (92%) пациентов, ремиссия на ≥50% была у 4 пациентов.
В группе ЮАЭ 29 (64,4%) пациентов находились на монотерапии, на 2 АЭП – 13, на 3 АЭП – 3 пациента. Полной ремиссии достигли 35 (77,8%) пациентов, на ≥50% – 10.
В группе ЮМЭ 33 (75%) пациента находились на монотерапии, на 2 АЭП – 10, на 3 АЭП – 1 пациент. Полной ремиссии достигли 40 (90,9%) пациентов, ремиссия на ≥50% наблюдалась у 40 больных.
Из группы СФЭ/ВСФЭ-ВБС с трансформацией в билатеральные тонико-клонические приступы шесть пациентов находились на монотерапии, два АЭП получали семь пациентов, три АЭП получали девять пациентов. В данной группе наблюдался низкий процент полной ремиссии, его достигли 6 (27,3%) пациентов, ремиссия на ≥50% отмечена у 10 пациентов, не было эффекта от 6 больных.
Группа ЭЭ в исследовании была представлена пятью синдромами. Все пациенты с прогрессирующей миоклонической эпилепсией находились на политерапии: 3 пациента – на 2 АЭП, 2 – на 3.
Полной ремиссии не достиг никто. Четверо пациентов достигли неполной ремиссии (≥50%). Пациенту с болезнью Лафора, находившегося на 3 АЭП, проведена каллозотомия, но ремиссии достигнуто не было. Все пациенты с синдром Леннокса–Гасто принимали по два АЭП.
Обсуждение
Исследование показало, что для большинства (75,8%) пациентов с эпилепсией, ассоциированной с ГТКП, возможно достижение ремиссии. Однако следует учитывать, что 82,1% нашей группы составляли пациенты с ГГЭ, при которых наблюдался максимальный положительный эффект.
Наши данные подтвердили правильность современной концепции лечения больных эпилепсией, провозглашенной Международной противоэпилептической лигой, которая состоит в том, что АЭП должны назначаться не по типу эпилептических приступов (как раннее предлагалось, в т.ч. и фармацевтическими компаниями), а в зависимости от конкретного эпилептического синдрома. ГТКП, зарегистрированные нами, не имели в нашей работе принципиальных клинико-электроэнцефалографических различий при всех формах эпилепсии. Между тем наши данные и публикации других исследовательских групп демонстрируют значительные различия в эффективности АЭП при лечении разных форм эпилепсии, ассоциированных с ГТКП. Наилучший результат получен при лечении ГГЭ, где было получено 87,8% случаев надежного купирования приступов. Полная ремиссия приступов при СФЭ/ВСФЭ-ВБС достигалась только в 27,3% случаев. При ЭЭ блокирование приступов констатировалось лишь у 8,3% пациентов.
Заключение
Полученные результаты, которые в целом согласуются с данными других авторов, позволяют сделать несколько выводов.
Возможный прогноз течения заболевания и эффективности АЭП для пациента с ГТКП возможен только при точном установлении конкретной формы эпилептического синдрома. При этом возрастает значение дополнительных методов обследования, таких как продолженный видео-ЭЭГ-мониторинг с включением сна, методы нейровизуализации с превалирующей ролью магнитно-резонансной томографии, включая высокоразрешающие технологии, медико-генетическое консультирование.
Низкая частота достижения ремиссии при ряде эпилептических синдромов в рамках ЭЭ диктует необходимость дальнейшего изучения эффективности новых и новейших АЭП.



