Введение
Фиброзная дисплазия (ФД) относится к доброкачественным медуллярным спорадическим фиброзно-костным поражениям скелета [1]. Распространенность этой патологии составляет 2,5% среди всех заболеваний костной ткани и 7,5% среди доброкачественных костных опухолей [2].
Впервые заболевание описано как фиброзная остеодистрофия В.Р. Брайцевым в 1927 г., а спустя 10 лет (в 1937 г.) L. Lichtenstein предложил термин «фиброзная дисплазия» при описании множественных фиброзных поражений скелета [3]. Благодаря вкладу двух ученых ФБ имеет второе название: болезнь Брайцева–Лихтенштейна. Этиологией заболевания является мутация гена GNAS1, приводящая к ингибированию пролиферации и дифференцировке стромальных клеток кости, что проявляется замещением нормальной кости фиброзной тканью. Время возникновения мутации определяет тяжесть и распространенность клинических проявлений [3, 4].
Выделяют две основные формы заболевания: монооссальную (МФД), при которой поражается только одна кость, и полиоссальную (ПФД), при которой поражается несколько костей. МФД никогда не переходит в ПФД [5]. ПФД характеризуется тяжелым течением заболевания, грубой деформацией скелета, частыми патологическими переломами и в 3% наблюдений является составной частью синдрома Мак-Кьюна–Олбрайта (сочетание с асимметричной пигментацией кожных покровов по типу кофейных пятен и эндокринопатиями) [5, 6]. Злокачественное перерождение ФД наблюдается в 0,4–4% наблюдений, чаще при локализации в области костей лицевого скелета.
Предметом интереса хирургов области голова – шея, в т.ч. оториноларингологов, является локализация ФД в области черепа (т.н. краниофациальная форма), которая отмечается в 27% среди всех локализаций ФД. При этом могут поражаться как основание, так и свод черепа независимо от числа вовлеченных костей [6–10].
Наиболее часто при этой форме ФД патологическому процессу подвергаются лобные кости (52,8%), реже височные (30,6%) и клиновидные (25%) [4]. Согласно данным других авторов, чаще поражается решетчатый лабиринт (69%), реже клиновидная (39%), лобная (32%) и височная (24%) кости [5]. В исследовании А.Ю. Кугушева и соавт. (2018) при МФД краниофациальной локализации в патологический процесс чаще вовлекалась верхняя челюсть (55,2%), затем лобная кость (19,4%) и нижняя челюсть (16,4%), а при ПФД – лобная кость (26,3%), клиновидная кость (21,1%) и верхняя челюсть (19,3%). Височная кость и решетчатый лабиринт вовлекались в патологический процесс значимо реже [7].
Большинство пациентов с краниофациальной локализацией ФД имеют монооссальный тип поражения. Заболевание начинается в детстве, однако вследствие бессимптомного течения и медленного прогрессирования клинически проявляется в более позднем возрасте. Часто это либо случайная находка, либо распространенная форма с симптомами компрессии черепных нервов, либо с функциональными нарушениями со стороны близлежащих органов (синуситы, отиты) [8, 9].
Клинические проявления ФД неспецифичны и зависят от объема поражения той или иной кости. Наиболее частым является болевой синдром непостоянного характера, умеренной выраженности, связанный с развитием патологических переломов. Кранио-фациальная локализация проявляется различной степенью деформации черепа, прежде всего его лицевой части, а также симптомами сдавления окружающих структур. Оториноларингологические симптомы (затруднение носового дыхания и постоянное слезотечение по причине сдавления слезно-носовых каналов) возникают при поражении костной части перегородки носа. При блоке соустий околоносовых пазух формируется хронический синусит с соответствующими симптомами [10]. При распространении процесса на каменистую часть височной кости могут появиться симптомы поражения слухового нерва [5, 11].
Диагноз ФД устанавливается на основании компьютерной томографии (КТ), клинической картины и патогистологического исследования. Рентгенологическая картина ФД характеризуется рядом общих признаков: опухолевые узлы не имеют четкой границы, часто пересекают костные швы, не нарушая чешую костей [8, 10, 12]. А.Ю. Кугушев и соавт. (2018) выделили три типа рентгенологической картины ФД [7]:
1. При педжетоподобном типе отмечаются расширение кости и очаги ее формирования, рассеянные на фоне разреженных костных структур.
2. При склеротическом типе мозговой слой кости имеет вид однородного «матового стекла» с очагами склероза.
3. При кистозном типе четко определяется очаг разрежения костной ткани со склеротическим ободком. Авторы отмечают, что при ПФД, как правило, наблюдается комбинация типов с наличием зон разной плотности, что отражает процесс формирования ФД, при этом тип устанавливают по преобладающим очагам, а педжетоподобный и кистозный варианты являются более «молодыми» типами ФД.
Для уточнения диагноза ФД, согласно методике авторов, диапазон рентгеновской плотности при построении трехмерной модели черепа должен составлять 50–1000 HU, что отличается от стандартных настроек для визуализации костей черепа. Данный диагностический диапазон позволяет четко отделить фиброзные ткани от здоровых. Кроме того, ФД всегда характеризуется наличием четких границ, особенно по линиям швов черепа.
Перечисленное многообразие рентгенологических проявлений ФД, обусловленное стадийностью заболевания, а также неспецифичная клиническая картина обусловливают трудности дифференциальной диагностики, которую проводят с оссифицирующей фибромой, гигантоклеточной репаративной гранулемой и остеобластокластомой [13].
Клиническое наблюдение
Больная K. 59 лет с жалобами на нарушение носового дыхания, постназальный затек слизистого отделяемого в глотку и периодическую головную боль, локализующуюся в лобной и теменной областях, поступила на плановое хирургическое лечение в Клинический медицинский центр МГМСУ им. А.И. Евдокимова. Перечисленные симптомы отмечает на протяжении последних 5 лет. На КТ головы картина ФД с поражением основной кости, деформацией турецкого седла, неспецифическими воспалительными изменениями в пазухах.
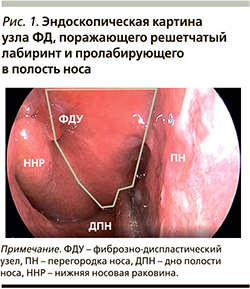
При передней риноскопии отмечено смещение перегородки носа влево крупным фиброзным узлом, располагающимся в правой половине полости носа и занимающим практически весь ее объем (рис. 1). Анализ КТ позволил определить характер и распространенность патологических изменений (рис. 2).
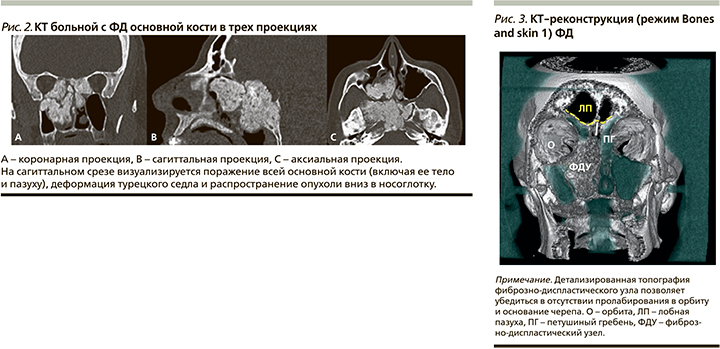
При анализе КТ-картины отмечено атипичное распространение ФД, которая чаще прогрессирует в горизонтальной плоскости, целиком охватывая основную кость, далее распространяясь на пирамиды височных костей и лишь потом переходя на другие кости черепа [10]. В данном клиническом примере произошло наоборот: охватив тело основной кости, опухоль распространилась в сагиттальном направлении на решетчатый лабиринт, сформировав крупный узел в правой половине полости носа.
Первоначальный дифференциальный диагноз проводился с хондромой основания черепа, при которой также поражается клиновидная кость, и данный тип опухоли может распространяться в любом направлении [13]. Однако для этой патологии были нехарактерными некоторые симптомы: во-первых, возраст пациентки, поскольку хондрома основания черепа – это чаще болезнь молодых людей; во-вторых, размеры опухоли, поскольку хондрома таких размеров, как правило, является злокачественной [14, 15]. В данной ситуации признаки злокачественности (разрушение ткани, инвазии) отсутствовали. Таким образом, на основании анализа клинико-рентгенологических данных было высказано два возможных диагноза: либо это первичная костная опухоль злокачественного характера, которая по мере своего роста отодвигает окружающие ткани, либо это полиоссальная ФД с атипичным распространением на решетчатую кость.
Для детальной оценки топографии опухоли в трех плоскостях и взаимоотношения с соседними структурами была выполнена 3D-КТ-реконструкция (рис. 3).
Анализ трехмерной реконструкции показал возможность трансназального эндоскопического удаления узла ФД, поражающего решетчатую кость и заполняющего правую половину носа, поскольку он не распространяется в орбиту и крылонебную ямку, отграничен от основного массива опухоли в проекции основной кости.
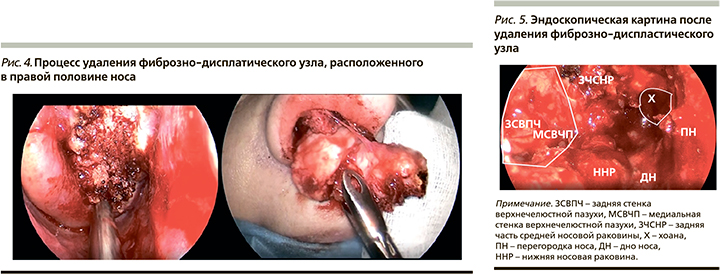
Выполнен трансназальный эндоскопический подход к опухолевому узлу (рис. 4). Для его удаления использовались трансназальная дрель, эндоскопы с различным углом обзора и эндоскопический инструментарий. Узел был фрагментирован и удален по частям. В результате операции дефектов основания черепа, орбиты и задней стенки верхнечелюстной пазухи отмечено не было (рис. 5). Кровотечение в ходе операции минимальное. Проведена рыхлая тампонада полости носа справа на 1 сутки. Пациентка в удовлетворительном состоянии выписана из стационара на третьи сутки. К моменту публикации статьи срок наблюдения в послеоперационном периоде составил 6 месяцев. За тот период осложнений отмечено не было.
Заключение
ФД – доброкачественное медуллярное спорадическое фиброзно-костное поражение скелета, которое при нарушении функции соседних органов или компрессии критических структур требует хирургического лечения. Краниофациальная форма ФД является полидисциплинарным заболеванием, поскольку к лечению таких пациентов привлекаются нейрохирурги, челюстно-лицевые хирурги, оториноларингологи и другие специалисты. Трансназальным эндоскопическим методом возможно удаление солитарных узлов в полости носа и околоносовых пазухах. Подобная тактика позволяет в краткие сроки восстановить функции ЛОР-органов и избежать наружных разрезов, характерных для открытых вмешательств.



