Введение
Контактный дерматит (КД) представляет собой группу кожных заболеваний, вызываемых контактом с аллергенами или раздражителями. Предполагаемая распространенность КД, по данным различных исследований, колеблется от 1,7 до 6,3% у лиц любого возраста и чаще встречается в урбанизированных районах земного шара [1–3].
Ирритантный КД (ИКД) и аллергический КД (АКД) являются двумя основными погруппами заболевания, дифференцирующимися по различным патогенетическим механиз-мам развития. ИКД характеризуется неспецифической кожной реакцией и неиммунологическим воспалением в ответ на прямое повреждение кожи после однократного либо многократного воздействия раздражающего вещества. АКД является классическим проявлением реакции гиперчувствительности замедленного типа у ранее сенсибилизированного пациента [2].
Обе формы КД отличаются многообразием морфологических проявлений в зависимости от стадии процесса и могут имитировать широкий спектр дерматологических нозологий [4]. Вместе с тем в терапии обоих вариантов КД основным является фактор элиминации триггерного агента/аллергена. Именно поэтому важно как можно раньше дифференцировать КД от других кожных заболеваний, что позволит избегать назначения необоснованного и зачастую безуспешного лечения.
Высыпания при ИКД имеют четкую границу, соответствующую контакту раздражителя с кожей, и сопровождаются жалобами больного на боль и жжение. Воспалительная реакция, вызванная повреждением кератиноцитов и высвобождением из них провоспалительных цитокинов, зависит от характера раздражителя и длительности его воздействия, может проявляться эритемой, буллезными элементами, эрозиями, корками, шелушением, а также инфильтрацией, трещинами и гиперпигментацией в случаях хронизации процесса [3]. На хронический ИКД приходится 80% всех случаев КД, и чаще всего он вызывается кумуля-тивным воздействием слабых раздражителей, таких как вода и мыло [5, 6].
Очаги при АКД имеют нечеткую границу, выходящую за пределы контакта с аллергеном. Со временем могут появляться вторичные аллергические высыпания на отдаленных от первичного очага поражения участках кожного покрова [7]. Клиническая картина после развития в коже гаптен-специфического Т-клеточного воспаления у сенсибилизированных лиц проходит следующие этапы: эритема, милиарные папулы и везикулы, вскрывающиеся с образованием эрозий. Серозный экссудат подсыхает в корки, под которыми происходят эпителизация и регресс через шелушение при условии, что аллерген устранен. Если контакт продолжается, процесс переходит в хроническую фазу: развиваются инфильтрация, лихенификация, шелушение, выраженная сухость с возможными болезненными трещинами. Течение АКД сопровождается субъективными жалобами больного на сильный зуд в области высыпаний [3].
Хронический ИКД обычно является диагнозом исключения и может быть достоверно поставлен с большей долей вероятности пациентам, прошедшим «золотой» стандарт диагностики АКД: patch-тесты с отрицательными результатами [5, 8].
Диагностика КД помимо клинических проявлений основывается в первую очередь на правильно собранном анамнезе. Профессия, хобби, история самого заболевания и предшествовавшей терапии должны быть оценены в мельчайших деталях [1].
Ö.F. Elmas et al. в 2020 г. опубликовали работу, посвященную «великим подражателям» в дерматологии, среди которых описан и КД. На основании известных клинических случаев сформулированы основные признаки дифференциальной диагностики КД от ряда других дерматологических заболеваний в зависимости от его клинических проявлений. Так, эритемоподобный КД следует дифференцировать с многоформной экссудативной эритемой и крапивницей; лихеноидный КД с папулезными высыпаниями – с красным плоским лишаем; буллезный вариант КД – с буллезным пемфигоидом и импетиго; пигментный – с мела-нозом, пигментным красным плоским лишаем и первичным амилоидозом; КД с элементами пурпуры – с васкулитами и геморрагическим диатезом; гранулематозный КД – с саркоидозом и туберкулезом кожи; лимфоматоидный – с кожной лимфомой и лимфоцитомой; пустулезный – с пустулезным псориазом и болезнью Снеддона–Уилкинсона. В сложных диагностических ситуациях часто бывает недостаточно данных анамнеза и визуального осмотра пациента, поэтому требуется гистологическое исследование, а при АКД – аппликационная проба [1].
При дифференциальной диагностике КД с атопическим дерматитом важную роль играют такие диагностические критерии последнего, как начало заболевания в детском возрасте, отягощенный по атопии наследственный анамнез и типичная локализация очагов поражения соответственно возрастному периоду. Контактная гиперчувствительность пациентов с атопическим дерматитом может вызывать сочетание обоих нозологий и приводить к трудностям в диагностике [1, 6].
Астеатотическая и дисгидротическая экзема – еще два состояния, имеющие сходные клинические проявления с КД. Ключами в диагностике могут служить мужской пол, пожилой возраст с характерным расположением высыпаний на передней поверхности голени при астеатотической экземе, сезонность обострений с отягощенным семейным анамнезом – при дисгидротической форме [1, 7].
Ö.F. Elmas et al. описали интересный клинический случай, где КД в области коленных суставов имитирует псориатическое поражение кожи [1]. Гистологическое исследование с характерными для псориаза акантозом, паракератозом, агранулезом и колбообразным расширением эпидермальных выростов помогает в подобных ситуациях диагностировать псориаз [1, 9].
Основным анамнестическим отличием себорейного дерматита от КД являются рецидивирующее течение и сезонность обострения, а также типичная локализация высыпаний в себорейных зонах – на коже волосистой части головы, лица, груди и шеи [1, 10].
Периоральный дерматит – еще одно заболевание, под которое может маскироваться КД. Папулезная и папуло-везикулезная сыпь в периоральной, периорбитальной и периназальной областях, наличие характерной зоны, свободной от высыпаний, вокруг красной каймы губ, а также использование местных глюкокортикостероидов в анамнезе свидетельствуют в пользу периорального дерматита [1, 11].
КД может протекать клинически схоже с дискоидной красной волчанкой. Дерматоскопическое исследование помогает выявить характерные признаки поражения кожи при дискоидной красной волчанке: фолликулярный гиперкератоз, неравномерные изогнутые линейные сосуды, скопление коричневато-серых точечных структур. Окончательно верифицировать диагноз помогает гистологическое исследование с обнаружением в биоптате фолликулярных пробок, утолщения базальной мембраны и значительной периваскулярной мононуклеарной воспалительной инфильтрации при дискоидной красной волчанке [1, 12, 13].
Проявления чесотки также могут быть ошибочно приняты за КД. Дерматоскопическое исследование с целью обнаружения чесоточных ходов и соскоб из очагов поражения позво-ляют проводить точную диагностику [1, 14].
Клинический случай
Больная К. 63 лет обратилась на консультативный прием к дерматологу 30.11.2022 по рекомендации аллерголога с жалобами на распространенные высыпания, сопровождающиеся мучительным зудом, усиливающимся в вечерние и ночные часы, лишающим ее сна.
Анамнез заболевания: со слов пациентки, впервые высыпания на коже появлялись летом 2022 г., они не сопровождались субъективными ощущениями и были обнаружены случайно. Обратилась к дерматологу, было проведено гистологическое исследование и диагностирована локализованная склеродермия, по поводу которой назначена системная и наружная терапия. В начале сентября стали появляться и распространяться высыпания, сопровождавшиеся вечерним и ночным зудом. Неоднократно обращалась к дерматологам. На первом посещении проведено лабораторное исследование на чесотку, которое дало отрицательный результат. С диагнозом «контактный аллергический дерматит» пациентка получала длительное непрерывное лечение антигистаминными препаратами и топическими глюкокортикостероидными средствами, менявшими друг друга. На фоне проводимой терапии высыпания распространялись, зуд усиливался, и пациентка обратилась к аллергологу, который направил ее к дерматологу.
Локальный статус: патологический процесс носит распространенный характер. На коже туловища, верхних и нижних конечностей множественные милиарные как изолированные, так и попарно расположенные папулы и экскориированные везикулы, покрытые геморрагическими корками. Лентикулярные папулы красно-бордового цвета. Розово-сиреневые округлые слегка отечные пятна и очаги поверхностной рубцовой атрофии перламутрово-белого цвета (рис. 1–4). Симптомы Михаэлиса и Сезари положительны.
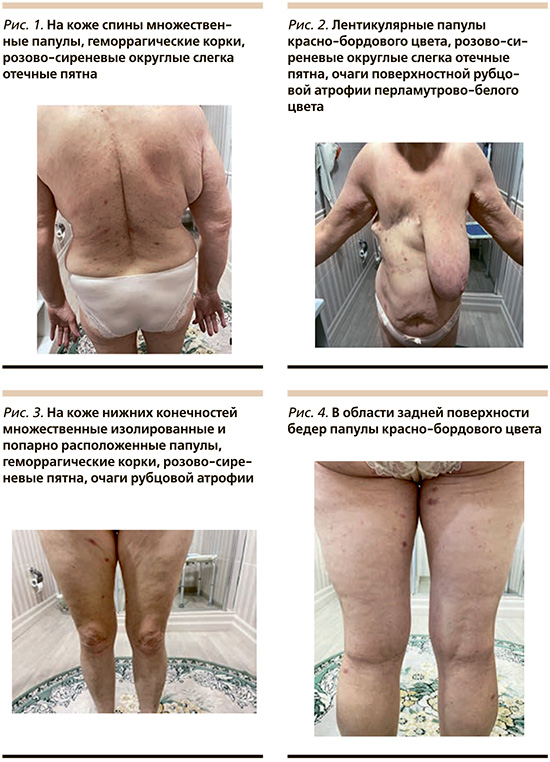
Результаты инструментального исследования: согласно Клиническим рекомендациям по диагностике и лечению чесотки [14], дерматоскопия является обязательным методом обследования пациента с подозрением на чесотку. Проведенная контактная иммерсионная дерматоскопия показала наличие как свежих, так и полуразрушенных чесоточных ходов, клещей, личинок и яиц.
На основании жалоб, анамнеза, клинической картины и данных инструментального исследования установлен диагноз «чесотка, осложненная дерматитом. Скабиозная лимфоплазия кожи. Ограниченная склеродермия (“болезнь белых пятен”)».
Поскольку диагноз чесотки первоначально не был подтвержден микроскопическим исследованием, назначено пробное лечение 20%-ной эмульсией бензилбензоата. Препарат наносился на всю поверхность патологически измененной предварительно вымытой кожи двукратно – в 1-й и 4-й дни терапии. Уже после второй обработки отмечены положительная динамика в течении дерматологического процесса (рис. 5, 6), уменьшение зуда и нормали-зация сна.
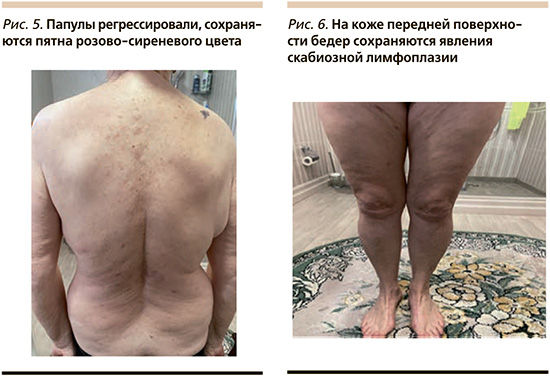
В связи с наличием постскабиозного дерматита и скабиозной лимфоплазии лечение продолжено антигистаминным препаратам и топическим глюкокортикостероидом еще на неделю. На 16.12.2022 на коже сохранялись только пятна вторичной гиперпигментации на месте разрешившейся лимфоплазии и очаги склеродермии без активности процесса. Пациентке рекомендованы эмоленты.
Обсуждение
Представленный клинический случай интересен, во-первых, редким сочетанием ограниченной склеродермии и паразитарного заболевания кожи, во-вторых, примером длительного течения чесотки в виде двух клинических форм (чесотка, осложненная дерматитом, и скабиозная лимфоплазия).
Известно, что клиническая картина чесотки обусловлена как деятельностью чесоточного клеща, так и аллергической реакцией организма на возбудителя и продукты его жизнедеятельности, что в данном случае привело к развитию осложнения в виде аллергического дерматита. Осложненная чесотка нередко маскирует истинную клиническую картину заболевания и приводит к диагностическим ошибкам [15]. Быстрый регресс высыпаний после назначения скабицидного препарата убедительно показывает, как важна элиминация раздражителя, в данном случае чесоточного клеща, для купирования клинических симптомов контактного дерматита.
Заключение
Таким образом, существует множество дерматологических нозологий, напоминающих своей клинической картиной как ирритантный, так и аллергический КД. Несмотря на кажущуюся легкость диагностики данных дерматозов, основанную на осмотре, анамнезе и проведении аппликационных тестов, нередко фиксируются случаи ошибочных постановок диагноза. Поэтому, с одной стороны, врачу-дерматологу важно помнить о тщательном сборе анамнестических данных для максимально точного выяснения раздражителя: только лишь элиминация провоцирующего фактора ведет к выздоровлению пациента при КД. Так и, с другой стороны, не упускать из диагностического поиска многообразия заболеваний, протекающих со схожими клиническими проявлениями и симптомами.
Согласие пациента. Все материалы, проанализированные авторами в статье, предоставлены с устного согласия пациентки. Все фотографии предоставлены пациенткой. Подписанное информированное согласие на публикацию персональной медицинской информации отсутствует.



