Наружный генитальный эндометриоз (НГЭ) является одной из актуальных проблем современной гинекологии и остается предметом активного изучения на протяжении многих десятилетий. В последние годы появляются данные, подтверждающие тесную взаимосвязь НГЭ и инсомнии [1, 2], что существенно затрудняет лечение [3]. Вместе с тем связь имеющейся инсомнии с проявлениями НГЭ и их влияние на качество жизни (КЖ) пациенток в клинической практике нередко недооценивается [3].
Инсомния различной степени тяжести может выявляться у значительной части пациенток с НГЭ (по некоторым данным, до 64,8%) [4] и является независимым предиктором прогрессирования заболевания и неблагоприятных исходов [3, 5]. Причем негативное влияние инсомнии на прогноз реализуется во многом в силу общих патогенетических механизмов, включая провоспалительные сдвиги, центральную сенситизацию, инверсию функционирования гипоталамо-гипофизарно-надпочечниковой оси, нарушения экспрессии нейромедиаторов и иммунного ответа [6–10]. Суммарно все перечисленные механизмы могут лежать в основе самостоятельного негативного влияния инсомнии на формирование хронической боли, развитие сексуальной дисфункции и психоэмоциональных расстройств тревожно-депрессивного спектра (ТДС) [6–10]. В то же время в доступной литературе преимущественно обсуждаются вопросы, касающиеся причинно-следственных связей инсомнии и хронического болевого синдрома. В данном контексте существенны данные исследований Irvin M.R. et al. [11] и Arion K. et al. [5], в которых описаны ассоциации между тяжестью инсомнии и выраженностью тазовой боли и дизурии у пациенток с НГЭ. В исследовании Nunes F.R. et al. [12] доказана значительная сопряженность инсомнии и низкого болевого порога.
Несмотря на широкую распространенность сексуальной дисфункции у пациенток с НГЭ (порядка 43,3% случаев) [13], которая, как известно, сопряжена с увеличением частоты развития сердечно-сосудистой патологии [14], психоэмоциональных расстройств [15], проблем в межличностных и супружеских интеракциях [16], значительным снижением самооценки [17] и КЖ [18], сведения о вкладе инсомнии в ее развитие и выраженность отсутствуют. Вместе с тем научные публикации последних лет предоставляют неоспоримые доказательства существования связи между инсомнией и женской сексуальной дисфункцией. Так, в литературе имеются данные о том, что инсомния является независимым предиктором снижения сексуального влечения и сексуального реагирования (возбуждения, оргастичности), а также диспареунии, например, у женщин в период менопаузы [19], у пациенток с фибромиалгией [20], а также в общей популяции [21].
В том числе имеются лишь единичные фрагментарные сведения о вкладе инсомнии в развитие и выраженность расстройств ТДС у пациенток с НГЭ [5], частота выявления которых среди данного контингента достигает 57,1% [22]. Важный аспект последствий расстройств ТДС – значительное отягощение течения заболевания, модификация клинического ответа на лечение и снижение эффективности лечебно-реабилитационных мероприятий [22]. Актуален вопрос о влиянии инсомнии на КЖ пациенток с НГЭ.
Цель исследования: оценка особенностей сексуального функционирования, психоэмоционального статуса и КЖ у пациенток с НГЭ и инсомнией.
Материалы и методы
Сравнительное одномоментное исследование проведено на базе гинекологического отделения Клинического многопрофильного центра Святителя Луки г. Симферополя. В исследование включены 323 пациентки: 165 – с НГЭ и инсомнией (основная группа) и 158 – с НГЭ без инсомнии, которые составили контрольную группу. От всех пациенток получено добровольное письменно оформленное информированное согласие на участие в исследовании.
Критерии включения: возраст 18–45 лет; лапароскопически и гистологически верифицированный диагноз НГЭ, согласно критериям пересмотренной классификации Американского общества по репродуктивной медицине (revised American Fertility Society scoring system, r-AFS, 1996). Критериями исключения были возраст <18 или >45 лет; индекс массы тела >24,9 кг/м2; беременность и период лактации; сахарный диабет I и II типа; коморбидные системные и тяжелые соматические заболевания; психические расстройства, алкоголизм или наркомании в анамнезе; прием психотропных или других препаратов, влияющих на сон, в предшествующие 3 месяца до начала исследования; психокоррекционные интервенции, влияющие на сон, в предшествующие 3 месяца до начала исследования; работа посменно или при смене часовых поясов в предшествующий месяц до начала исследования.
Для диагностики инсомнии использовали критерии Международной классификации расстройств сна версии 3 (2014) [23]. Качество сна оценивали с помощью Питтсбургского опросника качества сна (Pittsburgh Sleep Quality Index, PSQI) [24], выраженность инсомнии – с помощью опросника для оценки тяжести инсомнии (Insomnia Severity Index, ISI) [24]. Для оценки сексуального здоровья пациенток использовали опросник индекса женской сексуальной функции (Female Sexual Function Index, FSFI) [25]. Изучение психоэмоционального статуса выполнено с помощью шкалы оценки тревоги Гамильтона (Hamilton Anxiety Rating Scale, HARS) и шкалы оценки депрессии Гамильтона (Hamilton Rating Scale for Depression, HDRS) [26, 27]. Оценка КЖ пациенток проведена с использованием опросника оценки КЖ (Medical Outcomes Study Short Form-36, MOS SF-36) [28].
Статистический анализ
Статистическая обработка проведена с помощью пакета прикладных программ STATISTICA 8.0 (StatSoft.Inc., USA). Описание количественных данных представлено в виде медианы Ме и межквартильного интервала (Q1; Q3). Сравнение количественных признаков между группами проведено с использованием U-критерия Манна–Уитни. Качественные данные представлены в виде абсолютных и относительных величин. Значимость различий между группами по качественным признакам оценивалась на основании критерия хи-квадрат (χ2). Для оценки взаимосвязи признаков рассчитывали коэффициент корреляции Спирмена. Различия считали статистически значимыми при р<0,05.
Результаты
Клиническая характеристика пациенток представлена в таблице 1. Группы были сбалансированы по возрасту, индексу массы тела, степени распространенности и форме НГЭ.
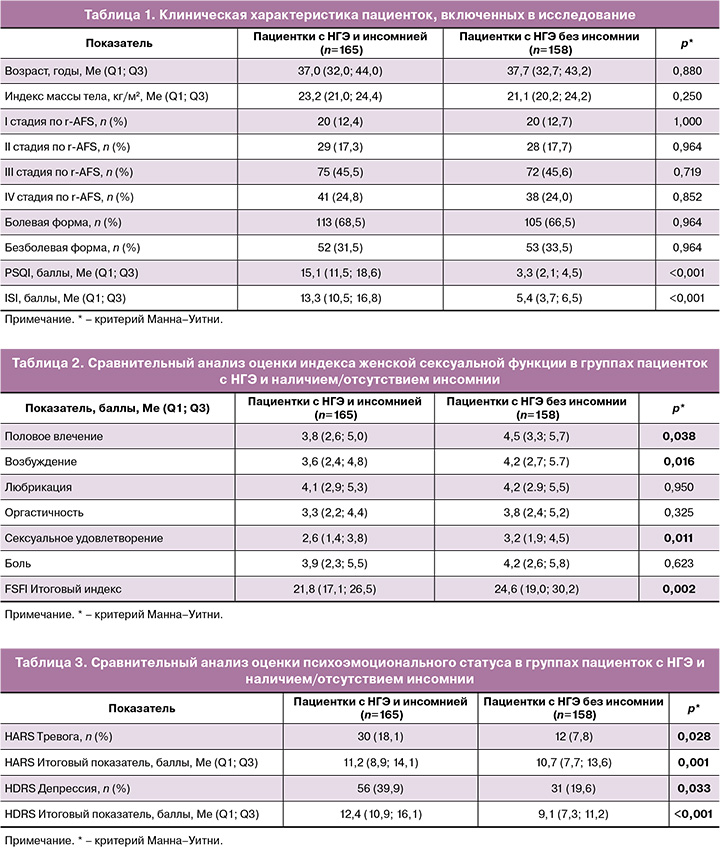
При сравнении результатов, полученных по опроснику FSFI, у пациенток с НГЭ и инсомнией нарушение сексуальной функции регистрировалось статистически значимо чаще по сравнению с пациентками с НГЭ без инсомнии: 152/165 (92,1%) против 108/158 (68,4%) соответственно (p<0,001). При этом выявлено, что у пациенток с НГЭ и инсомнией оценка практически всех доменов сексуального функционирования оказалась статистически значимо хуже по сравнению с пациентками с НГЭ без инсомнии. Исключение составили только значения таких доменов, как лубрикация и боль при половом акте, которые оказались сопоставимы между группами (табл. 2).
Сравнительный анализ результатов оценки психоэмоционального статуса по данным шкал HARS и HDRS продемонстрировал у пациенток с НГЭ и инсомнией более высокую распространенность расстройств ТДС по сравнению с группой пациенток без инсомнии: 86/165 (52,1%) против 43/158 (27,2) (р=0,014). В то же время у пациенток с НГЭ и инсомнией выраженность депрессии была статистически значимо выше по сравнению с пациентками с НГЭ без инсомнии (р<0,001) (табл. 3).
При сравнении результатов, полученных по опроснику SF-36, у пациенток с НГЭ и инсомнией зафиксирована статистически значимо более низкая оценка всех компонентов физического и психологического аспектов КЖ по сравнению с пациентками с НГЭ без инсомнии (р=0,038 и р=0,001) (табл. 4).
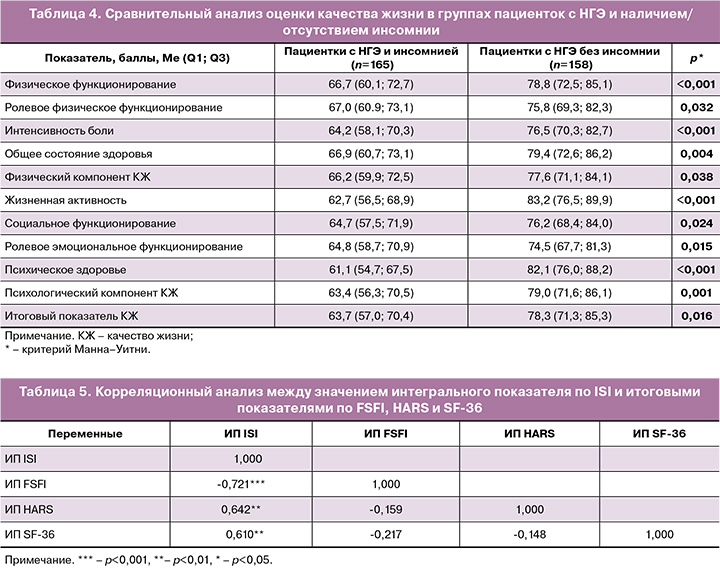
Получены статистически значимые корреляционные связи интегрального показателя по ISI с итоговыми показателями по FSFI (r=-0,721; p<0,001), HARS (r=0,642; p=0,001) и SF-36 (r=-0,610; p=0,001) (табл. 5).
Обсуждение
В настоящей работе уточнены особенности сексуального функционирования, психоэмоционального статуса и КЖ у пациенток с НГЭ и инсомнией.
Результаты проведенного нами исследования продемонстрировали более высокую частоту выявления нарушений сексуального функционирования у пациенток с НГЭ и инсомнией по сравнению с пациентками с НГЭ без инсомнии. Кроме того, оказалось, что пациентки с НГЭ и инсомнией, по сравнению с пациентками с НГЭ без инсомнии, отличались более низкой оценкой таких областей сексуального функционирования, как половое влечение, возбуждение, удовлетворение, интенсивность оргазма. В литературе нами было найдено возможное объяснение полученных результатов. Общепризнанно, что в основе формирования инсомнии лежит чрезмерная активация гипоталамо-гипофизарно-надпочечниковой системы и гиперкортизолемия [29]. В свою очередь, повышение уровня кортизола потенцирует нарушение эндокринного баланса, необходимого для успешного сексуального реагирования [8]. Имеются весомые данные, свидетельствующие о значимой роли повышения активности тормозных нейротрансмиттерных систем, в частности ГАМК-ергической системы в развитии инсомнии [10]. В то же время известна тесная сопряженность гиперактивации ГАМК со снижением либидо и аноргазмией. Хотя механизмы этой взаимосвязи плохо изучены, предполагается, что причиной может быть общее ингибирующее действие ГАМК на исследовательское поведение и снижение чувствительности к раздражителям [30]. Было показано, что при инсомнии наблюдается высокое доминирование симпатического тонуса центральной нервной системы, что является важным предиктором нарушения сексуального желания, возбуждения и оргазма [31], так как вызывает недостаточное расслабление гладких мышц и затрудняет приток крови к кавернозным тканям [32]. Есть данные, что значимым патогенетическим компонентом коморбидности инсомнии и сексуальной дисфункции является центральная и периферическая гипералгезия [33], негативными последствиями которой признаны более низкий уровень сексуального желания и удовлетворения [34]. Вероятно, именно дисбаланс тормозных и активирующих систем соматической и корковой регуляции и способствует развитию нарушений сексуального функционирования у пациенток с НГЭ и инсомнией. Обнаруженная в настоящей работе сопряженность тяжести инсомнии с более высокими показателями по FSFI может быть основанием для рассмотрения инсомнии в качестве предиктора прогрессирования нарушений сексуального функционирования у пациенток с НГЭ, а также позволяет предположить, что лечение инсомнических расстройств будет способствовать его улучшению, однако для подтверждения данной гипотезы необходимо проведение дополнительных исследований с соответствующим дизайном.
Более высокую распространенность расстройств ТДС у пациенток с НГЭ и инсомнией, по сравнению с пациентками с НГЭ без инсомнии, можно объяснить общими механизмами их развития, главным компонентом которых является гиперактивация симпатической нервной системы [35]. Полученные нами результаты частично соотносятся с данными исследования Arion K. et al. [5], согласно которому у пациенток с НГЭ и инсомнией наблюдалась более высокая частота депрессивных, но не тревожных расстройств. Контрастирование полученных данных может определяться тем фактом, что, во-первых, в отличие от вышеуказанных авторов, мы включали пациенток с НГЭ без инсомнии, сопоставимых с пациентками с НГЭ и инсомнией по индексу массы тела, т.к. доказано влияние этого фактора на распространенность и выраженность расстройств ТДС. А во-вторых, некоторыми различиями в методологии, а именно использованием для ранжирования расстройств ТДС объективных психометрических шкал, что также могло повлиять на результаты исследования. Подобный подход не являлся критерием ограничения настоящего исследования, а напротив, подтверждал позицию других авторов о необходимости применения психометрических шкал, наиболее соответствующих требованиям «стандарта сравнения». Кроме того, в нашем исследовании тяжесть инсомнии положительно коррелировала с выраженностью депрессии, в то время как не было выявлено никакой связи между инсомнией и тревожными симптомами. Хотя полученные нами данные не позволяют сделать однозначные выводы, основываясь на данных о причинно-следственных связях между инсомнией и депрессией [36], можно предположить, что при НГЭ могут наблюдаться следующие последовательные трансформации, способствующие созданию порочного круга: инсомния " активация ядерного фактора kappaB " увеличение транскрипции интерлейкина-6 и фактора некроза опухоли альфа " повышение клеточного воспаления (эти эффекты более очевидны у женщин [11]) " депрессивное расстройство " прогрессирование тяжести НГЭ " отягощение депрессивного расстройства. В целом полученные нами результаты могут быть основанием для отнесения пациенток с НГЭ и инсомнией к подгруппе повышенного риска развития расстройств ТДС. В свою очередь, раннее выявление и лечение инсомнии у пациенток с НГЭ могут снизить риск развития расстройств ТДС и быть эффективными в отношении смягчения тяжести заболевания, однако для подтверждения данной гипотезы необходимо проведение дополнительных исследований с соответствующим дизайном.
Значимым аспектом представленной работы является уточнение влияния инсомнии на параметры КЖ пациенток с НГЭ. В нашей работе у пациенток с НГЭ и инсомнией имелось более значимое, по сравнению с пациентками с НГЭ без инсомнии, снижение всех аспектов КЖ, преимущественно за счет эмоционального компонента, что отчасти может быть опосредовано более высокой распространенностью сексуальной дисфункции и расстройств ТДС у первых. Нельзя также исключить, что выявленные нами различия в уровне КЖ у пациенток с НГЭ и инсомнией и с НГЭ без инсомнии во многом могут определяться непосредственным влиянием инсомнических расстройств на выполнение повседневной деятельности [5] и самовосприятие удовлетворенности своим здоровьем, профессиональным и социальным функционированием [37]. Кроме того, в нашей работе подтверждены статистически значимые корреляции между тяжестью инсомнии и уровнями интенсивности боли, ролевого эмоционального функционирования, жизненной активности, социальных интеракций, более низкими итоговыми показателями КЖ по опроснику SF-36, что в целом доказывает клиническую и психосоциальную значимость инсомнии при НГЭ. Полученные нами данные хорошо согласуются с некоторыми литературными данными относительно ассоциации между тяжестью инсомнии и уровнем КЖ. Например, в исследовании Arion K. et al. [5] доказано, что у пациенток с НГЭ более низкое качество сна независимо связано с синдромом болезненного мочевого пузыря и ухудшением КЖ. Zammit G.K. et al. [38] была показана связь между тяжестью инсомнии и выраженностью тазового болевого синдрома, степенью ограничения ролевого функционирования, обусловленного физическим и эмоциональным состоянием у здоровых лиц. В работе Katz D.A. et al. [39] с участием 3455 пациентов, страдающих хроническими соматическими и психическими заболеваниями, установлено, что тяжесть инсомнии была независимо связана с более низкими показателями КЖ по всем восьми подшкалам опросника SF-36. В то же время авторы [39] отметили, что влияние инсомнии на КЖ сопоставимо с тяжестью воздействия хронической сердечной недостаточности и клинически выраженной депрессии.
Заключение
Таким образом, у пациенток с НГЭ присоединение инсомнии приводит к развитию сексуальной дисфункции, расстройств ТДС и значительно снижает КЖ. Наличие взаимосвязи между НГЭ и инсомнией свидетельствует о необходимости проведения рутинного скрининга инсомнических расстройств, при этом мероприятия по улучшению качества сна должны рассматриваться как часть целостного подхода к лечению НГЭ в этой сложной когорте пациенток.



