Введение
Псевдолимфомы кожи – это гетерогенная группа доброкачественных лимфопролиферативных состояний, напоминающих злокачественную лимфому, клинически и/или гистологически отличающихся длительным доброкачественным течением с тенденцией к спонтанному регрессу при исключении экзогенных и эндогенных провоцирующих факторов [1, 2].
Лимфомы кожи обусловлены пролиферацией лимфоидных клеток на стадиях дифференцировки различных клонов Т-лимфоцитов (первично или преимущественно в коже) и В-лимфоцитов. На основании этого выделяют Ти В-клеточные лимфомы, соответственно, отличающиеся клинико-морфологическими особенностями и различным прогнозом заболевания [2, 3].
Первичные кожные В-клеточные лимфомы представляют собой лимфатическую пролиферацию, изначально развивающуюся в коже, как правило, без вовлечения в процесс лимфатических узлов, костного мозга и внутренних органов на момент установления диагноза. Они составляют примерно 25% всех первичных кожных лимфом, остальные – преимущественно Т-клеточные [5, 6].
Несмотря на разные этиологию и патогенез, эти нозологии имеют клиническое и гистологическое сходство, что усложняет правильную постановку диагноза.
В Российской Федерации в настоящее время нет официальных статистических данных о заболеваемости первичными лимфомами кожи и их распространенности ввиду отсутствия выделения в рубриках лимфопролиферативных заболеваний форм федерального государственного статистического наблюдения отдельных нозологий [7].
Согласно официальной статистике, заболеваемость злокачественными лимфомами кожи в мире варьируется от 0,3 до 1,18 случая на 100 тыс. населения и продолжает увеличиваться. Но существующая система учета недостаточно объективна, т.к. в Международной классификации болезней 10-го пересмотра первичные лимфомы кожи учитываются в рубрике злокачественных новообразований лимфатической и кроветворной ткани (С81-С96) в группе злокачественных лимфом (С84) вместе с другими периферическими лимфомами [8].
Как правило, дерматовенеролог является врачом «первого визита» при обращении пациента с первичной лимфомой кожи. Диагностическая трудность начинается с регламента, по которому врач определяет маршрутизацию пациента. С одной стороны, согласно приказу Минздрава РФ № 924н «Об утверждении Порядка оказания медицинской помощи населению по профилю “дерматовенерология”» от 15.11.2012, в случае выявления (подозрения) онкологического заболевания у больного во время оказания медицинской помощи его направляют в первичный онкологический кабинет (отделение). С другой стороны, в профессиональном стандарте в разделе II «Описание трудовых функций, входящих в профессиональный стандарт», указано, что лимфопролиферативные заболевания входят в перечень нозологий для оказания медицинской помощи врачом-дерматовенерологом.
Клиническое наблюдение
Пациентка С. 78 лет обратилась в 2020 г. в НМИЦ гематологии с жалобами на высыпания узловатых элементов на коже лба и правого надбровья (рис. 1). Из анамнеза известно, что впервые изменения кожи в области правого надбровья появились в 2010 г. Проводилась местная терапия без эффекта. В 2012 г. впервые выполнена биопсия кожи в области правого надбровья, проведен дифференциальный диагноз между фолликулярной лимфомой кожи и вторичной лимфоидной инфильтрацией при хроническом воспалении. С учетом гистологического исследования поставлен диагноз «псевдолимфома». Кроме местной терапии проводилась терапия интерфероном-α около 2 месяцев с крайне плохой переносимостью препарата. В 2016 г. поставлен диагноз «атипический ретикулоид», использовались различные методы терапии: триамцинолон 40 мг внутримышечно 1 раз в 2 недели, 3 инъекции, гидроксихлорохина сульфат 200 мг 2 раза в сутки внутрь 5 дней, 4 цикла, мазь с клобетазолом, а также внутриочаговое введение бетаметазона натрия фосфата и бетаметазона дипропионата 2 мг+5 мг/мл. Эффекта от проводимой терапии не наблюдалось, кроме уменьшения зуда. Проведена фотодинамическая терапия с внутривенным введением фотосенсибилизатора (рис. 2).
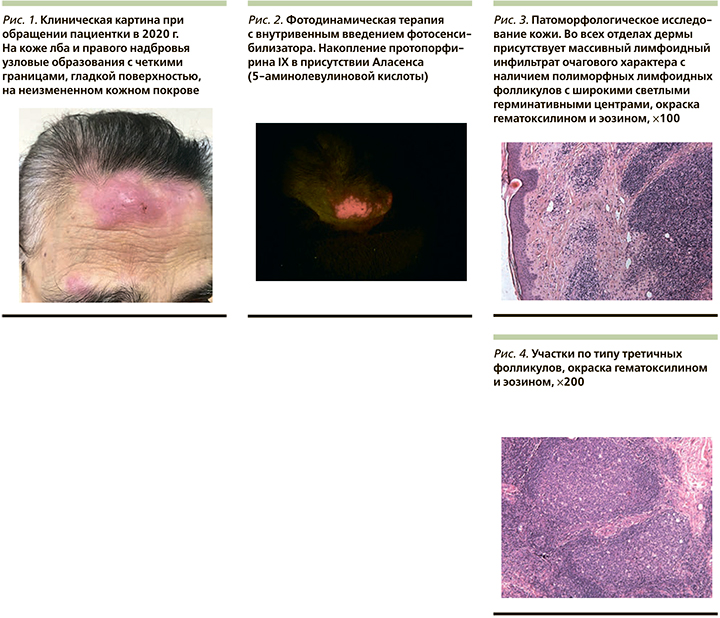
Уменьшения очагов после фотодинамической терапии не последовало. Кроме того, в течение нескольких месяцев пациентка отмечала ухудшение состояния в виде увеличения кожных образований на лбу, усиления зуда в области данных образований.
При обращении в сентябре 2020 г. проведена повторная биопсия образования лобной зоны в ФГБУ «НМИЦ гематологии» (рис. 3, 4).
При гистологическом и иммуногистохимическом исследовании (рис. 5–8) с учетом данных молекулярного исследования морфологическую картину и выявленный иммунофенотип следует отнести к минимальным признакам первичной кожной лимфомы из клеток маргинальной зоны.
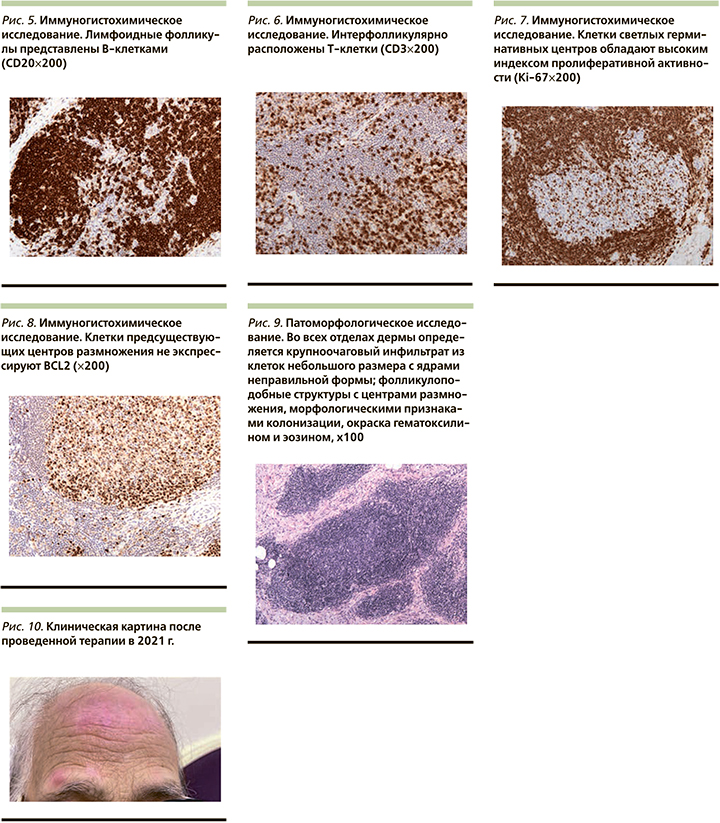
Данные пациентки обсуждены междисциплинарной комиссией, включившей дерматовенеролога, онколога, гематолога, рекомендовано дополнительное обследование. В 2021 г. выполнена магнитно-резонансная томография головного мозга с внутривенным контрастным усилением. Признаки очагов: вероятно, глиоза в веществе головного мозга; образование мягких тканей лобной области специфического генеза. Выполнена позитронноэмиссионная (компьютерная) томография, по результатам которой на голове и лице обнаружены множественные мягкотканные подкожные уплотнения округлой формы размером до 7,5 см с умеренной метаболической активностью; справа – метаболически активные верхние яремные лимфоузлы размером до 5 и нижние яремные справа до 8 мм. Очаговых изменений головного мозга не выявлено, срединные структуры не смещены. Выполнена повторная биопсия кожи (рис. 9).
С учетом полученных данных поставлен диагноз «первичная кожная лимфома из клеток маргинальной зоны с вовлечением кожи лба и правого надбровья». От проведения трепанобиопсии костного мозга пациентка отказалась. Проведен онкологический консилиум, определена тактика лечения. С учетом морфологии и первичной локализации показано проведение дистанционной лучевой терапии на первичный очаг. Проведена лучевая терапия на линейном ускорителе Varian TrueBeam STX на область очагов лимфомы кожи лица РОД-2 Гр, СОД 30 Гр, 15 фракций. Лечение выполнено в полном объеме, которое пациентка перенесла без осложнений. В настоящее время отмечается положительный эффект в виде уменьшения размеров очагов и уменьшения инфильтрации подкожной клетчатки (рис. 10).
Заключение
Сложность диагностики на ранних стадиях заболевания часто связана с недостаточной оснащенностью лечебного учреждения и невозможностью проведения необходимых диагностических исследований. Отсутствие убедительных гистологических признаков опухолевого прогрессирования во многих случаях затрудняет постановку диагноза и назначение корректного лечения пациентам.
Существующая система статистического учета позволяет судить о заболеваемости злокачественными лимфомами кожи лишь косвенным путем, основываясь на динамике изменений всей группы злокачественных новообразований лимфоидной ткани.
Противоречие между документами, регламентирующими порядок оказания медицинской помощи больным лимфопролиферативными заболеваниями, обусловливает трудность междисциплинарного взаимодействия врача-дерматовенеролога с онкологами и гематологами.
Финансирование. Исследование не имело спонсорской поддержки.



