Стресс: клинические проявления
Стресс – это не просто волнение или нервное напряжение, это системный нейроэндокринный ответ, который активируется в первую очередь сочетанным действием симпатической нервной и эндокринной систем [1, 2].
Не всегда легко распознать, когда ребенок пребывает в состоянии стресса. Однако можно выделить основные проявления стресса у детей и подростков [3–5]:
- перепады настроения и раздражительность;
- повышенная тревожность и чувство опасения;
- повышенная утомляемость;
- нарушения сна;
- ночное недержание мочи;
- физический дискомфорт, в т.ч. боли в животе, груди, спине и головные боли;
- трудности с дыханием в сочетании с тетанией, парестезиями в области ладоней, стоп и периорально, сведением мышц ног и рук;
- суетливость и проблемы с концентрацией внимания, что резко снижает успеваемость;
- ребенок становится замкнутым или много времени проводит в одиночестве, избегает контактов как со сверстниками, так и со своими близкими, в т.ч. с родителями.
Перечисленные симптомы различны по интенсивности и в целом их можно рассматривать как проявление нарушенной адаптации.
Важно! Стресс может представлять опасность и становиться проблемой, когда у ребенка нарушается адаптация и имеет место плохой контроль стресса.
Общие причины (источники) стресса у современного ребенка
- Важные (значимые) жизненные изменения (психотравмирующие события, личностные потери, хронические конфликты в семье, агрессивность отца, развод родителей, потеря работы и другие виды стресса у родителей [5, 6]; расставание с близкими друзьями, переезд семьи, хронические заболевания или инвалидность родителей) [7, 8].
- Трудности взаимоотношений в социуме: если некоторые конфликты – это нормально и время от времени это здоровая характеристика человеческих взаимоотношений, то хронические и нерешенные конфликты, которые характеризуются трудностями взаимоотношений, служат причиной значимого персонального стресса и представляют собой серьезный риск развития, например, сердечно-сосудистых нарушений и заболеваний [9].
- Условия учебы и академический стресс (загруженность ребенка уроками, конфликты с учителями и школьные дидактогении, расставание с родителями у дошкольников).
- Окружающие (средовые факторы): в результате экологических стрессов дети испытывают больший риск инфекционных, аллергических заболеваний, болезней органов дыхания, а также стресс-связанных психосоматических расстройств [10]. Также дети, которые видят тревожные образы по телевизору или слышат разговоры о стихийных бедствиях, войнах и терроризме, могут беспокоиться о собственной безопасности и безопасности людей, которых они любят.
Последствия стресса у детей и подростков
Механизмы адаптации к стрессам у детей и подростков несовершенны. Субъективное восприятие стресса в сочетании с индивидуальными (генетические, биологические, психологические) различиями в поведении могут приводить к развитию негативных психологических, соматических и поведенческих последствий стресса.
Соматические последствия стресса. При длительном или многократно повторяющемся стрессе развиваются или обостряются хронические соматические заболевания. Распространенность психосоматических расстройств у детей и подростков составляет от 10 до 25% [9, 11, 12].
Психические расстройства. Тревога и депрессия – наиболее частые последствия как экстремальных, так и затянувшихся хронических стрессов. Чувство тревоги в период стресса могут испытывать и здоровые дети. Однако хронический или экстремальный стрессы способствуют формированию патологической тревоги, которая всегда приводит к подавлению (истощению), а не усилению адаптационных возможностей организма.
У детей и подростков тревожные расстройства представлены широким спектром клинических проявлений (табл. 1).
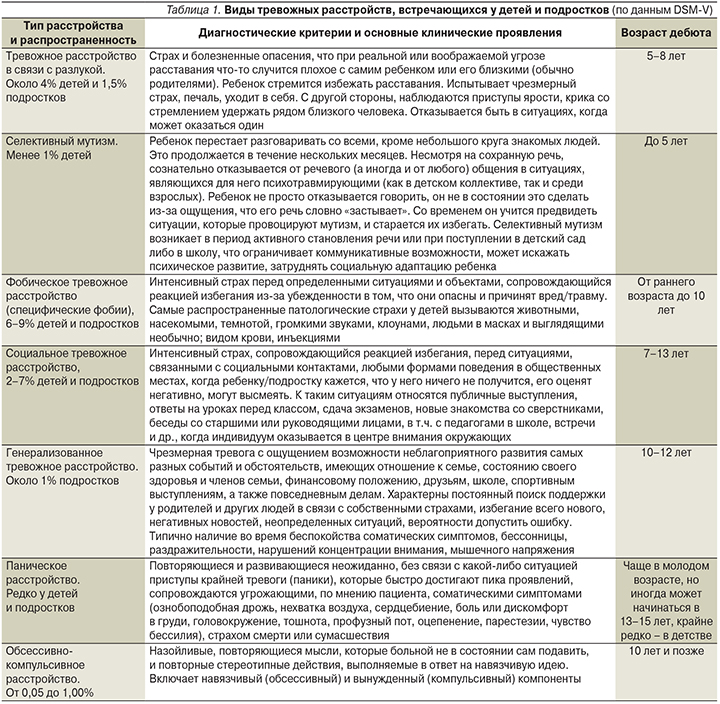
Тревожные расстройства дебютируют в раннем детстве (3–5 лет) или подростковом возрасте. Тревожные расстройства – психические расстройства, которые на протяжении первых двух десятилетий жизни связаны с нарушением формирования адаптации в обществе, а также развития когнитивной и поведенческой сферы (неуспеваемость в школе и отсутствие профессиональных достижений/несостоятельность) [13].
Тревожные расстройства могут выступать в качестве как самостоятельного, так и сопутствующего состояния при многих заболеваниях и патологических состояниях у детей, включая нарушения развития речи и школьных навыков; синдром дефицита внимания и гиперактивности, первичные головные боли (мигрень и головную боль напряжения), эпилепсию, последствия перинатального поражения нервной системы, черепно-мозговых травм, нейроинфекций, расстройства аутистического спектра и др. Симптомы тревожного расстройства могут быть распределены на три основные группы:
- Симптомы эмоциональных нарушений – постоянное беспокойство, грусть, раздражительность и гневливость, ощущение разочарования и недовольства, плач, которые не соответствуют существующим обстоятельствам и сохраняются продолжительное время.
- Изменение поведения – избегание друзей и сверстников, совместных с ними занятий, повторные обращения к взрослым за утешением и поддержкой, ненужные частые извинения перед другими людьми, склонность к дрожанию (тремору), нарушения сна (трудности засыпания, беспокойный сон, страшные сны, бессонница).
- Соматические нарушения в виде головной боли, головокружения, чувства нехватки воздуха с приближением обморока, ощущения спазмов и болей в животе, тошноты, рвоты, поноса, парестезий (покалывание, онемение) в области лица или рук, неустойчивости или слабости в ногах и др.
Важно! Тревога может маскировать депрессию раннего возраста, а приступообразные страхи могут быть проявлением эндогенных психических расстройств.
Депрессивные расстройства дебютируют в более позднем возрасте (старше 1–12 лет) и, как правило, возникают вторично – после появления тревоги. Более склонны к депрессивным расстройствам дети, у которых имеются проблемы взаимоотношений со сверстниками, постоянная тревога, отсутствие социальной поддержки, негативные переживания в раннем детстве, проблемы с поведением в детском и подростковом возрасте, а также наличие депрессии у родителей. Чувство одиночества в детстве предсказывает ухудшение социального функционирования в подростковом возрасте, а это в свою очередь предсказывает депрессию в зрелом возрасте.
Клинически депрессия у детей может проявляться в виде следующих симптомов и их сочетаний:
- высокая степень общей и школьной дезадаптации (психосоматические расстройства в сочетании с негативным отношением к школе и учителям, плохой успеваемостью, конфликтами со сверстниками);
- негативная эмоциональность (тревожность, сложность межличностных отношений, в т.ч. и внутрисемейных, низкая самооценка, подверженность стрессам, печаль, чувство одиночества, ссоры между братьями и сестрами);
- множество проблем с поведением (агрессивность, невнимательность, гиперактивность);
- высокая эмоциональная реактивность (уязвимость, возбуждение, раздражительность);
- плохие социальные навыки (низкий уровень общения, сотрудничества, напористости, ответственности, сопереживания, активного участия в жизни, самообладания);
- низкий уровень стрессоустойчивости, т.е. низкое чувство компетентности (низкий уровень оптимизма и самоэффективности, адаптируемости) и принадлежности к обществу (низкий уровень доверия, низкая социальная поддержка, чувство дискомфорта, низкая терпимость к трудностям).
Важно! Наличие у пациента суицидальных мыслей, продуктивной симптоматики или психические заболевания в анамнезе – все это служит основанием для консультации и ведения пациента исключительно психиатром.
Нарушения поведения могут проявляться как злоупотреблением психоактивными веществами, так и насилием, пищевыми расстройствами или склонностью к аварийному поведению (связано с высокой вероятностью травматизации и аварийных ситуаций).
Стадии стресс-связанных симптомов
Симптомы первой стадии. Перво-начально ребенок демонстрирует поведенческие симптомы стресса. Врач может установить эти симптомы клинически путем расспроса пациента при сборе анамнеза и наблюдая за поведением пациента на приеме.
Симптомы второй стадии. Если первоисточник стресса продолжает действие, человек входит во вторую стадию, которая обычно проявляется физическими (соматическими) симптомами.
Симптомы третьей стадии. Чем дольше и серьезнее причина стресса (например, развод родителей, переезд семьи или конфликт со сверстниками) и при этом адаптационные и копинг-ресурсы ребенка недостаточны, симптомы утяжеляются и становятся более продолжительными. Появляется риск развития психосоматических расстройств. И в связи с этим стресс должен рассматриваться как потенциальный провоцирующий и усугубляющий уже имеющиеся расстройства фактор. Кроме того, как только врач выявляет симптомы стресс-связанных расстройств, встает вопрос о необходимости комплексной терапии. Поскольку тревога и депрессия – наиболее частые стресс-связанные расстройства, необходим мультидисциплинарный подход с привлечением различных специалистов, в т.ч. психиатров при наличии выраженных тревожных и депрессивных расстройств.
Профилактика и лечение стресса
Профилактика и лечение стресса основаны на управлении и контроле стресса, что повышает приспособительные (адаптационные) возможности [14]. Для этого необходимо активное выявление детей, которые не справляются со стрессовыми жизненными событиями. В последующем с ними проводят комплекс поведенческих и психотерапевтических мероприятий, направленных на устранение причины стрессового состояния ребенка, а также на нормализацию биологических ритмов, физической активности, питания, что в итоге способствует повышению уровня самоконтроля и формированию и/или улучшению навыков преодоления стресса (копинг-стратегии) [9].
В профилактике стресса у детей и подростков условно выделяют 5 составляющих:
- Развитие базовых навыков и элементы психотерапии.
- Участие и внимание родителей.
- Соблюдение режима труда и отдыха.
- Регулярная физическая активность.
- Адекватное питание.
Ежедневное применение этих методов обеспечивает поведенческую и психологическую поддержку, они помогают изменить ответы ребенка на ежедневные стрессорные воздействия.
I. Базовые навыки профилактики стресса направлены на повышение стрессоустойчивости, физиологического баланса и позитивного аффекта у ребенка. Ниже представлены основные навыки, которым необходимо научить ребенка для ежедневных самостоятельных занятий:
А) Диафрагмальное дыхание, т.е. медленное, глубокое дыхание животом, которое может оказать положительное влияние в моменты гнева или сильных эмоций, потому что медленный и глубокий выдох способствует замедлению сердечного ритма.
Б) Регулярные упражнения, развивающие гибкость, помогают снять напряжение крупных мышц тела, которое неизбежно возникает в результате стресса. Это мягкое растягивание рук и ног, сгибание головы из стороны в сторону, круговые движения плечами и растягивание задней поверхности ног. Особенно это важно для детей старшего возраста, которые в течение длительного периода времени работают за компьютером, что приводит к мышечному напряжению. Таким пациентам следует делать т.н. стрейчинг-перерывы через каждые 30 минут или час работы.
В) Чувство юмора и смех позитивно влияют на стрессоустойчивость.
Г) Важно научить ребенка адекватному выходу эмоций, что необходимо, но иногда для эмоционального выражения возникают социальные барьеры. Поэтому можно рекомендовать три безопасные техники выхода эмоций:
- личные дневники, которые обеспечивают конфиденциальность, должны использоваться по собственному усмотрению;
- беседа (разговор) – выражение эмоций в безопасных поддерживающих отношениях;
- игра – с воспроизведением плача, смеха и крика в соответствующей обстановке, где эмоции могут быть естественно выражены.
Д) Смена деятельности дает возможность переключить внимание ребенка и легче пережить ему влияние стресса, но при этом не учит пациента избегать реальности и призвана сокращать периоды ожидания отрицательных последствий стресса, способствует более быстрому восстановлению. Сменой деятельности могут быть такие различные позитивные моменты в жизни, как совместное времяпрепровождение с родителями, расслабление в тихом спокойном месте и обстановке. Релаксационные тренировки (обучение расслаблению) – это естественный «противовес» реакции напряжения, предназначенный для минимизации негативных реакций на стресс.
В настоящее время существует большой арсенал релаксационных методов. Главное, чтобы методика была проста для понимания и выполнения с частотой один или два раза в день по 10–20 минут.
Например, можно рекомендовать следующую последовательность выполнения релаксационных тренировок:
- выбери спокойное место;
- сядь удобно в комфортной позе;
- закрой свои глаза;
- расслабь свои мышцы;
- дыши медленно и естественно;
- будь пассивным; позволь мыслям свободно приходить и уходить;
- продолжай этот процесс около 20 минут; не включай будильник;
- когда будешь готов, открой глаза и снова займись своими делами.
Медикаментозная терапия, особенно в сочетании с психотерапией, позволяет формировать навыки стрессоустойчивости в детском и юном возрасте, что является мощным защитным фактором против стресс-связанных расстройств в течение жизни. Ее цель – научить пациента саморегуляции и самоконтролю во время стресса. Психотерапия проводится врачом-психотерапевтом после психологического консультирования, которое позволяет отличать нормальный (физиологический) ответ на стрессоры от неадекватного ответа, а также значительно повышает эффективность проводимого медикаментозного лечения. В настоящее время известно и осуществляется на практике около 200 разновидностей психотерапии для детей и подростков [15].
Когнитивная поведенческая терапия в сочетании с релаксационными методиками (мышечное расслабление, глубокое дыхание) используется в терапии большей части страхов, фобий и тревожности у детей, в т.ч. для лечения ночных страхов [16–18].
Медикаментозная терапия направлена на восстановление баланса в ЦНС, в т.ч. подавление тревожных реакций и активацию собственных противотревожных механизмов. Современная психотропная терапия направлена на восстановление баланса нейромедиаторов на самых разных уровнях структурно-функциональной организации – от молекулярного до уровня целостного мозга; β-адреноблокаторы, блокаторы кальциевых каналов, ноотропы, метаболики, сосудистые препараты, витамины часто имеют возрастные ограничения к назначению, но, что гораздо важнее, оказываются малоэффективными для купирования последствий стресса – тревоги и/или депрессии. К основным группам препаратов, которые могут применяться (преимущественно в комбинациях), относятся:
1) Анксиолитики:
а) бензодиазепины (с 18 лет);
б) атипичные бензодиазепины (с 18 лет);
в) ГАМК (γ-аминомасляная кислота)-ергические препараты (с 18 лет);
г) с другими механизмами действия.
2) Антидепрессанты (сертралин с 4 лет, остальные в более старшем возрасте).
3) Малые нейролептики (с 5–6 лет).
4) Препараты, определяющие работу NMDA (N-метил-D-аспартат)-рецепторов.
Важную роль в патогенезе стресса, когнитивных и эмоциональных нарушений при стресс-связанных расстройствах играют глутаматергическая система и NMDA-рецепторы головного мозга (рецепторы глутамата, селективно связывающие N-метил-D-аспартат), которые возбуждаются при любом стрессе. Например, Тенотен детский, в состав которого входят релиз-активные антитела к мозгоспецифическому белку S100 (Р-А АТ S100), концентрация которого изменяется при патологической тревоге, а также депрессии, органической патологии головного мозга (например, ишемии и других видах психоневрологической патологии).
В нормальных физиологичных условиях роль белка S100 огромна. Он синтезируется клетками нейроглии для облегчения проникновения ионов Са2+ внутрь нейронов, что способствует повышению их производительности. Однако в состоянии хронического или экстремального стресса клетки глии выбрасывают измененное количество белка-модулятора, что в итоге запускает механизмы эксайтотоксичности. Поэтому нормализовать активность данного белка при стрессе очень важно. Стоит отметить, что влияние и эффективность Тенотена детского у детей на соматовегетативные проявления тревоги доказаны во многих клинических исследованиях [19–21].
В целом можно утверждать, что препарат обладает мультимодальным воздействием на следующие системы:
- ГАМК-ергическую;
- NMDA-рецепторную;
- серотонинергическую;
- сигма-1-рецепторную.
При этом отсутствует побочное влияние на когнитивную сферу, нет привыкания. Тенотен детский – это в первую очередь модулятор, а не блокатор или активатор. Релиз-активные антитела к белку S100 приводят к восстановлению естественного баланса между процессами торможения и возбуждения в ЦНС. Поэтому клетка продолжает работать в естественных комфортных, а не тревожно-возбужденных условиях.
II Рекомендации для родителей:
- каждый день уделяйте время вашему ребенку: даже когда он становится старше, нуждается в вашем внимании;
- сделайте пребывание ребенка с вами доступным, чтобы он мог поговорить или просто побыть с вами в одной комнате;
- не пытайтесь заставить ребенка говорить при его нежелании это делать, даже если вы знаете, что он чем-то обеспокоен. Иногда дети чувствуют себя лучше, когда вы просто проводите время рядом с ними.
Главное для родителей – не упустить момент, когда ребенок начинает обсуждать свои проблемы вне семьи и делает это с посторонними (сверстники, социальные сети).
Конечно, у большинства родителей есть навыки, как справиться со стрессом своего ребенка. Но когда у ребенка изменяется поведение, что вызывает значительные проблемы в школе, или появляются симптомы, которые вызывают беспокойство как у родителей, так и у педагогов, и при этом ребенок не желает говорить о них, стоит обратиться к врачу. Обратиться за профессиональной помощью необходимо, когда любое изменение в поведении сохраняется и тем самым вызывает серьезное беспокойство родителей.
III. Рекомендации по соблюдению режима труда и отдыха
Потребность во сне зависит от возраста ребенка (табл. 2).

Стрессы часто приводят к нарушениям сна. Даже после краткосрочного стресса, на фоне которого имел место плохой сон в течение нескольких ночей, ребенок может сосредоточивать свое внимание на неспособности спать, тем самым «закрепляя» проблему. Тревожные нарушения также сопровождаются нарушениями сна, хронизация которых чаще встречается у девочек. На фоне тревожности нарушается засыпание, до 50% детей с тревогой отмечают ранние пробуждения. Днем у ребенка могут отмечаться эмоциональная лабильность, раздражительность [22].
На данный момент нет лекарственных средств, одобренных для медикаментозной коррекции инсомнии у детей [23]. Для нормализации сна, в первую очередь ребенка, необходимо научить соблюдать правила гигиены сна, которые позволяют улучшать наступления сна:
- ложиться спать и вставать в одно и то же время (в т.ч. с помощью будильника); также важно избегать отклонения времени пробуждения по выходным дням более 2 часов;
- не ложиться спать в рассерженном состоянии;
- выработать определенный ритуал засыпания (например, прогулка перед сном, теплая ванна);
- можно использовать водные процедуры перед сном: теплый душ (комфортной температуры) до ощущения легкого мышечного расслабления; использование контрастных водных процедур, излишне горячих или холодных ванн не рекомендуется;
- использовать кровать только для сна, а не для того, чтобы есть, читать, лежать;
- не наедаться на ночь;
- не следует перед сном разрешать ребенку в качестве отдыха после выполнения домашнего задания играть в компьютерные игры/пользоваться гаджетами, т.к. они обладают возбуждающим действием;
- уменьшить стрессовые ситуации, умственную нагрузку, особенно в вечернее время;
- регулярно заниматься физическими упражнениями в утреннее или дневное время или организовать физическую нагрузку вечером, но не позднее, чем за 3 часа до сна;
- объяснить ребенку, что, если заснуть не удается, не следует себя заставлять: нужно встать через определенный промежуток времени (например, 30–40 минут) и чем-нибудь заняться до появления желания заснуть.
IV. Физическая активность
Во всем мире 81% детей и подростков испытывают недостаток физической активности [24]. В то же время регулярная физическая активность благоприятно влияет на физическое и социальное развитие благодаря предоставлению возможностей для самовыражения, формирования уверенности в себе, социального взаимодействия и интеграции. Считается также, что физически активные подростки с большей готовностью принимают здоровые формы поведения (например, не употребляют табак, алкоголь и наркотики) и демонстрируют более высокие результаты в школе [24].
Регулярная физическая активность позволяет снять напряжение, повысить адаптацию и стрессоустойчивость. Для детей и подростков физическая активность предполагает игры, состязания, занятия спортом, оздоровительные мероприятия, физкультуру или плановые упражнения в рамках семьи, школы и спортивных организаций.
Для укрепления сердечно-сосудистой системы, скелетно-мышечных тканей и снижения риска неинфекционных заболеваний рекомендуется следующая практика физической активности:
- ежедневные занятия физической активностью от умеренной до высокой интенсивности, в общей сложности не менее 60 минут. Эти занятия также можно распределять менее продолжительными блоками на протяжении всего дня (например, 2 раза в день по 30 минут);
- физическая активность продолжительностью более 60 минут в день приносит дополнительную пользу для здоровья;
- бóльшая часть ежедневной физической активности должна приходиться на аэробику (ходьба, бег, велосипедные или лыжные прогулки по пересеченной местности, групповые игры, теннис, тренировки в плавательном бассейне, ритмичные танцы, аквааэробика и другие виды фитнеса). Физическая активность высокой интенсивности, включая упражнения по развитию скелетно-мышечных тканей, должна проводиться как минимум 3 раза в неделю [25].
Эти рекомендации подходят для всех детей и подростков независимо от пола, расы, этнической принадлежности или уровня дохода.
Для детей, ведущих пассивный образ жизни, рекомендуется прогрессивное повышение активности для достижения в конечном итоге указанной выше цели. Следует начинать с небольших объемов физической активности и постепенно увеличивать продолжительность, частоту и интенсивность. Необходимо также иметь в виду, что для детей, не занимающихся на данный период времени физической активностью, активность в объемах ниже рекомендуемых уровней принесет больше пользы, чем полное ее отсутствие [25]. По возможности дети и подростки с инвалидностью также должны следовать этим рекомендациям, которые врач может скорректировать по подходящему типу и объему физической активности в соответствии с учетом их инвалидности.
Важно! До занятий за 1,0–1,5 часа и 1 час после занятий должен быть полноценный прием пищи, сбалансированной по количеству потребляемых углеводов, жиров и белков, в т.ч. и в виде специально разработанных спортивных белково-углеводных питательных смесей. Если ребенок голоден или от последнего приема пищи прошло более 1,5 часа, к физическим нагрузкам он не допускается во избежание обмороков и других последствий метаболического стресса [26].
Роль семьи в поощрении активного образа жизни ребенка. Рекомендации для родителей:
- ограничьте время пребывания перед компьютером и телевизором (не более 2 часов в день), особенно за 2–3 часа до сна. Для детей до 2 лет телевизор, компьютер, мобильные устройства должны быть исключены полностью;
- организованного спорта для детей постарше недостаточно, поощряйте детей быть активными ежедневно: ходить пешком, кататься на велосипеде, прыгать через скакалку и т.д.;
- в школу дети должны ходить пешком, даже если это не очень близко от дома, а не ездить на машине;
- вместо эскалатора или лифта лучше подниматься пешком по лестнице;
- привлекайте детей к домашним делам: покупка продуктов, уборка листьев или снега;
- родителям важно обеспечить полную безопасность ребенка при его активных занятиях, особенно при таких видах физической активности, как езда на велосипеде, катание на роликах и скейтбордах, игра в футбол. Обязательно используйте средства индивидуальной защиты (наколенники, перчатки, шлемы);
- ребенок должен быть одет в удобную спортивную форму и обязательно быть в спортивной удобной обуви с хорошей супинацией [25].
V. Питание детей
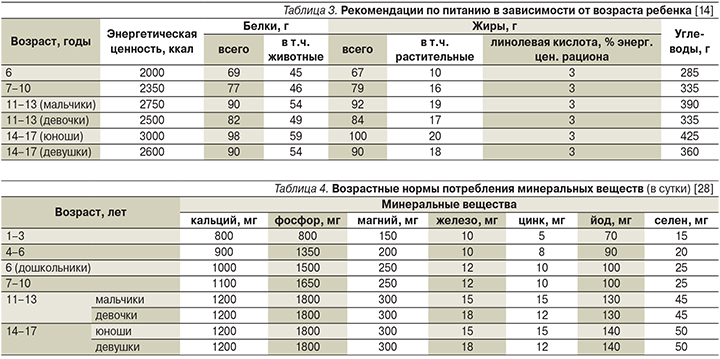
Несмотря на то что питание играет косвенную роль в реакции на стресс, правильное питание способствует улучшению общего состояния ребенка. Здоровые пищевые привычки уменьшают подверженность стрессу. Питательные вещества, витамины и микроэлементы должны поступать в организм с пищей. Их соотношение должно быть сбалансировано (табл. 3 и 4).
Заключение
Стрессы и негативные жизненные события вызывают у детей и подростков физическое и психическое неблагополучие, снижают их способность к самоконтролю. Ответная реакция на стресс может обеспечить непосредственное выживание организма, но также и поставить под угрозу физическое и психическое благополучие ребенка. В ответ на стрессорное воздействие запускаются реакции, задача которых максимально перераспределить энергию и адаптационные ресурсы в те части тела, которые имеют решающее значение для самозащиты. Но с другой стороны, эти реакции могут повернуться против самого человека. Медикаментозная терапия в сочетании с изменением образа жизни ребенка, включая правильное питание, физические упражнения, отдых и развитие позитивных навыков преодоления трудностей, могут существенно изменить способность адаптироваться и минимизировать тревожность и другие последствия хронического стресса.



