Заболевания твердых тканей зубов, пародонта, патология слизистой оболочки полости рта – часто встречающаяся проблема детской стоматологии. Известна четкая связь между состоянием полости рта и общим соматическим статусом ребенка. По данным Всемирной организации здравоохранения, за последние десятилетия отмечается значительный рост распространенности аллергических заболеваний, в структуре которых одно из ведущих мест занимает бронхиальная астма (БА). В общей популяции она встречается более чем у 5% населения, значительно варьируясь в различных географических регионах мира – от 1 до 30% [1].
Ведущая роль в этиологии и патогенезе БА принадлежит патологии иммунного ответа. В свою очередь нарушение системы местного иммунитета полости рта у больных БА играет роль в поддержании хронического воспаления, создает неблагоприятные условия для формирования твердых тканей зубов и тканей пародонта [2].
До настоящего времени исследования, посвященные влиянию БА на здоровье полости рта у детей, имеют разнонаправленный характер и требуют дальнейшего изучения. Возможно, механизм возникновения кариеса и других заболеваний полости рта тесно связан с основой фармакотерапии БА – базисной терапией, под которой понимают регулярное длительное применение препаратов, купирующих аллергическое воспаление в слизистой оболочке дыхательных путей.
К препаратам базисной терапии относятся топические глюкокортикостероиды (беклометазон, будесонид, флутиказон), антагонисты лейкотриеновых рецепторов (монтелукаст), селективные β2-адреномиметики (короткого действия: фенотерол, сальбутамол, тербуталин; длительного действия: салметерол, формотерол), кромоны (кромоглициевая кислота, недокромил натрия), пролонгированные теофиллины. Большинство медикаментозных средств вводится в виде ингаляций или перорально, что обусловливает их возможный негативный эффект на стоматологический статус ребенка.
К вероятным последствиям базисной терапии БА относятся увеличение интенсивности и распространенности кариеса твердых тканей зубов, возникновение эрозий, ксеростомия, гингивит, пародонтит, кандидоз слизистой оболочки полости рта, изменение вкуса [3].
К возможным причинам возникновения заболеваний твердых тканей зубов можно отнести:
- уменьшение скорости слюноотделения, вызванное β2-агонистами;
- увеличение количества лактобацилл и Streptococcus Mutans;
- снижение pH слюны и зубной бляшки за счет использования ингаляторов;
- содержание легкоферментируемых углеводов в медикаментозных средствах;
- увеличение частоты потребления кариесогенных напитков.
Возможными причинами возникновения заболеваний слизистой оболочки полости рта и пародонта служат:
- снижение защитных свойств слюны, вызванное снижением слюноотделения и уменьшением концентрации секреторного иммуноглобулина А;
- сухость полости рта, вызванное ротовым дыханием;
- изменение иммунного ответа и увеличение концентрации иммуноглобулина E в десневой жидкости;
- минерализация зубных отложений, вызванная повышением уровня кальция и фосфора в слюне;
- снижение минеральной плотности костной ткани, связанной с использованием ингаляционных кортикостероидов.
В связи с этим оценка состояния полости рта у детей с БА своевременна и актуальна.
Целью исследования стала оценка особенностей состояния твердых тканей зубов, пародонта и слизистой оболочки полости рта больных БА; установление связи между состоянием органов полости рта и базисной терапией детей с БА.
Материал и методы
 В исследование были включены 84 ребенка в возрасте от 4 до 16 лет (55 мальчиков и 29 девочек). В основную группу вошли 64 ребенка с БА. Легкая степень тяжести БА была диагностирована 10 пациентам, средняя – 44, тяжелая степень – 10. Двадцать детей вошли в группу контроля.
В исследование были включены 84 ребенка в возрасте от 4 до 16 лет (55 мальчиков и 29 девочек). В основную группу вошли 64 ребенка с БА. Легкая степень тяжести БА была диагностирована 10 пациентам, средняя – 44, тяжелая степень – 10. Двадцать детей вошли в группу контроля.
Всем пациентам был проведен осмотр полости рта, определены индексы кариозных, пломбированных и удаленных зубов (КПУз), индекс гигиены полости рта по Грину–Вермиллиону.
Интенсивность кариозного процесса у детей оценена с помощью индекса КПУз (сумма кариозных, пломбированных и удаленных зубов у одного пациента). Оценка значений индексов проведена по следующей шкале: 10 баллов – высокая интенсивность кариеса; 5 баллов – умеренная интенсивность процесса; 1–2 балла – низкая интенсивность [4].
Определение гигиенического состояния полости рта проведено с использованием упрощенного индекса гигиены полости рта, отражающего количество (толщину и площадь) и качество зубных отложений [4].
Статистическая обработка полученных данных проведена с помощью метода описательной статистики. Для характеристики среднего значения полученных данных в группе использованы медиана (Me), среднеквадратическое отклонение (σ), интерквартильный размах. Достоверность различий при сравнении двух групп вычислена по формулам непараметрической статистики по U-критерию Манна–Уитни с использованием программы Statistica 8.0.
Результаты исследования и обсуждение
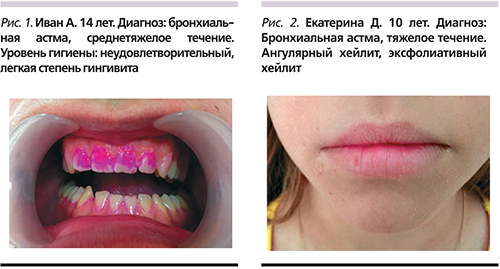
При осмотре полости рта индекс гигиены по Грину–Вермиллиону в основной группе был удовлетворительным, в группе контроля – хорошим. Вероятно, дети, находившиеся в стационаре и оставшиеся без присмотра родителей, пренебрегали правилами личной гигиены полости рта, что обусловило повышенное количество зубных отложений и необходимость профессиональной гигиены (рис. 1).
При изучении состояния слизистой оболочки полости рта детей, страдавших БА, у 49% пациентов выявлены изменения со стороны красной каймы губ в виде сухой формы эксфолиативного (31,5%) и ангулярного (17%) хейлита; хронические трещины губ и углов рта (10,9%). Отмечено повышенное шелушение кожи в углах рта у 15,3% детей. В контрольной группе только у 14,3% детей наблюдались признаки эксфолиативного хейлита (рис. 2).
Среди 41,2% детей основной группы и 42,9% группы контроля наблюдалась патология прикуса, выраженная в виде скученности зубов во фронтальном отделе, глубокой резцовой окклюзии, прямого прикуса.
Заболевания пародонта в группе детей, страдавших БА, встречались в 22% случаев, что достоверно выше, чем в группе контроля.
Развитие изменений и заболеваний слизистой оболочки полости рта, губ и языка во многом обусловлено преобладанием ротового дыхания и наличием одышки у детей с БА, особенно в период приступа.
Интенсивность кариозного процесса во временном и сменном прикусе в основной группе (дети с БА) и группе контроля достоверно не различалась. Интенсивность кариозного процесса в постоянном прикусе в группе контроля была ниже, чем в основной группе.
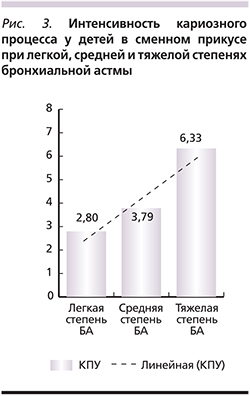
Решая поставленные в исследовании задачи, мы изучили возможное влияние тяжести БА на интенсивность кариозного процесса. Для этого детей основной группы со сменным прикусом мы разделили на подгруппы в зависимости от интенсивности кариозного процесса по показателям индекса КПУз.
В ходе исследования установлено, что интенсивность кариозного процесса в сменном прикусе имела тенденцию к увеличению по мере нарастания тяжести БА (рис. 3). Во временном и постоянном прикусе таких закономерностей установлено не было.
Можно предположить, что высокая интенсивность кариеса у пациентов с тяжелой степенью БА ассоциирована с низким уровнем показателей иммунологической резистентности [5].
В свою очередь высокая интенсивность кариозного процесса ведет к дополнительной сенсибилизации организма и значительно снижает показатели местного иммунитета.
С другой стороны, высокая интенсивность кариозного процесса, возможно, связана с базисной терапией заболевания, технологией доставки лекарственного средства (порошковый ингалятор, дозированный аэрозольный ингалятор, небулайзер), что согласуется с данными, полученными M.H. Boskabady (2012), M.S. Thomas (2010) [6, 7], но противоречит данным N. Godara (2013), выявившего отсутствие существенной связи между кариесом и длительностью использования сухих порошковых ингаляторов у больных БА [8], что требует дальнейшего исследования.
В настоящем исследовании влияние ингаляционных глюкокортикостероидов (будесонид, флутиказон) на здоровье полости рта детей основной группы, находившихся на лечении, установлено не было. Кроме того, не было прослежено статистически достоверной связи между интенсивностью кариозного процесса и базисной терапией, включившей препараты, содержащие моногидрат лактозы для улучшения вкуса лекарственного средства.
Таким образом, влияние базисной терапии на интенсивность кариозного процесса дискутабельное и требует дальнейших исследований.
Выводы
Изменения со стороны красной каймы губ, слизистой оболочки полости рта, пародонта встречаются чаще среди детей с БА.
Интенсивность кариозного процесса у больных БА в постоянном прикусе выше, чем в контрольной группе детей.
У детей с БА интенсивность кариозного процесса в сменном прикусе имеет тенденцию к увеличению по мере нарастания тяжести БА.



