Педиатр на практике довольно часто сталкивается с респираторными проблемами, будь то острые респираторные вирусные инфекции (ОРВИ) или острый, или обструктивный, бронхит. Болезни органов дыхания являются самой частой патологией детского возраста и составляют более 60 % всей заболеваемости у детей. Практически всегда подобные заболевания сопровождаются сухим или влажным кашлем – это самый частый симптом, с которым обращаются родители больного ребенка к врачу [1]. Постоянно встает вопрос: какой препарат выбрать для эффективного дренажа бронхиального дерева, разжижения вязкой мокроты и купирования кашля у данного пациента и когда его назначить? Казалось бы, такой простой симптом, но как трудно порой бывает установить его причину и правильно выбрать препарат терапии. Некоторые авторы указывают более 50 причин появления кашля. Наверное, поэтому мукоактивные, или т.н. отхаркивающие, препараты являются сегодня не только самыми часто используемыми лекарственными средствами, но и самыми доступными в аптечной сети.
Кашель (от лат. – tussis) – это рефлекторный акт (защитный механизм), играющий большую роль в самоочищении дыхательных путей: трахеи и бронхов как от инородных тел, попавших извне, так и от эндогенно образовавшихся продуктов (слизи, крови, гноя, продуктов тканевого распада и т. д.). Главная функция кашля – восстановление проходимости дыхательных путей путем удаления секрета и восстановления транспорта бронхиального секрета (мукоцилиарного клиренса). Физиологи утверждают, что в течение дня здоровый ребенок может покашлять 10–15 раз – обычно по утрам. Редкие кашлевые толчки физиологичны, они удаляют скопление слизи из гортани. Иногда это происходит даже незаметно для родителей и не должно их тревожить, что вполне нормально и объяснимо. Ребенок, особенно младшего возраста, имеет маленький рост и поэтому он вдыхает самую загрязненную часть воздуха – обычно на расстоянии 60–70 см от пола, а кашель является естественной реакцией очищения дыхательных путей. За сутки через дыхательные пути и легкие проходит огромный объем холодного и загрязненного воздуха (до 12 тыс. литров). При этом в дистальных отделах дыхательных путей оседает до 50 % частиц диаметром 5 мкм и до 70 % – диаметром 2 мкм. Очень мелкие частицы диаметром менее 0,5 мкм выдыхаются во время выдоха и частично при вдохе, не успевая осесть на слизистой оболочке дыхательных путей. Примечательно, что бактериальные клетки (диаметр 0,5–3 мкм) имеют все шансы закрепиться в дыхательных путях. Становится понятно, насколько важен для ребенка кашель как охранительный (защитный) рефлекс.
Каждый педиатр хорошо знает, что детский организм имеет определенный набор сложных рефлексов в зависимости от возраста. Важно иметь в виду, что кашлевой рефлекс ребенка хоть и врожденный, однако окончательная способность эффективно откашливать мокроту формируется у него только к 4–6 годам. Этот факт необходимо учитывать при оценке состояния ребенка такого возраста во время болезни, при выборе лекарственного средства и различных реабилитационных мероприятий, например при проведении массажа грудной клетки, дренаже бронхиального дерева и дыхательной гимнастике.
Физиологические особенности детского организма также определяют тактику лечения. Носоглотка совсем маленьких детей устроена так, что бoльшая часть слизистых выделений при насморке стекает по задней стенке глотки и попадает на голосовые связки, раздражая их и вызывая рефлекторный кашель. То же происходит и при прорезывании зубов, когда усиливается слюноотделение.
Детский кашель отличается от взрослого не только причинами возникновения, но и клиническими проявлениями. Кашель больного ребенка от незаметного покашливания, практически не оказывающего влияния на его самочувствие и поведение, изменяется до сильного, мучительного, приступообразного, сопровождающегося рвотой (из-за высокого рвотного рефлекса у детей), сопровождается беспокойством, болевым синдромом, при этом нарушаются сон, самочувствие и поведение. В связи с этим вопрос быстрого выбора муколитического средства особенно актуален для педиатров [2–4].
Еще одна особенность детского организма – способность секретировать мокроту с нормальными реологическими свойствами – формируется только к 5–6 годам, поэтому изначально у детей секрет более вязкий. К тому же не сформировано важное реологическое свойство мокроты скользить по стенкам бронхов, снижена мышечная работа бронхиального дерева – все это приводит к т. н. непродуктивному кашлю (нет признаков выделения мокроты, хотя мы понимаем, что она образуется). К другим важным анатомо-физиологическим особенностям органов дыхания у детей также относятся относительно узкие и короткие дыхательные пути, меньший объем гладкой мускулатуры, несовершенство коллатеральной вентиляции, гиперплазия железистой ткани.
Для того чтобы правильно сориентироваться и поставить диагноз, педиатры должны обращать внимание на следующие характеристики кашля: ритм, тембр, характер, интенсивность, время его появления, положение тела в момент кашля, продолжительность. Кашель значительно ухудшает состояние больного ребенка и осложняет течение болезни. Нельзя забывать о серьезных осложнениях, которые быстро развиваются у детей: обморок, бессонница, рвота, недержание мочи, кровохарканье, спонтанный пневмоторакс, эмфизема, повышение артериального давления, формирование грыж передней брюшной стенки (в результате длительного повышения внутрибрюшного давления), истощение организма при длительном кашле, ухудшение качества жизни ребенка.
Нарушение бронхиальной проходимости при респираторном эпизоде происходит в первую очередь из-за развития мукостаза (патологического процесса) – скопления секрета в дыхательных путях, связанного с его гиперпродукцией, с измененными реологическими свойствами мокроты и неэффективным кашлевым рефлексом [5]. Мукостаз играет патологическую роль в респираторном эпизоде, определяя его тяжесть и сроки течения, развитие возможных осложнений. При мукостазе нарушается бронхиальная проходимость, он является одной из ведущих причин бронхообструктивного синдрома, способствует развитию ателектазов. Сроки разрешения бронхолегочного процесса при мукостазе удлиняются, нарушаются газообмен, легочная вентиляция, развивается гипоксия, в очаге развивается микробная флора. Мукостаз препятствует эрадикации микроорганизмов из дыхательных путей, способствует хронизации бронхолегочного процесса, снижается эффективность воздействия медикаментов на слизистую оболочку дыхательных путей.
Бронхиальный секрет почти на 85–90 % состоит из воды. Всего 10–15 % его состава приходится на ионы Na, Cl и Ca; 2–3 % – на нейтральные и кислые гликопротеиды-муцины, белки плазмы (альбумины, протеины), плазматические гликопротеиды, молекулы которых связаны между собой дисульфидными и водородными связями; 2–3 % – на иммуноглобулины классов А, G, Е; 1–2 % – на антипротеолитические ферменты и 0,3–0,5 % – на липиды. ОРВИ обычно протекает с высокой температурой, что сопровождается повышенным испарением воды из организма, в т. ч. из бронхиального секрета. Нарушается соотношение компонентов мокроты, т. е. она быстро густеет. Поэтому рекомендуется давать ребенку достаточное количество жидкости.
При воспалительном процессе в бронхах также нарушается уровень рН секретов в сторону нейтральной реакции за счет преобладания нейтральных муцинов (в норме в бронхиальном секрете доминируют кислые муцины). Выбирая лекарственное средство, необходимо также учитывать структуру жидкости, выстилающей дыхательные пути. Она состоит из двух слоев: геля и золя. Гель – это муциновый слой, расположенный поверх золя ближе к просвету дыхательных путей, и состоит из гликопротеидов. Именно гель определяет вязкость и эластичность бронхиального секрета. Золь – это слизистый слой, или перицилиарная жидкость, окутывающая реснички дыхательного эпителия, позволяя им колебаться с необходимой частотой и защищать эпителиальные клетки от вышележащего муцина.
Средств, которые влияют на кашель, достаточно много. Это противокашлевые, отхаркивающие, муколитические, бронхорасширяющие, антибиотики, противовоспалительные и комбинированные лекарственные средства в т. ч. фито- и гомеопатические. Все они имеют не только различный состав, химическую формулу, но и различный механизм действия. Поэтому выбор препарата порой представляется для врача трудной задачей, от правильного решения которой зависит не только эффективность проводимой терапии, но и общее выздоровление больного.
Традиционно отхаркивающими, или секретомоторными, называются лекарства, усиливавшие откашливание.
По механизму действия они делятся на две группы:
1. Препараты алтея, истода, термопсиса и других лекарственных трав, терпингидрат, ликорин, эфирные масла (они оказывают слабое раздражающее действие, что приводит к усиленному образованию слизи в бронхах и повышению секреции слюнных желез.
2. Препараты натрия и калия йодид, аммония хлорид и ряд других солевых препаратов (выделяются слизистой оболочкой бронхов, стимулируя бронхиальную секрецию и частично разжижая мокроту). Однако всегда существовали ограничения для применения этих препаратов: непереносимость йода, повышенный рвотный рефлекс, необходимость частого приема микстур, аллергические реакции и др. [6].
Особое место в этом ряду занимают т. н. муколитики, или бронхосекретолитические, препараты. Многочисленные научные исследования доказывают, что именно реологические свойства мокроты (вязкость, эластичность и адгезия/липкость) определяют возможность свободного ее отделения. Поэтому большое значение в устранении мукостаза (состояния, сопровождающегося образованием вязкой мокроты) отводится в настоящее время именно муколитикам, способным нормализовать реологию мокроты. Важно подчеркнуть, что по механизму действия муколитики не являются средством воздействия на основное патогенетическое звено болезни – воспалительную реакцию, а только оказывают влияние на симптомы заболевания, т. е. являются симптоматической терапией.
Обычно выделяют три группы муколитических препаратов:
1. Амброксола гидрохлорид и его производные.
2. N-ацетилцистеин и его производные; SH-группа молекулы ацетилцистеина воздействует на дисульфидные мостики сиаломуцинов поверхностного слоя бронхиальной слизи, тем самым оказывая быстрый муколитический эффект [7].
3. Карбоцистеин и его производные; молекула карбоцистеина стимулирует активность сиаловой трансферазы, регенерацию слизистой оболочки дыхательных путей и продукцию нормальной физиологической слизи, оказывая муколитический и мукорегуляторный эффекты [8].
Хорошим муколитическим эффектом обладает физиологический (0,9 %-ный NaCl) или гипертонический раствор (5,6–7,0 %-ный NaCl) в виде небулайзерной терапии. Умеренную муколитическую активность оказывает Унитиол (относится к группе тиолов: 2,3-димеркаптопропансульфонат), но в настоящее время не используется [9, 10].
Протеолитические ферменты в качестве муколитиков в настоящее время не используются в связи с возможным повреждением легочного матрикса и высоким риском серьезных побочных эффектов, таких как кровохарканье, аллергические реакции и спазм бронхов. Единственным разрешенным к применению ферментным муколитиком сегодня является дорназа-альфа – специальный фермент, применяемый больными муковисцидозом [11, 12]. Это точная копия природного человеческого фермента ДНКазы, сделанная с помощью рекомбинантной технологии. Дорназа-альфа расщепляет внеклеточную ДНК в гнойной мокроте, нормализует ее вязко-эластические свойства и улучшает мукоциллиарный клиренс [13].
Из неферментных муколитиков широкое распространение в терапии получили препараты группы амброксола гидрохлорида. Выделяют следующие механизмы действия амброксола, влияющие на мукоцилиарный клиренс:
• разжижение бронхиального секрета за счет расщепления кислых мукополисахаридов и дезоксирибонуклеиновых кислот;
• улучшение реологических свойств мокроты (уменьшается ее вязкость и адгезивные свойства за счет стимуляции серозных клеток желез слизистой оболочки бронхов и нормализации соотношения слизистого и серозного компонентов мокроты);
• мукокинетическое действие за счет усиления секреции гликопротеидов;
• активизация движения ресничек мерцательного эпителия;
• повышение синтеза и секреции сурфактанта и торможение его распада. Благодаря увеличению продукции сурфактанта повышается местный иммунитет; препарат не вызывает чрезмерного образования секрета и уменьшает спастическую гиперреактивность бронхов [14].
Важно обратить внимание врачей на немуколитические эффекты амброксола: противовоспалительный и антиоксидантный [15, 16]. В период развития воспалительных изменений оболочек бронхиального дерева происходят патофизиологические изменения механизмов продукции и формирования мокроты. Так, в начале заболевания слизистая оболочка бронхов на воздействие патологического агента реагирует развитием местного воспаления, что сопровождается повышением активности серозных подслизистых желез. В результате увеличивается продукция бронхиального секрета с низкой вязкостью и повышенной текучестью [17]. При дальнейшем развитии патологического процесса происходит перестройка слизистой оболочки трахеобронхиального дерева. Отмечается увеличение числа бокаловидных клеток, в т. ч. за счет трансформации клеток Клара, повышается активность слизеобразующих клеток. В результате закономерно возрастает вязкость мокроты. При бактериальных инфекциях такая мокрота быстро трансформируется из слизистой в слизисто-гнойную и гнойную с высоким содержанием нейтральных муцинов в секрете, за счет которых происходит дальнейшее повышение его вязкости. Активность протеолитических ферментов лейкоцитов и бактериальных агентов повышает адгезию мокроты к слизистой оболочке трахеобронхиального дерева. Повышенные вязкость и адгезия мокроты затрудняют движение ресничек мерцательного эпителия, блокируя мукоцилиарный клиренс (скорость движения мокроты замедляется или вовсе прекращается). Стагнация дренажной функции способствует колонизации микроорганизмов, пролонгации воспалительного процесса, развитию бронхиальной обструкции, вентиляционно-перфузионных нарушений и формированию оксидативного стресса. Избыток бронхиального секрета снижает потенцию местного иммунитета; в частности, подавляется синтез секреторного IgА [17, 18].
Представителем данной группы является оригинальный препарат Лазолван (амброксол) компании “Берингер Ингельхайм”, который применяется в лечении болезней органов различной этиологии более 30 лет. Компания “Берингер Ингельхайм” первой создала отхаркивающий препарат на основе субстанции амброксола гидрохлорид, в России зарегистрированный под торговым названием “Лазолван”, – родоначальник всех амброксолов, присутствующих на фармрынке. С 1979 г. амброксол используется в лечении болезней органов дыхания, относится к муколитическим средствам нового поколения и является представителем вазициноидов. По своей сложной химической формуле амброксол представляет собой активный N-десметилметаболит бромгексина –синтетического производного алкалоида вазицина (см. рисунок).
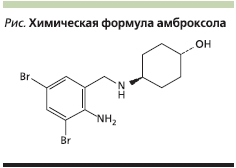
Алкалоид вазицина является активным экстрактом растения Adhatoda vasica (адатода сосудистая – русск.). Это растение и его чудесные свойства были известны врачевателям еще в XIII в. Оно распространено в Индии, Шриланке, на острове Ява. Для использования пригодны все части кустарника: листья, цветы, фрукты, корни и сок листа. В древних трактатах писали, что растение применяют при нервных болезнях и заболеваниях органов дыхания. Оно имеет отхаркивающее, успокоительное, антиспазматическое и глистогонное свойства. Назначали его при бронхите, кашле, коклюше, астме, невралгии, ознобе, диарее, дизентерии, ревматизме, воспалении кожи и невралгиях. Позднее стало понятно, что алкалоиды вазицин и вазицинон обладают действием, подобным таковому эуфиллина, и имеют в своем составе эфирное масло.
Многообразие лекарственных форм Лазолвана позволяет широко использовать его в педиатрической практике, проводить оптимальный курс лечения в зависимости от возраста пациента, его индивидуальной потребности и переносимости.
До недавнего времени применяли четыре лекарственные формы Лазолвана:
1. 100 мл сиропа во флаконах для детей (15 мг/5 мл).
2. 100 мл сиропа для взрослых (30 мг/5 мл).
3. Таблетки по 30 мг (20 и 50 таблеток в упаковке) для взрослых.
4. Раствор для ингаляций и приема внутрь 15 мг/2 мл для взрослых и детей.
На сегодняшний день детям старше 6 лет можно применять новую лекарственную форму – пастилки.
Весьма важным свойством Лазолвана является отсутствие противопоказаний к применению при язвенной болезни желудка и 12-перстной кишки. Препарат имеет большой срок годности: таблетки, сироп 30 мг/5 мл и раствор хранятся 5 лет, сироп 15 мг/5 мл и пастилки – 3 года.
Всегда обсуждается вопрос: что лучше применять – бромгексин или Лазолван? Активным действующим веществом Лазолвана является амброксол – продукт метаболизма (обмена веществ) бромгексина. Бромгексин и сам по себе применяется как противокашлевое средство, но Лазолван действует быстрее и эффективнее. Поскольку бромгексин в организме в результате сложных биохимических реакций должен превратиться в амброксол, его терапевтическое действие обычно проявляется на 2–5-й день приема, к тому же бромгексин не совместим с щелочными растворами. Действие Лазолвана сильное и быстрое (начало уже через 30 минут). Он увеличивает количество мокроты и разжижает ее путем стимуляции желез, которые ее выделяют с одновременным увеличением количества ферментов, разжижающих мокроту. Биодоступность амброксола и бромгексина в целом сравнима и составляет около 80 %. Для обоих препаратов характерно быстрая и полная всасываемость, а также эффект первичного прохождения через печень, во время которого метаболизму подвергается 20–30 % препарата. После приема 30 мг препарата максимальная концентрация в плазме крови наблюдается через 2 часа и достигает 88,8 мкг/мл. Продолжительность действия после приема одной дозы составляет 6–12 часов. При ингаляционном введении его терапевтический эффект развивается быстро – через 30 минут – и сохраняется в течение 6–12 часов. Максимальный эффект отмечается уже на 2-е сутки.
Лазолван способен проникать в цереброспинальную жидкость, через плаценту, а также в грудное молоко. Однако препарат имеет высокий уровень безопасности и может применяться беременными со 2-го триместра и новорожденными.
К важным свойствам Лазолвана можно также отнести его способность облегчать боль в груди при кашле, ускорять проникновение антибиотиков в легочную ткань, улучшать местный иммунитет, усиливать защитные свойства организма. Лазолван не содержит сахара и алкоголя, поэтому может применяться больными сахарным диабетом или с нарушениями толерантности к глюкозе.
Лазолван имеет ряд особенностей применения в педиатрической практике (см. таблицу). Очень важно, что его можно назначать детям с рождения.
Лазолван можно принимать, одновременно для удобства сочетая различные его лекарственные формы, например таблетки, сироп и ингаляции через небулайзер. Для этого необходимо рассчитывать суточную дозу препарата и делить ее в зависимости от лекарственной формы. Например, утром таблетка (сироп) внутрь, днем – ингаляция. Режим терапии подбирают индивидуально – в зависимости от возраста больного, тяжести заболевания, характера пациента, приверженности к ингаляциям, режима дня и т. д.
При сухом кашле ингаляции амброксола способствуют увлажнению слизистой оболочки бронхиального дерева, которая в условиях дефицита воды в момент ОРВИ становится сухой, ранимой и легкодоступной для вирусов и микробов, стимулирует работу мерцательного эпителия и выработку сурфактанта, что в целом способствует более раннему заживлению и регенерации слизистой оболочки дыхательных путей, а также частично смягчает кашлевой рефлекс. Противовоспалительные и антиоксидантные свойства этой молекулы способствуют более быстрому выздоровлению.
В отечественной и зарубежной литературе показаны безопасность препарата, хорошая переносимость, удобство применения лекарственных форм взрослыми и детьми при различных болезнях верхних и нижних дыхательных путей [19–23]. Лазолван традиционно назначают при заболеваниях, которые сопровождаются образованием вязкой слизи и мокроты, кашлем; острых и хронических заболеваниях органов дыхания (бронхитах, пневмониях, врожденных и наследственных болезнях органов дыхания), бронхиальной астме.
Важно соблюдать правила приема Лазолвана: употреблять большое количество жидкости во время приема препарата для более эффективного разжижения мокроты и слизи, последний прием препарата должен быть не позднее 18.00, в противном случае муколитический эффект и дренажная активность наступят у ребенка во время сна. Неправильное применение амброксола в вечерние часы является самой частой ошибкой. При использовании Лазолвана необходимо проводить дыхательную гимнастику и т. н. откашливание, т. е. элементы кинезитерапии. Муколитический эффект наступает быстро, мокрота становится жидкой, и ее необходимо удалять из дыхательных путей. Без этого лечебный эффект от муколитической терапии будет недостаточным. Об этом нужно информировать родителей, чтобы они проводили упражнения дома [24].
Длительность терапии амброксолом выбирается индивидуально. В среднем она составляет 4–5 дней. По ходу лечения в клинической картине отмечается положительная динамика (исчезает кашель, уменьшается количество мокроты, она становится менее вязкой, исчезают хрипы в легких), симптомы болезни приобретают обратное развитие. При сухом, приступообразном кашле, который обычно сопровождает ОРВИ, применение Лазолвана также оправданно для нормализации мукоцилиарного клиренса и облегчения дренажа. Дети с хроническим бронхолегочным процессом, например, на фоне врожденного порока развития бронхов или при иммунодефицитном состоянии Лазолван применяют длительно, в возрастных дозировках, т. к. при этих заболеваниях мукостаз присутствует постоянно. При муковисцидозе, когда хроническое воспаление в дыхательных путях – одно из основных проявлений болезни, помимо сухости слизистой оболочки бронхиального дерева имеются эрозии, а также масса вязкой мокроты, Лазолван назначают для ежедневного приема по индивидуальной схеме в составе базисной терапии [9].
Побочные реакции в практике нашего отделения отмечались редко (менее 3 %), что согласуется с данными зарубежной литературы.
Лазолван способствует более активному проникновению антибиотиков в бронхиальный секрет, что повышает антибактериальный эффект терапии в случаях одновременного его применения с антибиотиками (например, с амоксициллином, цефуроксимом, доксициклином, рифампицином, эритромицином) [14].
Одной из самых частых тактических ошибок, совершаемых на практике, является одновременное назначение амброксола и противокашлевых препаратов (например, препаратов с кодеином). Так как, с одной стороны, происходит активное разжижение мокроты, с другой – устраняется кашлевой рефлекс, удаление мокроты из дыхательных путей затрудняется. Довольно быстро, особенно у детей младшего возраста, начинается мукостаз, что в свою очередь способствует развитию осложнений вплоть до пневмонии. Так “заболачиваются легкие”. Осторожно следует назначать препарат пациентам с нарушением моторной функции бронхов (например, при синдроме Зиверта–Картагенера и первичной цилиарной недостаточности), а также больным с обильным выделением вязкой мокроты из-за опасности застоя бронхиального секрета.
А вот совместный прием амброксола и ацетилцистеинов теоретически возможен, т. к. эти препараты имеют различную химическую форму и действуют на разные звенья патогенеза. На практике такое сочетание используется тяжелыми больными с выраженным мукостазом, например при муковисцидозе.
Специальная лекарственная форма Лазолвана для небулайзерной терапии позволяет широко использовать его, в т. ч. детям младшего возраста как в стационарах, так и для домашнего применения. Трудно представить сегодня оснащение отделений реанимации, пульмонологии, аллергологии и многих других подразделений клиник, амбулаторий и службы скорой помощи без ингаляционной аппаратуры. Введение Лазолвана с помощью ингаляции безусловно имеет ряд неоспоримых преимуществ. Этот метод является естественным, физиологическим и не травмирует целостность тканей. Его применение целесообразно для увлажнения слизистой оболочки дыхательных путей и воздействия на мокроту с целью ее разжижения. Эффективность ингаляции зависит от правильного выполнения методики [24]. Правильное проведение процедуры ингаляции является технически и психологически сложной работой, особенно для пациентов младшего возраста и тяжелых больных. Поэтому к основной задаче процедуры ингаляции относится достижение максимального терапевтического эффекта с минимумом физических и эмоциональных затрат больного и за максимально короткий срок!
Раствор Лазолвана для ингаляций дети обычно хорошо переносят. За многие годы работы отделения мы не отметили побочных эффектов, в т. ч. аллергических и психологических (отказ от процедуры) реакций. Обычно к 1 мл раствора Лазолвана (7,5 мг амброксола) целесообразно добавлять 1 мл физиологического раствора (0,9 %-ный NaCl) на одну ингаляцию. Если ребенок правильно выполняет респираторный маневр, время такой ингаляции составляет в среднем 5–7 минут, что является физиологичным и легковыполнимым. После ингаляции обязательно следует проводить дренаж бронхиального дерева и хорошо откашливать разжиженную мокроту (кинезитерапию). Следует также учитывать, что у детей, особенно младшего возраста, ОРВИ, бронхит в большом проценте случаев протекают с явлениями обструктивного синдрома, что значительно осложняет состояние ребенка и затрудняет эвакуацию мокроты. Поэтому в данной ситуации необходимо сочетать амброксол с приемом бронхолитического средства. Обычно применяют растворы сальбутамола или Беродуала (ипратропия бромида + фенотерола) для ингаляций [24, 25]. Мы советуем, согласно современным протоколам по кинезитерапии, сначала делать ингаляцию с Беродуалом, быстро – в течение нескольких минут, расширить бронхи, а затем ингалировать Лазолван. Тогда Лазолван проникнет в самые дистальные отделы бронхиального дерева, что сделает ингаляцию более эффективной.
Таким образом, препараты амброксола гидрохлорида широко и эффективно применяются в педиатрической практике. Их представитель Лазолван характеризуется следующими важными клиническими эффектами: высокой муколитической эффективностью с выраженным отхаркивающим действием, а также стимулирует синтез сурфактанта. Лазолван имеет различные лекарственных формы, что позволяет применять его детям, особенно младшего возраста. Препарат хорошо переносится и практически не имеет побочных эффектов.



