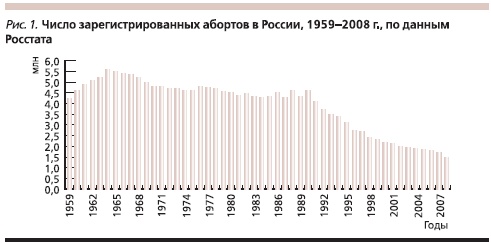
В России внутрисемейный контроль рождаемости давно стал массовой практикой, о чем свидетельствует низкая рождаемость. Рожая одного, двоих или реже – троих детей женщина еще в течение 20 лет и более вынуждена уклоняться от нежелательной беременности. Понятно, что столь существенное снижение количества абортов в России за последние десятилетия (рис. 1) свидетельствует о том, что пары все чаще и успешнее прибегают к методам планирования семьи. Однако переход к современному типу планирования семьи в стране не завершен – около половины беременностей все еще прерываются абортом, следовательно, планирование желаемого числа детей не всегда эффективно с точки зрения путей достижения результата [1].
Сегодня, когда Российское правительство поставило задачу существенного повышения рождаемости в стране, говорить о планировании семьи стало непопулярно. В сознании многих живет миф о том, что внутрисемейное регулирование рождаемости является синонимом ее ограничения и широкий доступ к контрацепции якобы приводит к снижению рождаемости. Интересным представляется тот факт, что в недавнем выступлении министра Татьяны Голиковой на заседании Совета при Президенте РФ по реализации приоритетных нацпроектов и демографической политике о необходимости планирования семьи не упоминается даже в части, посвященной снижению числа абортов [2].
На самом деле главная цель планирования семьи заключается в рождении желанных детей в оптимальные для пары сроки, а в случае России – еще и в скорейшем вытеснении аборта как способа сознательного регулирования рождаемости более гуманными методами. Планирование семьи, таким образом, осуществляется посредством применения методов контрацепции или же наоборот – преодоления бесплодия [1].
Совершенно особое место в этой теме занимает проблема неразвивающейся беременности (НБ), которая имеет два противоположных аспекта: с одной стороны – желание семейной пары поскорее родить желанного ребенка, с другой – необходимость выдержать интервал для проведения реабилитационных мероприятий и обследования с целью устранения причины, ее вызвавшей, а значит, профилактики повторной НБ.
В структуре репродуктивных потерь частота этой патологии составляет 10–20 % [3], а в структуре невынашивания беременности частота НБ достигает 45–88,6 % от числа самопроизвольных выкидышей на ранних сроках [4].
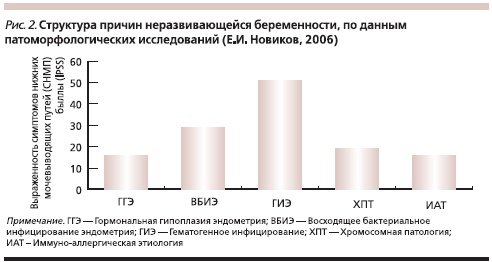
При НБ отмечаются высокий риск коагулопатического кровотечения и наличие хронического эндометрита. Обе патологии могут быть либо исходным состоянием, послужившим причиной НБ (рис. 2), либо результатом воздействия патологически измененных тканей гестации при длительном их нахождении в полости матки и последующего “возмущающего” влияния кюретажа на стенки матки.
В исследовании М.А. Недоризанюк (2009) показано, что после медицинского (хирургического) аборта усугубляется активация тромбоцитарного и коагуляционного компонентов гемостаза. Причем в большей степени это выражено при НБ, чем после медицинского аборта по поводу физиологической беременности [5].
На основании вышеизложенного можно сделать вывод, что бережное опорожнение полости матки от тканей гестации является чрезвычайно важным фактором в профилактике осложнений НБ.
И.С. Сидорова (2006) наиболее приемлемыми методами прерывания замершей беременности в I триместре беременности считает следующие [6]:
- расширение шейки матки и вакуумная аспирация;
- подготовка шейки матки с помощью простагландинов или гидрофильных расширителей и вакуумная аспирация;
- использование антипрогестагенов в сочетании с простагландинами.
При любой предполагаемой тактике ведения все пациентки с установленной НБ подлежат госпитализации в кратчайшие сроки. Комплекс реабилитационных мероприятий после опорожнения матки при НБ должен быть направлен на повышение иммунобиологической резистентности организма (с учетом иммунореактивности, определяемой методом ЭЛИП-тест), устранение явлений воспаления, улучшение кровотока и метаболизма клеток, усиление фагоцитоза и ферментативной активности, улучшение процессов репарации [7].
У женщин репродуктивного возраста, заинтересованных в сохранении детородной функции, гормональная контрацепция является обязательным компонентом восстановительной терапии как после хирургического [3], так и после медикаментозного лечения. Применение комбинированных оральных контрацептивов (КОК) с момента удаления погибшего плодного яйца не только оказывает лечебное воздействие, но и позволяет решить вопросы предупреждения нежелательной беременности на фоне перенесенного стресса. Длительность приема должна составлять не менее 6 месяцев.
Клинические наблюдения и экспериментальные данные позволили предложить методику профилактики нарушения репродуктивной функции после НБ [9]. Как и после аборта, возникает стрессовое состояние с возбуждением гипоталамо-гипофизарной системы и повышенной выработкой стероидных гормонов (глюкокортикоидов и эстрогенов), появляется необходимость снизить возбудимость гипоталамуса и, соответственно, предупредить развитие изменений в яичниках и эндометрии. Изменение гормонального статуса пациенток после прерывания беременности характеризуется увеличением уровней пролактина, лютеотропного гормона, эстрадиола; происходит некоторое повышение концентрации тестостерона. Это приводит к нарушению характера и ритма менструации, формированию ановуляторных циклов. Патоморфологическая картина пайпель-биоптатов, взятых на 21-й день после вакуумной аспирации, свидетельствует о том, что эндометрий не соответствует секреторной фазе, отстает в развитии на 14 дней по сравнению с нормальным менструальным циклом. Пайпель-биоптаты после хирургического аборта характеризуются неполной эпителизацией внутренней поверхности матки, воспалительными изменениями, резким замедлением восстановительных процессов в эндометрии на 18–21-й день. Ввиду высокой частоты воспалительных осложнений после НБ во всех случаях показана антибактериальная терапия [7].
Для восстановления менструальной функции и гормонального статуса после НБ целесообразно применять низкодозированные КОК, содержащие дезогестрел (Регулон и др.), т. к. у них наиболее выражена способность повышать уровень ГСПС (глобулина, связывающего половые стероиды) и снижать содержание свободного тестостерона, чем и обеспечивается лечебный эффект. Применение этих препаратов с 1-го дня искусственного менструального цикла позволяет снижать риск вероятных осложнений в 5 раз [3].
Профилактика развития воспалительных процессов во внутренних половых органах при использовании КОК обусловлена рядом механизмов:
- уменьшается среднее количество ежемесячно теряемой менструальной крови, являющейся средой размножения патогенных микроорганизмов;
- происходит уплотнение цервикальной слизи, что препятствует проникновению сперматозоидов, “транспортирующих” патогенных возбудителей в полость матки;
- отмечается меньшее расширение цервикального канала – в основном за счет уменьшения количества цервикального секрета и объема менструальной кровопотери.
Контрацепция является необходимой уже на 10–11-й день послеабортного периода, ибо существует риск наступления повторной беременности на очень неблагоприятном фоне. Кроме того, под воздействием психоэ-моционального стресса обычно повышается мотивация к использованию надежных методов контрацепции.
Это вполне согласуется с рекомендациями ВОЗ (2004), в соответствии с которыми “…независимо от сроков искусственного прерывания беременности и наличия инфекционно-воспалительного процесса методы гормональной контрацепции являются методами первого выбора в ранний послеабортный период”. Эстрогенгестагенные комбинации или аналоги прогестинов, во-первых, эффективно предупреждают нежелательную беременность, и во-вторых, обеспечивают восстановление гормонального гомеостаза, значительно нарушенного в послеабортный период. Среди прочих гормональных контрацептивов КОК соответствуют I категории критериев приемлемости применения эффективных методов контрацепции (метод можно использовать без ограничений). При одновременном приеме антибактериальных и прочих лекарственных средств совместно с КОК необходимо дополнительное использование другого метода контрацепции.
В ранний период после НБ на фоне применения КОК уменьшается (прекращается) кровотечение, угнетаются пролиферативные процессы, наблюдаются противовоспалительный и регенераторный эффекты на уровне эндометрия, снижаются возбудимость гипоталамо-гипофизарной системы и гонадотропная активность, устраняется часто имеющийся дефицит эстрогенов и прогестинов и, конечно, обеспечивается необходимая контрацепция.
Применение КОК также является целесообразным благодаря наличию многочисленных неконтрацептивных свойств, обеспечивающих, в частности, профилактику онкологических заболеваний женской половой сферы, миомы матки, эндометриоза и оказывающих выраженный лечебный эффект при анемии, мастопатии, различных нарушениях овариально-менструального цикла и др. Регулон назначают на срок 6 месяцев с первого дня после аборта по поводу НБ, что необходимо для полноценного восстановления эндометрия и менструального цикла.
В случае проведения реабилитационной терапии в послеоперационном периоде беременность наступает приблизительно в 85 % случаев, роды – в 70 %; без восстановительной терапии – у 83 и 18 % женщин соответственно [7]. Поэтому проведение восстановительного лечения после НБ является обязательным.
Таким образом, восстановление и сохранение женского репродуктивного здоровья после НБ во многом зависит от адекватности последующей реабилитации. Достаточно важным компонентом этой реабилитации является своевременное и правильное применение современных гормональных контрацептивов, использование которых после НБ преследует следующие цели: предупреждение развития осложнений, возникновение повторной нежелательной беременности на фоне послеабортного стресса, регуляцию менструальной функции и создание временнoго резерва для восстановления репродуктивного здоровья.
Информация об авторах:
Дикке Галина Борисовна – доктор медицинских наук, доцент кафедры репродуктивной медицины и хирургии
факультета последипломного образования
Московского государственного медико-стоматологического университета.



