Введение
Спондилоартриты (СпА) – группа хронических воспалительных заболеваний позвоночника, суставов, энтезисов неуточненной этиологии, характеризующихся общими клиническими, рентгенологическими и генетическими особенностями [1]. Патоморфологической основой аксиальных спондилоартритов (аксСпА) является нарушение баланса между процессами остеопролиферации и остеорезорбции [2–4].
Традиционно считалось, что при аксиальных формах спондилоартритов (анкилозирующий спондилит и др.) преобладают процессы остеопролиферации, а при периферических спондилоартритах (псориатический артрит и др.) – процессы остеорезорбции. «Эталонными» заболеваниями, демонстрирующими справедливость указанных представлений, являются анкилозирующий спондилит (АС), при котором анкилоз структур осевого скелета встречается довольно часто, и мутилирующая форма псориатического артрита (ПсА), для которой характерен остеолиз фаланг пальцев кистей и стоп [2].
В течение последних декад появляется все больше данных, свидетельствующих о возможности одновременного существования процессов остеопролиферации и остеорезорбции структур опорно-двигательного аппарата при аксСпА, приводящих к ремоделированию позвонков. Данные о частоте выявления компрессионных изменений тел позвонков при аксСпА с одновременным анкилозированием аксиального скелета варьируются в широких пределах. По разным сведениям, встречаемость компрессионных переломов тел позвонков, выявленных рентгенологически, при АС колеблется от 1,4 до 58,0% [2, 4, 6–8]. Наличие разноречивых данных может свидетельствовать как о недооценке встречаемости компрессионных переломов при рентгенографии позвоночника, так и об их переоценке у больных АС.
Попытки оценки наличия остеопении или остепороза при аксСпА путем регистрации снижения минеральной плотности костной ткани (МПКТ), выявляемой с помощью двухэнергетической рентгеновской абсорбциометрии (ДЭРА), также демонстрируют разноречивые результаты. При этом выявляется зависимость частоты снижения МПКТ от длительности СпА [6–8]. У больных аксСпА при сроке заболевания менее 10 лет частота снижения МПКТ достаточно высока и достигает 47% (9% – остеопороз и 38% – остеопения), у лиц с бо́льшей длительностью заболевания частота уменьшения МПКТ снижается пропорционально длительности болезни [6–9]. Это может объясняться неравномерным изменением плотности костной структуры позвонка с ее увеличением по периферии и разрежением в центральной части [9]. Указанная гипотеза подтверждена в ряде исследований с применением количественной компьютерной томографии [9].
Таким образом, изучение компрессионных изменений позвонков с применением рентгенографии и сопоставление ее с частотой и выраженностью снижения МПКТ при ДЭРА у больных аксСпА представляются актуальной задачей.
Целью настоящей работы было путем оценки рентгенограмм позвоночника установить встречаемость и особенности деформаций тел позвонков у пациентов с аксСпА и сопоставить полученные данные с встречаемостью снижения МПКТ, оцененной с применением ДЭРА.
Материал и методы
В исследование включили данные 140 пациентов с аксСпА, соответствующих критериям ASAS (Assesment of Spondyloarthriitis International Society) для аксСпА, являвшихся участниками проспективного наблюдательного когортного исследования ПРОГРЕСС [10]. В ходе проспективного наблюдения у всех больных коллекционировали рентгенограммы позвоночника (шейный и/или грудной, и/или поясничный отделы), выполненные в боковой проекции; данные о клинической активности аксСпА (индексы активности ASDAS – Ankylosing Disease Activity Score, BASDAI – Bath Ankylosing Disease Activity Index, C-реактивный белок), проводимом лечении.
Для констатации изменения формы тела позвонка оценивали доступные рентгенограммы позвоночника, выполненные в боковой проекции. Все рентгенограммы были заслеплены. Оценка компрессионных изменений тел позвонков проводилась отдельно для каждого позвонка тремя независимыми исследователями, лишенными какой-либо информации о пациенте. Применяли программу ЭВМ (электронная вычислительная машина) для определения формы позвонка, основанную на количественном сопоставлении вертикальных размеров изучаемого позвонка [11]. Программа позволяет констатировать наличие у пациента нормального позвонка, позвонка в состоянии тотальной компрессии, передней или задней клиновидной компрессии, центральной компрессии. Позвонки, имевшие признаки компрессии любой степени выраженности, были расценены нами как деформированные (ремоделированные). Количественно оценивали тяжесть компрессионных изменений (легкая, среднетяжелая, тяжелая) [11].
Для 67 пациентов были доступны результаты ДЭРА, выполненной одновременно ±3 месяца с рентгенограммами. ДЭРА выполнялась на костном рентгеновском денситометре DEXXUM-3. МПКТ оценивали в области L1–L4, согласно стандартной методике. Оценку степени выраженности изменений МПКТ (норма, остеопороз или остеопения) выполняли согласно Федеральным рекомендациям по диагностике и лечению остеопороза с применением T- или Z-критерия учетом возраста и пола пациента, факта приема глюкокортикостероидов – ГКС [12].
В статистический анализ включены сведения о позвонках, для которых все 3 вертикальных размера были измерены всеми тремя исследователями, остальные позвонки считали не доступными для оценки. Также из оценки исключены позвонки с признаками аномалий развития (незаращение дужек и др.). Для статистической обработки применяли Microsoft Office Excel 2010 и SPSS 6.0, общепринятые методы описательной статистики. Значимыми считали различия при достоверности p<0,05.
Исследование одобрено локальным комитетом по этике ФГБОУ ВО «Саратовский ГМУ им. В.И. Разумовского» Минздрава России.
Результаты исследования
Средний возраст пациентов с аксСпА на момент исследования составил 40,9±12,1 года, среди пациентов было 93 (66,4%) мужчины. Большинство (99; 71%) пациентов имели достоверный сакроилиит, соответствующий модифицированным Нью-Йоркским критериям для АС [13], 41 (29%) пациент соответствовал нерентгенологическому аксСпА (нр-аксСпА) [1]. Большинство (90%) обследованных пациентов являлись носителями HLA-B27-антигена. Среднее значение индексов активности BASDAI больных аксСпА составило 5,3±2,3, ASDAS – 3,6±1,3 [14, 15]. У 89% пациентов с аксСпА констатирована высокая активность заболевания по индексам активности BASDAI и/или ASDAS [14, 15]. В рамках исследования проанализировано 1303 позвонка (283 шейных, 540 грудных и 480 поясничных).
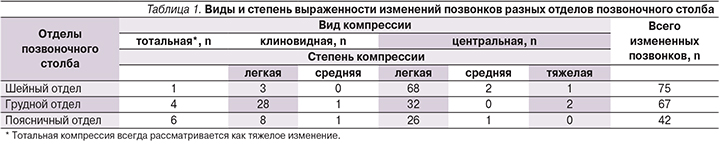
При анализе рентгенограмм больных аксСпА выявлены изменения 184 (14,12%) тел позвонков из 1303 изученных. Из 283 позвонков шейного отдела позвоночника больных аксСпА были компрессионно изменены 75 (26,5%) позвонков, наиболее часто встречалась центральная компрессия легкой степени (68 позвонков из 75 измененных). Среднее число измененных позвонков шейного отдела на пациента с аксСпА составило 1,1±1,0.
В грудном отделе позвоночника больных аксСпА выявлено 67 (12,4%) деформированных позвонков из 540 проанализированных. Наиболее часто встречалась центральная компрессия легкой степени (32 позвонка из 67 измененных). Среднее число измененных позвонков на пациента с аксСпА составило 0,7±1,0.
В поясничном отделе позвоночника больных аксСпА выявлено 42 (8,8%) деформированных позвонка из 480 изученных. Чаще всего встречалась центральная компрессия легкой степени (26 позвонков). Среднее число измененных позвонков на пациента составило 0,4±0,76.
Распределение по отделам позвоночного столба типа и степени компрессии тел позвонков представлено в табл. 1, из данных которой следует, что во всех отделах позвоночника преобладали центральный тип компрессии и легкая ее степень. Чаще изменения встречались в шейном отделе позвоночника (p<0,05 для различий с поясничным отделом).
У больных нр-аксСпА оценено 195 позвонков, из которых 26 (13%) были изменены. Из 38 оцененных позвонков шейного отдела компремировано 11 (28,94%) позвонков. В грудном отделе из 64 оцененных позвонков были изменены 7 (7,44 %) позвонков, в поясничном отделе из 93 позвонков изменены 8 (8,6%) позвонков.
У больных АС выявлено 148 (15%) измененных позвонков из 980 исследованных, из них в шейном отделе – 58 (25,7%) измененных позвонков из 226 исследованных, в грудном отделе – 57 (12,9%) измененных позвонков из 411 исследованных, в поясничном отделе – 33 (9,6%) измененных позвонков из 343 исследованных. Различия по всем показателям с нр-аксСпА незначимы.
По возрасту, полу пациенты с наличием результатов ДЭРА были сопоставимыми с основной группой пациентов. По результатам ДЭРА (n=67), снижение МПКТ выявлено у 53 (79%) пациентов с аксСпА, до степени остеопороза – у 32 (47,7%) пациентов, остеопении – у 21 (31,3%), нормальная МПКТ выявлена у 14 (20,8%) пациентов. У 52% пациентов со снижением МПКТ до степени остеопороза установлены компрессионные изменения тел позвонков, при наличии снижения МПКТ, соответствующего остеопении, изменения тел позвонков выявлены у 73% больных, при нормальной МПКТ деформации тел позвонков установлены у 21% пациентов.
Из 54 больных АС снижение МПКТ установлено у 44 (81,0%) пациентов, у 25 (46,3%) больных выявлено снижение МПКТ до степени остеопороза, у 19 (35,1%) больных – до остеопении, у 11 (20,3%) пациентов имелись нормальные значения МПКТ.
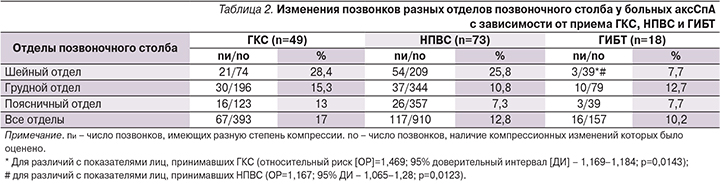
На момент исследования 49 пациентов с аксСпА (34 пациента с АС и 15 с нр-аксСпА) принимали ГКС в дозе 7,5–10 мг/сут, средняя длительность приема составила 3,4±3,5 года, 18 пациентов получали препараты генно-инженерной биологической терапии (ГИБТ) – инфликсимаб (MSD) 5 мг/кг, средняя длительность лечения – 1,3±1,1 года, 73 пациентам провели терапию нестероидными противовоспалительными средствами (НПВС). Пациенты, получавшие разные виды лечения, были сопоставимыми по возрасту, полу, длительности заболевания (p≥0,05 для всех сравнений). Пациенты, получавшие ГИБТ, имели меньшую активность аксСпА по сравнению с пациентами, получавшими ГКС или НПВС (BASDAI составил 2,3±1,05, 5,1±2,25 и 5,6±2,4 соответственно, ASDAS – 1,8±1,04, 3,3±2,1 и 3,38±1,3 соответственно; p<0,01 для различия индексов активности при ГИБТ и других видах лечения). Наличие изменений формы позвонков у пациентов, получавших разные виды лечения, представлено в табл. 2, согласно данным которой, различия в общем числе измененных позвонков у больных, получавших ГКС, НПВС и ГИБТ, не достигли статистической значимости, несмотря на наличие тенденции к большей встречаемости компрессионных изменений у больных, получавших ГКС, по сравнению с пациентами, получавшими НПВС (p=0,056). Установлено значимо меньшее число измененных шейных позвонков у лиц, получавших ГИБТ, как по сравнению с пациентами, получавшими ГКС, так и по сравнению с пациентами, принимавшими только НПВС (табл. 2).
Обсуждение
Изучение особенностей остеопролиферации и остеорезорбции при аксСпА в настоящее время привлекает все большее внимание ученых и врачей, т.к. понимание процессов, происходящих в костной ткани при СпА, служит основой успешного лечения пациентов и профилактики потери функции осевого скелета, определяющей их качество жизни. В настоящий момент показано, что основными факторами, ассоциирующимися с качеством и продолжительностью жизни пациента с аксСпА, являются индексы, отражающие изменение функции и подвижности осевого скелета соответственно, – индекс BASFI (и индекс BASMI [16, 17]. Важным представляется тот факт, что указанные показатели остаются стабильными и очень мало изменяются при уменьшении активности болезни. То есть функциональные способности пациента и подвижность позвоночника в бо́льшей степени определяются не ремоделированием позвоночного столба, а текущей активностью СпА [18, 19]. Ремоделирование позвоночного столба при аксСпА длительно расценивали как процесс, обусловленный формированием синдесмофитов. Вместе с тем ряд авторов [19] показали малую взаимосвязь между прогрессирующим ростом числа и размеров синдесмофитов и изменением индексов BASFI и BASMI [19]. Еще ранее D. Vosse и соавт. (2006) показали, что детерминантами, ассоциирующимися с формированием гиперкифоза при АС, являются не только индекс mSASSS (Modified Stoke Ankylosing Spondylitis Spinal Score), отражающий число и размеры синдесмофитов, но и число измененных тел позвонков [5]. Следовательно, можно предположить, что характерное для АС ремоделирование осевого скелета, проявляющееся усилением грудного кифоза и сглаживанием шейного и поясничного лордозов, возможно только при одновременном формировании синдесмофитов и изменении формы тел позвонков, т.е. при одновременном прогрессировании процессов остеопролиферации и остеорезорбции соответствующих отделов позвоночника.
Полученные в ходе настоящей работы данные свидетельствуют о высокой встречаемости снижения МПКТ у больных аксСпА, сопряженной с высокой частотой изменения формы тел позвонков. Установленная нами частота снижения МПКТ значимо превосходит частоту, выявленную Е.Е. Губарь и соавт., что, вероятно, определяется различиями изучаемых выборок [2]. В нашей выборке преобладали пациенты АС с длительностью заболевания более 10 лет, пациентов не отбирали по возрасту, полу, терапии аксСпА; выборка формировалась случайно, в то время как коллеги из ФГБОУ НИИ РАМН им. В.А. Насоновой включили в исследование больных нр-аксСпА с длительностью болезни не более 5 лет в возрасте моложе 45 лет; исключались лица, принимавшие ГКС более 3 месяцев. В выполненной нами работе особо интересным представляется тот факт, что изменение тел позвонков при аксСпА выявили у каждого четвертого больного без изменений МПКТ. Эти данные требуют дальнейшего детального изучения. Они могут свидетельствовать о низкой чувствительности ДЭРА в выявлении снижения МПКТ при неравномерном изменении плотности позвонка. В ряде исследований с применением количественной компьютерной томографии показано, что максимальное разрежение костной структуры при АС находится в центре тела позвонка, а по периферии его костная ткань, как правило, уплотнена [9]. Соответственно, центральные остеорезорбтивные изменения могут «ускользать» от ДЭРА [9]. В то же время факт максимальной остеорезорбции в центральной части тела позвонка хорошо согласуется с полученными нами данными о преобладании центрального типа компрессии у больных АС. Другим объяснением высокой частоты изменения формы позвонков у лиц без снижения МПКТ может быть наличие локального ремоделирования отдельных участков отдельных позвонков в местах локальных воспалительных процессов и поствоспалительных изменений [2, 20]. Такие местные процессы не охватывают весь скелет, не приводят к системному остеопорозу и разрежению костной ткани и, соответственно, не могут выявляться методом ДЭРА в случае, если локальные очаги ремоделирования локализуются вне зоны интереса денситометрии (поясничные позвонки и шейка бедренной кости). Тот факт, что у больных, получающих и не получающих ГКС, значимо не различается встречаемость изменений тел позвонков, может косвенно подтверждать мысль о наличии не только системного, но и локального ремоделирования костной ткани у больных аксСпА. Негативно влияющие на системную плотность костной ткани ГКС одновременно замедляют местное поствоспалительное ремоделирование за счет выраженного противовоспалительного эффекта. Интересно, что ГИБТ у больных аксСпА ассоциировалась с уменьшением числа измененных шейных позвонков по сравнению с пациентами, получавшими другие виды лечения. С учетом малочисленности выборки полученные данные служат поводом к дальнейшим исследованиям.
Установленные нами закономерности представляются особенно важными для определения дальнейшего направления исследовательской деятельности. В частности, особенно важным представляется оценка возможностей лекарственного воздействия на ремоделирование тел позвонков как за счет противовоспалительной и ГИБТ, так и за счет средств, влияющих на остеокласты, систему RANKL (Receptor activator of nuclear factor kappa-B ligand)/остеопротегерин.
Выводы
У больных аксСпА выявлена высокая встречаемость деформаций тел позвонков (14,5%) с преобладанием центрального типа компрессии в шейном отделе позвоночника (1,1 измененного шейного позвонка на 1 пациента).
У больных АС и нр-аксСпА встречаемость изменений тел позвонков и их выраженность сопоставимы.
У больных аксСпА, получающих и не получающих ГКС, частота изменений тел позвонков и их выраженность сопоставимы, несмотря на тенденцию к увеличению встречаемости переломов у больных, принимающих ГКС.
По результатам ДЭРА, снижение МПКТ выявлено у 79% пациентов с аксСпА.
У больных со снижением МПКТ до степени остеопороза компрессионные изменения тел позвонков встречаются в 52% случаев, до степени остеопении – в 73%, у пациентов с нормальной МПКТ – в 21% случаев.
Заключение
У больных аксСпА установлена высокая частота снижения МПКТ, ассоциирующаяся с изменением формы тел позвонков в большом проценте случаев. В то же время у каждого четвертого пациента с аксСпА имеется изменение формы тел позвонков с нормальной МПКТ. Таким образом, для формирования полноценного представления о состоянии аксиального скелета и адекватной коррекции лечения больных требуется сочетанное применение рентгенологического исследования позвоночного столба и ДЭРА. Так как выполнение каждого из указанных методов сопряжено с воздействием ионизирующего излучения, оптимальным представляется применение каждого из исследований не чаще чем 1 раз в 2 года (без появления особых показаний) с чередованием методов по принципу 1 год – 1 метод.



