Атопический дерматит (АтД) представляет собой хроническое аллергическое заболевание кожи, развивающееся у лиц с генетической предрасположенностью к атопии и имеющее рецидивирующее течение с возрастными особенностями клинических проявлений [1]. Атопический дерматит является одним из наиболее распространенных заболеваний, удельный вес которого в структуре аллергических заболеваний составляет от 20 до 73 % . Именно АтД выступает в качестве первого проявления т.н. атопического марша и значимого фактора риска развития в последующем бронхиальной астмы. Начало заболевания для большинства детей приходится на первый год жизни. В развитых странах 10–15 % детей в возрасте до 3 лет страдают АтД [2]. Считается, что у 60 % детей с АтД проявления болезни по мере взросления полностью исчезают, а у остальных рецидивы заболевания остаются и в старшем возрасте. Есть мнение, будто дети, заболевшие на первом году жизни, имеют лучший прогноз заболевания. Однако чем раньше дебютирует и чем тяжелее протекает АтД, тем выше шанс его персистирующего течения. По степени влияния на качество жизни АтД превосходит псориаз [3].
АтД – полифакториальное заболевание, развитие которого обусловлено генетическими и средовыми факторами. Общеизвестно, что риск развития у ребенка АтД выше (до 80 %), когда оба родителя страдают этим заболеванием [4]. За последнее десятилетие выявлены ряд генов и их полиморфизмы, ассоциируемые с развитием АтД.
Иммунологические факторы, а именно дисбаланс Th-1 и Th-2 лимфоцитов, повышенная дегрануляция тучных клеток, гиперпродукция иммуноглобулина Е (IgE), повышенная антигенпрезентирующая активность клеток Лангерганса, считаются ведущими в патогенезе аллергического воспаления кожи при АтД. Большое значение имеют также такие неиммунологические факторы, как нарушение потоотделения, недостаток внутритканевой жидкости, изменение кожных липидов, снижение порога зуда. АтД развивается на первично-измененной коже – сухой, с повышенной трансэпидермальной потерей влаги, что обусловлено патологией синтеза липидов, дефицитом церамидов.
Таким образом, современная наружная терапия АтД должна быть комплексной и строиться с учетом воздействия на основные звенья патогенеза атопического воспаления кожи и восстановления ее функционального состояния. Так, купирование воспаления достигается с помощью противовоспалительных лекарственных средств; восстановление водно-липидного слоя – путем применения питательных средств, а ежедневный уход за кожей обеспечивается с помощью очищающих и увлажняющих средств.
Наружные противовоспалительные лекарственные средства можно разделить на препараты двух групп – содержащие топические глюкокортикостероиды (тГКС) и нестероидные препараты, которые в свою очередь представлены традиционными и современными наружными средствами.

Основными противовоспалительными лекарственными средствами лечения АтД являются тГКС, активность которых связана с выраженными противовоспалительным, вазоконстрикторным, противоаллергическим и противозудным действиями.
Учитывая анатомо-физиологические особенности кожи ребенка (нежный эпидермис, повышенная проницаемость сосудистого эндотелия, наличие массы кровеносных сосудов), способствующие большей чувствительности к воздействию ГКС, необходимо постоянно помнить о главном принципе применения этих препаратов – безопасности, что невозможно без учета активности молекулы применяемого тГКС. Согласно Европейской классификации (Miller, Munro, 1980), все ГКС по своей биологической активности делятся на 4 класса – слабые (I класс), средней силы (II класс), сильные (III класс) и очень сильного действия (IV класс).
В зависимости от химической структуры молекулы применяемые тГКС можно разделить на фторированные (триамцинолон, клобетазол, флуоцинолона ацетонид, флутиказон, бетаметазона валерат) и нефторированные.
К современным безопасным препаратам, рекомендуемым детям, относятся нефторированные тГКС – метилпреднизолона ацепонат, гидрокортизона 17-бутират, мометазон, лекарственные формы, кратность применения которых представлены в табл. 1.
Эти тГКС характеризуются сильным противовоспалительным действием (III класс), низкой биодоступностью, быстрым началом действия, минимальными побочными эффектами. Наличие разных лекарственных форм у этих препаратов обеспечивает возможность индивидуального подбора в зависимости от особенностей воспалительного процесса. При применении этих средств у педиатров возникла возможность проводить лечение длительно, в т.ч. и детей раннего возраста. Чрезвычайно важно соблюдать рекомендации по кратности приема данных препаратов. При необходимости использования тГКС у детей до 6 месяцев возможно применение 1 %-ной гидрокортизоновой мази 1–2 раза в сутки, тем более что гидрокортизон считается «эталоном безопасности» среди ГКС [5].
Длительность лечения тГКС зависит от выраженности патологического процесса и формы заболевания: при легкой – 5–7 дней, среднетяжелой – до 2–3 недель, тяжелой – до 1 месяца. При необходимости длительного лечения обсуждается возможность применения тГКС короткими интермиттирующими курсами [6]. В отсутствие эффекта от применения тГКС в течение 5–7 дней целесообразно производить замену препарата.
Топические ГКС выпускаются в виде мазей, кремов, аэрозолей, эмульсий, лосьонов. При выборе лекарственной формы тГКС должен учитываться принцип: чем острее воспаление, тем мягче наружное воздействие. Таким образом, в острой стадии предпочтение отдается средствам, действующим поверхностно, при хронических процессах – препаратам, которые оказывают более глубокое лечебное действие, что обеспечивается задержкой испарения жидкости и уменьшением теплоотдачи, в результате чего кожа согревается, разрыхляется, набухает эпидермис. Так, кремы благодаря своему составу не проникают глубоко в кожу, удерживаясь в верхнем слое эпидермиса, и обычно являются формой выбора лечения острых и подострых состояний. Мазевые препараты тГКС за счет окклюзионного эффекта обладают более мощной противовоспалительной активностью, чем их аналоги в виде крема, поэтому применяются в случае подострых и хронических кожных поражений. При хронических процессах с выраженной сухостью кожных покровов показана жирная мазь. Если возникает мокнутие или поражение волосистой части головы, желательно использовать эмульсии. Эмульсии рекомендуются также больным острым течением АтД при наличии эрозий, трещин. Лосьоны обладают подсушивающим эффектом, что ограничивает их применение при высокой сухости кожи. Охлаждающее действие лосьонов определяет возможность их использования при дерматитах волосистой части головы. Выбор лекарственной формы тГКС определяется также и локализацией процесса: так, на лицо, шею, кожные складки наносятся кремы, лосьоны; к туловищу и конечностям могут применяться все лекарственные формы в зависимости от выраженности процесса, а к волосистой части головы – лосьоны.
К нестероидным наружным средствам относятся традиционные и современные наружные средства. Традиционные наружные средства содержат в своем составе серу, ихтиол, дерматол, окись цинка, деготь, нафталанскую нефть, АСД (антисептик-стимулятор Дорогова) III фракции и имеют разные лекарственные формы. Однако применение этих средств в настоящее время ограничено из-за резкого запаха, способности окрашивать одежду и усиливать фотосенсибилизацию, а также медленного терапевтического эффекта.
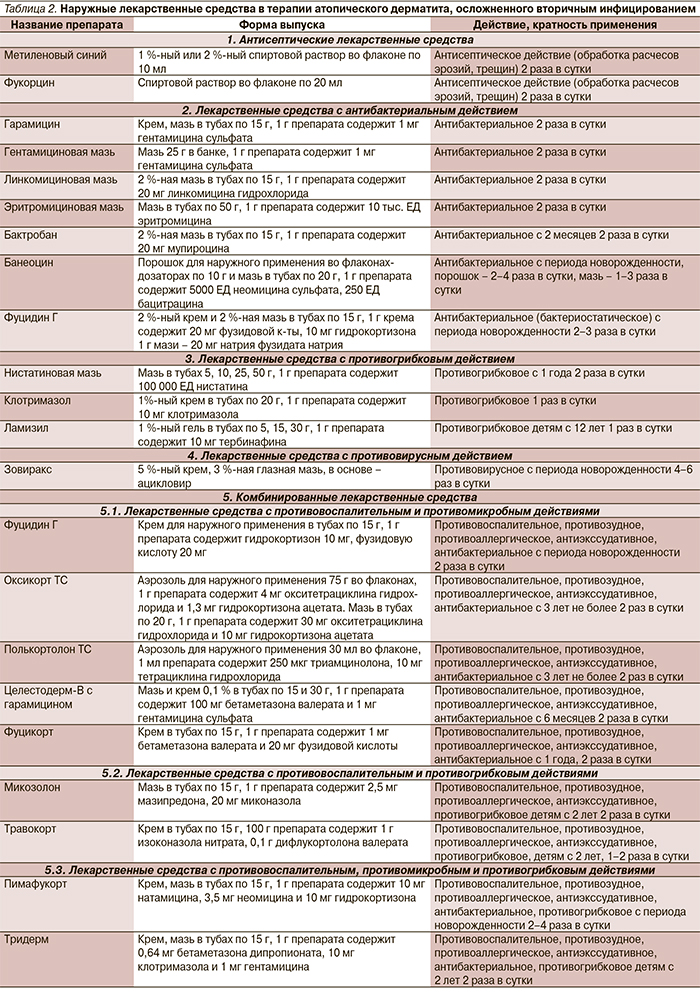
К традиционным наружным средствам также можно отнести жидкие формы антисептиков (фукорцин, бриллиантовый зеленый, метиленовый синий), которые и по сей день активно рекомендуются к применению детям для обработки расчесов, эрозий, трещин, при наличии вторичного инфицирования. В этой ситуации показаны различные наружные антибактериальные средства (линкомициновая, эритромициновая мази, мазь Бактробан, мазь банеоцин и т.д.), наружные противогрибковые средства (клотримазол, бифоназол, нистатиновая мазь и т.д.), противовирусные препараты. Инфекционные агенты, такие как бактерии, вирусы, грибы, играют важную роль в поддержании обострения АтД, они усугубляют воспалительный процесс и способствуют еще большей сенсибилизации организма. При вторичном инфицировании препаратами выбора часто становятся комбинированные противовоспалительные средства, когда в одной форме представлены и антибиотик (или противогрибковое средство), и ГКС или все три средства одновременно (табл. 2).
К эффективным и безопасным комбинированным препаратам, разрешенным к применению детям с рождения, относится Пимафукорт, в состав которого входят натамицин, неомицин и гидрокортизон.
Выбор наружного нестероидного средства определяется характером воспалительного процесса кожи: при остром воспалении с мокнутием – примочки, растворы, лосьоны, влажные повязки; по мере прекращения мокнутия назначают присыпки, пасты, кремы; при хронических процессах с явлениями лихенизации – мази и кремы, содержащие и кератопластические средства, препараты, улучшающие микроциркуляцию.
К современным нестероидным противовоспалительным средствам относятся топические ингибиторы кальциневрина (ТИК) – пимекролимус и такролимус. В основе патогенетического воздействия ТИК лежит подавление активности кальциневрин-фосфатазы, что способствует блокированию образования и высвобождения провоспалительных цитокинов (интерлейкина-2 [ИЛ-2], ИЛ-3 ИЛ-4, ИЛ-5), прекращению экспрессии интерферона-γ; торможению высвобождения гистамина, триптазы, фактора некроза опухоли α; блокированию пролиферации Т-клеток. ТИК обладают локальной иммунотропной активностью и при этом не имеют побочных эффектов системных иммуносупрессивных средств. Кроме того, ТИК не обладают теми местными и системными побочными эффектами, с которыми связывают применение тГКС.
К местным побочным эффектам тГКС относят атрофию, пигментацию кожи, гипертрихоз, акне, розацеа, стрии, присоединение вторичной инфекции. К системным побочным эффектам относят подавление функции коры надпочечников, задержку роста, остеопороз, артериальную гипертензию, нарушения углеводного обмена и электролитного баланса; использование тГКС на лице и веках чревато развитием катаракты и глаукомы. Наличие ТИК в арсенале аллергологов и дерматологов особенно актуально в тех случаях, когда имеет место резистентность к стероидной терапии, а также стероидофобия.
Первым препаратом группы ТИК, появившимся на отечественном рынке, был пимекролимус. Препарат имеет единую лекарственную форму и концентрацию (1 %-ный крем), может применяться к детям с 3-месячного возраста длительно (до полной ликвидации обострения) в основном при легком течении АтД; наносится на пораженную кожу, в т.ч. кожу лица, периорбитальную область и веки, складки, шею, гениталии 2 раза в сутки. После нанесения на кожу препарат задерживается в верхних слоях эпидермиса; концентрация его в крови остается низкой, не зависит от площади обработанных участков кожи и длительности лечения, что подтверждает безопасность длительного применения пимекролимуса.
В 2010 г. в России был зарегистрирован другой препарат этой группы – такролимус, при этом опыт применения препарата в Европе исчисляется уже с 2002 г. Высокая эффективность применения такролимуса при хорошей переносимости была продемонстрирована как в случае лечения обострений, так и для пролонгации ремиссии [7]. В исследованиях было показано, что такролимус эффективен и безопасен даже при длительной поддерживающей терапии АтД [8]. Такролимус применяется в виде 0,03 %-ной мази к детям старше 2 лет и 0,1 %-ной мази к подросткам старше 16 лет, а также к взрослым при среднетяжелом и тяжелом течении АтД. Так же как и пимекролимус, такролимус может длительно наноситься на тонкую кожу лица, шеи, складок, в результате обеспечивается селективная доставка такролимуса в кожу при минимальном системном воздействии [9]. При этом противовоспалительная активность пимекролимуса сопоставима с тГКС I класса активности, а такролимуса – с тГКС III класса активности. Назначение ТИК снижает частоту и тяжесть обострений, уменьшает потребность в применении тГКС, способствует достижению стойкой ремиссии и предотвращает прогрессирование болезни. Применение ТИК не должно сочетаться с использованием системных иммуносупрессивных препаратов.
У детей с АтД даже при наступлении ремиссии функции кожи полностью не восстанавливаются. Известно, что роговой слой кожи вместе с покрывающей его гидролипидной оболочкой играет роль физиологического барьера от всевозможных агрессивных факторов. Из-за дефицита церамидов в роговом слое эпидермиса у детей с АтД формируется неполноценная водно-липидная мантия, обусловливающая транскутанную потерю воды, что в свою очередь способствует проникновению различных аллергенов и ирритантов, приводит к повторным обострениям заболевания.
С учетом повышенной чувствительности кожи к экзогенным раздражителям дети с АтД нуждаются в постоянном рациональном уходе, что обеспечивается использованием средств лечебной косметики [10]. Это увлажняющие, смягчающие и питательные средства, которые наносятся на кожу ежедневно не менее 2 раз в сутки как на фоне противовоспалительной терапии (с применением тГКС или ТИК), так и в период ремиссии заболевания. Считается, что регулярная гидратация кожи значительно повышает эффективность комплексной терапии и улучшает качество жизни детей с АтД. Известно, что проникновение лечебных средств в кожу зависит как от липофильности препарата, так и от насыщенности рогового слоя водой. В связи с этим наибольший противовоспалительный эффект от применения тГКС и нестероидных препаратов отмечается при их совместном применении с увлажняющими средствами. При постоянном использовании средств, корригирующих нарушения защитной функции кожи и регидратацию, улучшаются ее структура и функция [11].
Согласно международным согласительным документам, наружную терапию назначают по ступенчатой схеме [12]. Так, наличие легких проявлений АтД – показание к использованию тГКС низкой или средней активности и/или ТИК (пимекролимус), при среднетяжелых проявлениях назначаются тГКС средней активности, ТИК (такролимус), а при тяжелых проявлениях АтД – тГКС высокой активности, ТИК (такролимус). При этом на всех ступенях наружная противовоспалительная терапия проводится на фоне постоянного применения лечебных средств ухода.
Таким образом, дифференцированный подход к выбору наружных средств с учетом характера, локализации, распространенности поражений, возраста больного, наличия сопутствующих осложнений (вторичное инфицирование бактериального, вирусного, грибкового генеза), тяжести и течения заболевания служит залогом максимальной эффективности наружной терапии АтД у детей.



