Синовиальная саркома (CC) представляет собой мезенхимальную злокачественную опухоль, на долю которой приходится около 10% всех сарком мягких тканей [1]. СС может возникать в любом возрасте, соотношение мужчин и женщин приблизительно одинаковое; более половины больных – подростки и молодые люди. В основном (около 70% случаев) синовиальная саркома локализуется в глубоких мягких тканях нижних и верхних конечностей, преимущественно в околосуставной зоне. Около 15% СС локализуются в области туловища и 7% в области головы и шеи. Однако в редких случаях СС может поражать внутренние и наружные половые органы, внутренние органы, особенно почки и надпочечники, мягкие ткани забрюшинного пространства, органы средостения, кости, центральную нервную систему и периферические нервы [2].
Макроскопически СС имеет диаметр от 3 до 10 см и чаще всего четко очерченные границы. Опухоль может быть серого, желтого или розового цветов с очагами миксоидного вида и кровоизлияниями. Также могут встречаться фокусы некроза, оссификации и кальцификации.
Микроскопически различают бифазную и монофазную СС.
В бифазной СС эпителиальный и веретеноклеточный компоненты могут быть представлены в разном соотношении. Эпителиальные клетки формируют солидные гнездные или столбчатые структуры. Также могут встречаться очаги тубулярного, папиллярного и альвеолярного строения. Железистые структуры построены из кубических или столбчатых клеток с округлыми везикулярными ядрами, обильной бледной эозинофильной цитоплазмой. В просветах желез может определяться муцин.
В ряде случаев железистый компонент преобладает, что может приводить к постановке ошибочного диагноза аденокарциномы. Однако веретеноклеточный компонент практически всегда присутствует. Именно потому при исследовании операционного материала так важно соблюдать количественные нормы его забора.
В монофазной СС преобладают именно веретеновидные клетки, характеризующиеся мономорфной морфологией, относительно мелкими размерами, формирующие пучки. Клетки со скудной цитоплазмой и округлыми гиперхромными ядрами.
Иммуногистохимически маркер EMA экспрессируется чаще, чем кератины, особенно в монофазных низкодифференцированных СС. Веретеновидные клетки монофазной СС демонстрируют фокальную экспрессию EMA практически у всех пациентов, однако в 70–80% случаев обнаруживается также фокальная экспрессия цитокератинов CK7, CK8, CK18 и CK19, s100; в низкодифференцированных СС она встречается лишь в 50% случаев. Также крайне редко может встречаться экспрессия CD34. Экспрессия CD99 в большинстве опухолей может вызывать затруднение при дифференциальной диагностике СС и саркомы Юинга. Кроме того, в некоторых случаях для постановки правильного диагноза необходимо проведение иммуногистохимического исследования с целью дифференциальной диагностики СС, солитарной фиброзной опухоли, фибросарком и злокачественных опухолей оболочек периферических нервов.
Пациент Б. 1984 г.р. поступил в Ташкентский городской онкологический диспансер 30.01.2017 с жалобами на выраженную общую слабость, снижение веса, чувство распирания в эпигастральной области, вздутие живота и дегтеобразный стул.
Из анамнеза: считает себя больным в течение 6 месяцев, когда впервые появились одышка, тахикардия, прогрессивное снижение веса, чувство нехватки воздуха, головокружение, потемнение перед глазами. В связи с нарастанием тахикардии -120 уд/ мин больной обратился в Республиканский кардиологический центр, где с помощью инструментальных методов обследования была исключена кардиологическая патология; была рекомендована консультация невролога. По назначению невролога больной принимал седативные средства до января 2017 г.
14.01.2017 больной по скорой был доставлен в III клинику Ташкентской медицинской академии, где находился на стационарном лечении в реанимационном отделении по поводу внезапно возникшего желудочного кровотечения до 23.01.2017, пациенту проведена гемо- и плазмотрансфузия. Несмотря на проведенную терапию, состояние больного ухудшалось, показатели крови были низкими (гемоглобин – 40 г/л). Больному произведены ЭФГДС и МСКТ органов брюшной полости и установлен предварительный диагноз «опухоль желудка». Осложнение: желудочное кровотечение.
В связи с этим больной был направлен в Ташкентский ГОД, где обследовался в амбулаторных условиях и был госпитализирован в хирургическое отделение торакоабдоминальной онкологии для определения дальнейшей тактики лечения.
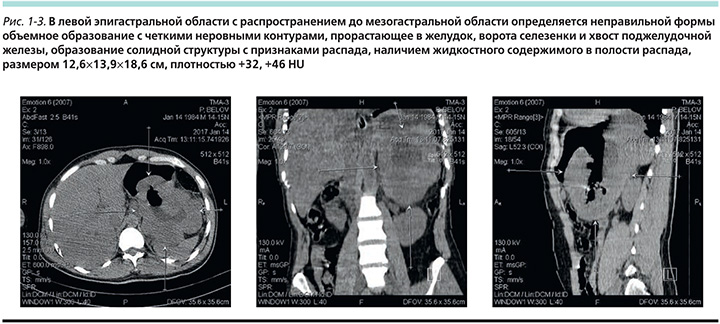
МСКТ органов брюшной полости, забрюшинного пространства от 14.01.2017 (рис. 1–3). Заключение: МСКТ – признаки крупного забрюшинного объемного образования слева (исходящего из поджелудочной железы?). Регионарная лимфаденопатия. Гепатомегалия.
ЭФГДС от 27.01.2017. Заключение: рак верхней трети тела желудка с переходом на субкардию.
УЗИ органов брюшной полости, малого таза от 27.01.2017. Заключение: опухоль в проекции желудка. Гепатоспленомегалия. Асцит в малом тазу. Хронический холецистит.
Рентгенография органов грудной клетки от 28.01.2017. Заключение: хронический бронхит.
Ирригоскопия от 28.01.2017. Заключение: опухоль забрюшинного пространства (?) с прорастанием в желудок с образованием свища.
Анализ крови от 30.01.2017: гемоглобин – 40 г/л.
С момента поступления больному проводится общеукрепляющая, кардиотропная и симптоматическая терапия.
Объективный статус: общее состояние пациента тяжелое. Тяжесть состояния обусловлена локализацией опухолевого процесса, явлениями кровотечения, интокискационным синдромом, выраженной общей слабостью.
В сознании, на вопросы отвечает четко. Активность по шкале Карновского – 60–70%. ECOG ВОЗ – 2 балла. Рост – 182 см. Вес – 50 кг. Кожа и видимые слизистые умеренно бледные. Дыхание через нос, ровное, частота дыхательных движений – 17 ударов в минуту в покое. Грудная клетка цилиндрической формы, равномерно участвует в акте дыхания. Перкуторно: легочный звук с двух сторон. Аускультативно: в легких ослабленное везикулярное дыхание, хрипов нет. Границы сердца в пределах нормы. Сердечные тоны ритмичные, приглушены. Артериальное давление – 120/80 мм рт.ст. Частота сердечных сокращений – 76 уд/мин. Язык влажный, обложен белесоватым налетом. Живот мягкий, симметричный, при пальпации умеренно болезненный в эпигастральной области. Нижний край печени по нижнему краю правой реберной дуги, при пальпации безболезненный. Селезенка не пальпируется. Стул дегтеобразный, регулярный. Поколачивание по поясничной области безболезненное с двух сторон. Мочеиспускание свободное, безболезненное.
На основании жалоб, анамнеза и инструментальных данных установлен диагноз «рак желудка T3NхM0». Осложнения: кровотечение. Анемия тяжелой степени. Интоксикационный синдром. Болевой синдром.
30.01.2017 больной был обсужден на консилиуме. Принято решение: по жизненным показаниям больному показано проведение оперативного вмешательства в объеме гастрэктомии.
В условиях торако-абдоминального отделения Ташкентского городского онкологического диспансера 03.02.2017 пациенту была выполнена расширенно-комбинированная гастрэктомия.
Протокол операции. Под общим обезболиванием произведена лапаротомия. Ревизия: брюшная полость занята гигантским опухолевым конгломератом, включающим желудок с большим и малым сальником, тело, хвост поджелудочной железы, селезенку, ретропанкреатическую клетчатку, поперечно-ободочную кишку. Печень и брыжейка тонкой кишки не изменены. Процесс признан местнораспространенным и осложненным. Решено произвести комбинированно-расширенную операцию по жизненным показаниям. Типичная мобилизация желудка не представляется возможной из-за гигантских размеров опухолевого конгломерата. Опухолевой конгломерат мобилизован острым путем. Правая желудочная, правая желудочно-сальниковая артерии, средняя кишечная артерия перевязаны и пересечены. На границе головки и тела поджелудочной железы наложен аппарат УО-60, селезеночная артерия и вена, левые желудочные сосуды обработаны раздельно. Выполнена лимфодиссекция в объеме Д2. На двенадцатиперстную кишку наложен аппарат УО-60, и желудок отсечен от двенадцатиперстной кишки. Линия танаталовых скрепок дополнительно перитонизирована атравматическими швами. На пищевод наложен зажим Федорова. На восходящий и нисходящий отделы ободочной кишки наложены мягкие зажимы. Препарат удален в едином блоке. Сформированы переднеободочный эзофагоеюноанастомоз по типу «конец в бок», дополнительно – соустье по Брауну, восходяще-нисходящий анастомоз по типу «конец в конец». Брюшная полость дренирована через контрапертуру в обеих подреберьях силиконовыми трубками. Послойное ушивание раны. Спирт, асептическая наклейка.
Макропрепарат. Органокомплекс: желудок с большим и малым сальником, селезенка, тело и хвост поджелудочной железы, ретропанкреатическая клетчатка с лимфатическими узлами и лимфатическими сосудами, поперечно-ободочная кишка. Органокомплекс размером 30,0×19,0×17,0 см на разре-зе – 30,0×22,0×21,0 см, толщина стенки желудка – 5,0 см. Гигантская саркоматозная опухоль занимает преимущественно заднюю стенку желудка, поражая все слои стенки с прикрытой перфорацией. Макроскопически напоминает саркоматозную ткань.
Послеоперационный период протекал без осложнений. Продолжалась общеукрепляющая, кардиотропная, симптоматическая и антибактериальная терапия, проведены плазмо-, гемотрансфузии. Дренажные трубки из брюшной полости удалены на 11-е сутки после операции. Швы удалены через один на 14-е сутки. Дробное питание начато на 11-е сутки.
Гистологическое заключение в условиях Ташкентского городского онкологического диспансера от 02.03.2017: недифференцированный рак (необходимо учитывать клиническую картину, консультация в ФГБУ НМИРЦ онкологии им. Н.Н. Блохина Минздрава России).
Стеклопрепараты и парафиновые блоки направлены для пересмотра в патологоанатомическое отделение ФГБУ НМИРЦ онкологии им. Н.Н. Блохина Минздрава России, Москва.
Гистологическое заключение (ФГБУ НМИРЦ онкологии им. Н.Н. Блохина Минздрава России): фрагмент стенки желудка с разрастанием веретеноклеточной опухоли. В пределах исследованного материала опухоль прорастает все слои стенки. Для уточнения диагноза рекомендовано проведение иммуногистохимического исследования.

Иммуногистохимическое заключение: для уточнения диагноза на парафиновом блоке № 2271-74 проведено иммуногистохимическое исследование с антителами к CD34, desmin, CD117, SMA, s-100, sox10, PanCK, Ki-67, EMA, melanA, ALK, vimentin, бета-катенину, IgG4, bcl-2, mitf, HMB45, CD99. Клетки опухоли экспрессируют виментин и CD99. Индекс Ki-67 – -10%. Реакция с остальными маркерами отсутствует. Морфоиммунофенотип опухоли более всего соответствует фибросаркоме G1. Однако для исключения диагноза «синовиальная саркома» рекомендовано проведение молекулярно-генетического исследования (рис. 4а, 4б, 4в).
Молекулярно-генетическое заключение: в исследованном материале № 2271-74/17 в периферических участках среза при использовании пробы ON SYT (18q11) Break, (Kreatech) обнаружена транслокация участка 18q11.2, характерная для синовиальной саркомы, в 4% опухолевых клеток (пороговый уровень).
В данном случае учитывают локализацию (желудок), в первую очередь иммуногистохимически был исключен диагноз гастроинтестинальной стромальной опухоли (GIST), для которой характерна экспрессия CD117. Однако при наличии экспрессии СD99 экспрессия EMA была расценена как негативная, что повлекло за собой проведение молекулярно-генетического исследования, в ходе которого была обнаружена транслокация участка 18q11.2, характерная для СС.
На основании клинических, инструментальных, лабораторных, интраоперационных и морфологических данных установлен диагноз «синовиальная саркома желудка T3NхM0». Осложнения: кровотечение. Анемия тяжелой степени. Интоксикационный синдром. Болевой синдром.
10.02.2017 пациент был выписан из стационара хирургического отделения торако-абдоминального отделения Ташкентского ГОД в удовлетворительном состоянии. Активность по шкале Карновского – 80–90%. ECOG ВОЗ – -1 балл.
Онкологическая патология желудочно-кишечного тракта в настоящее время достаточно хорошо изучена с позиции онкохирургии и лекарственной терапии. Данный случай СС желудка с осложненным течением является казуистикой современной медицины. На наш взгляд, данное наблюдение подчеркивает важность установления правильного диагноза для соответствующего терапевтического подхода, особенно в связи с тем что СС, как известно, отвечает на системное лечение на основе ифосфамида [3].



