Острые респираторные вирусные инфекции (ОРВИ) на современном этапе остаются наиболее распространенной патологией среди населения земного шара независимо от возраста, пола и места жительства. По данным Всемирной организации здравоохранения, почти 4 млн человек умирают от воспалительных процессов в различных отделах дыхательной трубки каждый год, при этом уровень смертности наиболее высок среди младенцев, детей дошкольного возраста и пожилых людей, особенно в странах с низким и средним уровнем дохода населения [16]. Согласно данным Роспотребнадзора, в Российской Федерации регистрируется до 41,2 млн случаев острых респираторных инфекций в год, однако большая часть заболевших не обращаются к врачам, в связи с чем реальное число перенесших простудное заболевание составляет более 65–70 млн человек [3, 4, 12].
Дыхательная инфекция может быть обусловлена различными видами патогенов, но более чем в 80% случаев имеет вирусную природу [3, 20, 21]. В развитых странах младенцы и дети дошкольного возраста в среднем переносят последнюю 6–10 раз ежегодно, дети школьного возраста и подростки – 3–5, взрослые – 2–4 раза в год [9, 10, 18].
К основным этиотропным факторам ОРВИ у детей и взрослых относятся риновирусы, вирусы гриппа А и В, вирусы парагриппа, респираторно-синцитиальный (РС) вирус, адено-, корона-, энтеровирусы, вирусы ECHO (Enteric Cytopathic Human Orphan) и Коксаки, некоторые другие [13, 14, 18]. За последние 10 лет выявлен ряд ранее не определявшихся вирусов, связанных с респираторной патологией, что свидетельствует об актуальности эпидемиологических исследований по данной проблеме. К представителям новых вирусов относятся метапневмовирус человека (HMPV – Human metapneumovirus) и бокавирус человека (HBoV – Human bocavirus). Все эти вирусы служат причиной спорадических случаев или вспышек внебольничных инфекций и могут оказаться смертельными для пациентов с ослабленным иммунитетом или для пожилых людей. Некоторые вирусы, такие как рино- и коронавирус человека, до недавнего времени в значительной степени игнорировались со стороны медицинского сообщества, т.к. считались одними из наиболее частых возбудителей нетяжелых заболеваний верхних отделов дыхательных путей. В настоящее время известно, что данные вирусы могут не только вызывать банальную «простуду», но и приводить к тяжелым поражениям различных отделов дыхательной трубки; в частности, коронавирус может обусловливать развитие тяжелого острого респираторного синдрома у взрослых [18].
Возникновение и распространение респираторной инфекционной патологии определяются экологическими условиями, влиянием новых технологий, увеличением миграции населения, ростом резистентности флоры, неэффективностью медицинской помощи и профилактики инфекций, нерациональным лечением. К предрасполагающим факторам развития простудного заболевания относятся возраст человека, иммунный статус, недостаточное и несбалансированное питание, стрессы, наличие сопутствующих заболеваний и аллергии, предварительное или одновременное инфицирование другими патогенными микроорганизмами [12, 16].
Респираторные вирусы очень быстро распространяются в человеческой популяции, т.к. у людей практически отсутствует иммунитет к данным инфекционным агентам. Передача инфекции в основном осуществляется воздушно-капельным путем, когда вирусы в огромном количестве выделяются со слизистых оболочек дыхательных путей (при чихании, кашле, дыхании, разговоре). Кроме того, существует вероятность передачи инфекции через предметы быта и посуду, а также через рукопожатие.
Одним из основных возбудителей респираторных заболеваний у человека является вирус гриппа, инфекция протекает в более тяжелой форме, чем обычная простуда. Вспышки гриппа происходят во всем мире в течение зимнего сезона, часто приобретая масштабы эпидемий, а иногда и пандемий. Обычно болеют люди любого возраста, но наибольшее число заболеваний наблюдается среди детей в возрасте от года до 14 лет (37%), что в 4 раза выше, чем среди пожилых людей (10%). Как правило, заболевание вызывается новыми серотипами вируса, к которым восприимчивы большинство людей, благодаря чему вирус распространяется с очень высокой скоростью. Период контагиозности начинается с конца инкубационного и длится в течение всего лихорадочного периода, достигая своего максимума через 1–2 дня после начала заболевания. Большую эпидемическую опасность представляют больные, продолжающие вести активный образ жизни, посещать общественные места, тем самым заражая массу людей [2, 3, 5, 7, 13, 16].
Периодические вспышки РС-инфекции, характеризующейся ранним развитием клинических признаков бронхита и бронхиолита, происходят в холодное время года в условиях умеренного климата, чаще среди новорожденных и детей до 2 лет. РС-вирус длительное время живет в организме, не проявляя себя, и опасен тем, что часто активизируется на фоне инфекционных процессов, вызванных другими вирусами или бактериями, приводя к обострению и осложняя течение хронических заболеваний.
Аденовирусная инфекция обычно вызывает симптомы заболевания нижних отделов дыхательных путей, может произойти в любое время года. Аденовирусы способны размножаться на слизистой оболочке верхних отделов дыхательных путей и конъюнктиве, в кишечнике и лимфатических узлах, данная инфекция характеризуется широким диапазоном клинических проявлений, в т.ч. и диарейным синдромом.
Вирусы парагриппа – важный фактор поражения респираторного тракта, особенно в детском возрасте. По исследованиям, проведенным в США, из 5 млн случаев возникновения респираторной инфекции среди детей до 5 лет у трети пациентов были выделены вирусы парагриппа. Наиболее типично для парагриппа поражение гортани: ларингит или ларинготрахеит с сухим и «лающим» кашлем. При тяжелом течении может развиваться ларингоспазм и стеноз гортани различной степени выраженности [2, 3, 16, 20].
Эпидемии метапневмовируса обычно возникают с интервалом в 4–7 лет. Данный патоген является возбудителем атипичной пневмонии, кроме того, вызывает трахеобронхит, бронхиолит, ложный круп и менее тяжелые инфекции верхних отделов дыхательных путей [2, 9, 18].
Попадая в дыхательный тракт, вирусы контактируют со слизистой оболочкой. Распространению и адгезии инфекционных агентов способствуют анатомо-физиологические особенности дистальных отделов респираторного тракта, в т.ч. и наличие многочисленных узких пространств. Репликация и репродукция вирусов в эпителиальных клетках слизистой оболочки, имеющей хорошо развитую сосудистую сеть, вызывают ее повреждение с развитием воспалительной реакции. Под действием разных медиаторов воспаления происходят усиление кровотока, расширение сосудов и повышение их проницаемости, развитие отека, увеличение продукции слизи и изменение ее реологических свойств, нарушение мукоцилиарного клиренса и как следствие – персистирование патологического процесса. Далее развивается вирусемия с характерными токсическими и токсикоаллергическими реакциями со стороны внутренних органов, прежде всего сосудистой и нервной систем.
Тем не менее далеко не каждый контакт слизистой оболочки дыхательных путей с каким-либо повреждающим агентом приводит к развитию патологического состояния. Эпителий дыхательного тракта обладает мощным механизмом естественной защиты от различных патогенов, аллергенов и поллютантов — мукоцилиарным клиренсом. Для активного внедрения и распространения вирусов в респираторном тракте необходима возможность микроба прикрепиться к слизистой оболочке (эпителиотропность) и нарушение мукоцилиарного клиренса [7, 8, 12, 21].
На ранних этапах заболевания практически все виды ОРВИ имеют схожие клинические симптомы. Они разнообразны и имеют многочисленные проявления в виде острого ринита, фарингита и ларингита. Помимо признаков затруднения носового дыхания, ринореи, слезотечения, нарушения обоняния, боли в горле, сухого или влажного кашля, охриплости, как правило, имеются и общие симптомы интоксикации: головная боль, повышение температуры, слабость, боль в мышцах, суставах и поясничной области. Очень часто на фоне острого ринита развивается воспалительная реакция в околоносовых пазухах [4, 5, 12].
В связи с широким спектром подобных респираторных симптомов трудно определить конкретную этиологию вирусного процесса исключительно на основе наблюдаемых признаков, поэтому определить вид вируса можно только при проведении специальных лабораторных исследований. За последнее время широкое применение мультиплексной обратной транскрипции полимеразной цепной реакции (ПЦР) значительно улучшило диагностику причинных патогенов, что привело к точному определению этиологии инфекции [20].
Следует отметить, что у 70% заболевших может быть различное сочетание возбудителей острого респираторного заболевания: одновременно нескольких вирусов, сочетание вируса и бактерии или другие ассоциации микроорганизмов [9, 12]. Некоторые зарубежные исследователи указывают, что в 26,5% случаев вирусная инфекция ассоциируется с золотистым стафилококком и пневмококком. При этом назначение системных антибиотиков при вирусной природе воспаления остается глобальной проблемой. Необходимо помнить, что антибактериальные препараты не оказывают влияния на течение вирусной инфекции, а точка зрения о возможности предотвращения бактериальных осложнений с помощью антибактериальных препаратов не находит подтверждения в клинической практике. Показанием к назначению антибиотика служит лишь подтвержденная или предполагаемая бактериальная инфекция [9, 12, 20].
На современном этапе существует три основных способа контроля ОРВИ: вакцинация, химиотерапия и неспецифическая профилактика. Следует отметить, что разработка специфических вакцин против всего спектра возбудителей нецелесообразна с учетом огромного многообразия серотипов респираторных вирусов и их ежегодно изменяющегося соотношения (на разных континентах, в различных странах и городах) в структуре заболеваемости. Вакцинация проводится против вирусов гриппа и обеспечивает стойкий защитный эффект. В Соединенных Штатах ежегодная вакцинация против сезонного гриппа рекомендуется всем лицам старше 6 месяцев. По разным литературным данным, своевременно проведенная вакцинация способна защищать от гриппа от 60 до 80% взрослых и детей. Однако отсутствие производства необходимого количества вакцинных препаратов к началу эпидсезона, рост числа резистентных штаммов, появление новых типов и серотипов вируса существенно затрудняют проведение полноценной вакцинопрофилактики [1, 2, 7, 13, 15, 19].
Независимо от статуса вакцинации для лечения больных и лиц с подозрением на грипп обязательно должны использоваться противовирусные препараты [16]. К препаратам противовирусного действия в настоящее время относят лекарственные средства, непосредственно влияющие на респираторные вирусы за счет ингибирования синтеза вируса и его компонентов, интерфероны и индукторы интерферонов. При использовании противовирусной терапии остается ряд нерешенных проблем, таких как снижение эффективности лечения при позднем начале приема лекарственного вещества, а также за счет роста резистентности возбудителей, возрастные ограничения, узкая специфичность ряда препаратов, отсутствие устойчивой доказательной базы по ряду препаратов, токсичность большинства лекарственных средств.
Таким образом, поиск и внедрение методов и способов профилактики и лечения ОРВИ продолжают оставаться приоритетной задачей в клинической практике. Исходя из этого, определенный интерес вызывают гомеопатические препараты, которые практически не имеют противопоказаний и возрастных ограничений, лишены побочных эффектов и могут использоваться в комплексе с другими лекарственными средствами, в т.ч. на фоне терапии сопутствующей патологии [7, 12].
Одним из таких средств, используемых в лечении ОРВИ, является препарат Оциллококцинум («Лаборатория Буарон», Франция). Применение показано при гриппе легкой и средней тяжести и ОРВИ, противопоказание – только повышенная индивидуальная чувствительность к отдельным компонентам препарата. Для профилактики гриппа достаточно одной упаковки препарата на 30 доз на весь эпидемический сезон – с октября по март (по одной дозе 1 раз в неделю) [6, 11].
Эффективность Оциллококцинума в лечении гриппа и ОРВИ известна на протяжении более полувека. Препарат особенно популярен во Франции, где производится около 70 лет и считается самым продаваемым в стране безрецептурным средством против гриппа. Оциллококцинум разрешен также к использованию и продается более чем в 50 странах. В России препарат зарегистрирован в установленном законодательством порядке и рекомендован к применению в качестве лекарственного средства для профилактики и лечения гриппа и вирусных респираторных заболеваний (регистрационный номер П № 014236/01).
Ряд исследований, проведенных в нашей стране и за рубежом, подтверждает эффективность и безопасность применения Оциллококцинума при гриппе и ОРВИ. Применение данного лекарственного препарата обеспечивает быстрое исчезновение симптомов, что приводит к сокращению сроков заболевания, восстановлению работоспособности [5, 8, 9, 10, 11].
Несомненный научный и практический интерес представляют результаты предварительного изучения активности Оциллококцинума в отношении вируса гриппа в культуре клеток. Эффективность препарата исследована ex vivo. В данном исследовании было показано, что Оциллококцинум обладает вирусоспецифическим действием в отношении вирусов гриппа и малотоксичен по сравнению с ремантадином и умифеновиром. В культуре клеток MDCK Оциллококцинум оказывает меньшее цитотоксическое действие по сравнению с другими противогриппозными препаратами. При этом Оциллококцинум специфически ингибирует репродукцию вирусов гриппа А, в частности ремантадин-резистентного штамма, а также вируса гриппа В, причем ингибирующий эффект уменьшается с увеличением множественности заражения и находится в прямопропорциональной зависимости от концентрации препарата [17].
Эффективность применения Оциллококцинума по сравнению с плацебо подтверждена в ходе многоцентрового рандомизированного исследования, проведенного во Франции и в Германии при участии соответственно 300 и 372 больных гриппом и гриппоподобными состояниями в эпидемиологический сезон 1990–1991 гг. Исследование проведено на высоком организационном уровне с соблюдением всех требований доказательной медицины, представляет достоверные результаты. Было показано, что в течение первых 2 суток у 19,2% лиц, принимавших Оциллококцинум, симптомы гриппа исчезли полностью. На 5-е сутки некоторые симптомы гриппа сохранялись у 26,4% лиц основной группы и у 32,3% – контрольной. Через 7–10 дней после начала лечения у 80,1% пациентов, принимавших Оциллококцинум, симптомов гриппа не наблюдалось. В группе, получавшей плацебо, к этому сроку выздоровели 76,6% больных. В данном исследовании также продемонстрировано положительное действие препарата на выраженность клинических симптомов. Через 2 суток после начала лечения значительное улучшение состояния отметили 43,7% больных, принимавших Оциллококцинум, и 33,5% группы плацебо. В контрольной группе к этому моменту у 5,4% пациентов было отмечено ухудшение состояния, по-видимому, связанное с присоединением вторичной инфекции, потребовавшим дополнительных лечебных мероприятий. Пациенты, принимавшие плацебо, в 1,5 раза чаще по сравнению с основной группой прибегали к применению дополнительных лекарственных средств (анальгетиков, мукоактивных, противокашлевых препаратов, деконгестантов). Исследователи отметили несколько более высокий процент работоспособных пациентов в группе активного лечения, чем в группе плацебо: через 2 дня после начала лечения – 16,3 и 9,2%, через 4 дня – 48,9 и 46,7% соответственно. Наряду с эффективностью также оценивали безопасность Оциллококцинума. В целом у 5 пациентов, участвовавших в этом исследовании, наблюдались побочные эффекты. Однако после детального анализа, согласно заключению авторов, только 1 пациент страдал головной болью, возможно, связанной с приемом Оциллококцинум.
У остальных 4 пациентов нежелательные лекарственные реакции не были связаны с действием исследуемого препарата [3, 9, 13]. Таким образом, результатами исследования доказано, что применение Оциллококцинума способствует более быстрому исчезновению клинических симптомов гриппа и сокращает продолжительность заболевания.
В литературе представлены результаты двойного плацебо-контролируемого исследования, проведенного также с соблюдением всех требований доказательной медицины. Исследование проведено в период эпидемии гриппа, вызванного вирусом типа А (H1N1), всего наблюдали 478 пациентов старше 12 лет, которые включались в исследование при наличии клинических симптомов, характерных для гриппа или гриппоподобного заболевания.
К таким симптомам отнесены наличие ректальной температуры выше 38°С и не менее двух клинических симптомов из следующих пяти: головная боль, ломота, боль в суставах, боль в пояснице, озноб. Первые признаки заболевания должны были проявиться в течение 24 часов до включения в исследование. Лица с наличием иммунодефицита, принимавшие иммунодепрессанты и иммуностимуляторы, имеющие локализованные инфекционные очаги, а также невакцинированные против гриппа, в исследование не включались. В исследовании приняли участие 149 врачей общей практики, не являвшихся гомеопатами. В течение 48 часов после первого приема Оциллококцинума пациентам рекомендовалось избегать использования обезболивающих или жаропонижающих средств. В случае необходимости применения данных лекарственных препаратов сообщать об этом медицинскому работнику. Пациенты также должны были информировать врача о приеме антибиотиков. Критерии выздоровления: снижение ректальной температуры ниже 37,5°С и полное исчезновение симптомов, входящих в определение гриппозного синдрома. Допускалось сохранение кашля, насморка и слабости. Эффективность препарата оценивали по основным (процент выздоровления через 48 часов, изменение этого процента с течением времени и длительность заболевания) и вторичным (применение сопутствующих препаратов, наличие побочных эффектов) критериям. В 43% случаев пациенты уже на момент включения в исследование имели довольно тяжелые проявления гриппа (температура 39°С и наличие как минимум трех из пяти указанных выше признаков). У 58% больных было отмечено все пять классических симптомов. Через 48 часов 7% пациентов, принимавших Оциллококцинум, были практически здоровы. При этом доля пациентов, применявших обезболивающие и жаропонижающие препараты, в контрольной группе была достоверно выше (50,2%), чем в основной (40,7%) [9].
Оциллококцинум эффективен не только при лечении гриппа и ОРВИ, но и при профилактике данных заболеваний, что является особенно актуальным для медперсонала. Медицинские работники, особенно врачи общей практики, подвержены наиболее высокому риску заболевания гриппом и ОРВИ в период эпидемий [9].
Целью двойного слепого плацебо-контролируемого исследования в России, проведенного несколько лет назад, стало изучение эпидемиологической (профилактической) эффективности препарата Оциллококцинум в отношении гриппа и ОРВИ среди медицинских работников, находящихся в группе высокого риска. Изучение эффективности препарата проведено в двух группах по 50 человек. Пациенты основной группы (9 мужчин и 41 женщина, средний возраст – 49,3±11,3 года) принимали Оциллококцинум с профилактической целью 1 раз в неделю. В контрольной группе (11 мужчин и 39 женщин, средний возраст – 52,4±10,9 года) использовалось плацебо по той же схеме. Критериями включения в исследование стали наличие синдрома гриппа или ОРВИ в течение последних 1–2 дней у одного или более членов семьи, т.е. людей, контактировавших с больным. Применение гомеопатического препарата Оциллококцинум для профилактики респираторных заболеваний привело к снижению заболеваемости и составило в опытной группе 2%, в контрольной группе – 12%. Профилактическая эффективность препарата в отношении гриппа и ОРВИ подтверждена высокими показателями эпидемиологической эффективности: индекс эффективности составил 6,0 при показателе защищенности, равном 83,1% [9].
Еще одно исследование профилактической эффективности препарата проведено в 2004–2005 гг. В исследовании приняли участие 227 лиц молодого возраста (от 16 до 22 лет, средний возраст – 18,6±1,4 года), обучавшихся в медицинском училище и невакцинированных против гриппа. В этом наблюдении проведено серологическое исследование образцов сывороток крови на наличие специфических антител к вирусам гриппа А (H1N1 и H3N2) и В, РС-вирусу, аденовирусу и вирусам парагриппа 1-го и 3-го типов в динамике. Первая проба проведена до применения препарата, вторая – через 3 месяца после курса применения Оциллококцинума. Проведение исследования позволило получить следующие данные: в группе плацебо после применения препарата заболели 2/3 пациентов, тогда как в группе приема Оциллококцинума число заболевших существенно снизилось именно после курса профилактического применения лекарства. Несмотря на то что в изучаемый эпидемический сезон был отмечен незначительный подъем заболеваемости ОРВИ, применение Оциллококцинума привело к снижению показателей заболеваемости гриппом и ОРВИ в 1,62 раза (20,0±2,6%) по сравнению с группой, получавшей плацебо (32,5±4,4%; р<0,05) [8]. В процессе проведения исследований профилактической эффективности Оциллококцинума побочных эффектов, связанных с действием препарата, не отмечено [10, 11].
С целью изучения эффективности гомеопатического препарата Оциллокоцинум по сравнению с традиционной терапией, примененной нами в лечении ОРВИ и гриппа в 2013 г., проведено наблюдение за амбулаторными пациентами, обратившимися в поликлинические учреждения Московской области с симптомами ОРВИ, имеющими сопутствующие хронические ЛОР-заболевания. Всего наблюдали 100 больных в возрасте от 25 до 60 лет (средний возраст – 38,8 года). У всех наблюдаемых пациентов был диагностирован хронический фарингит. Кроме этого 59 человек страдали хроническим неаллергическим ринитом, 22 пациента – хроническим компенсированным тонзиллитом, 5 – хроническим средним отитом (в период наблюдения отмечена ремиссия патологического процесса в ухе). В наблюдение не включали больных гриппом и ОРВИ среднетяжелого или тяжелого течения с наличием хронической патологии со стороны внутренних органов и систем, декомпенсированных заболеваний или острых состояний, способных существенно влиять на результат исследования, а также вакцинированных против сезонного гриппа менее 12 месяцев назад. Наблюдаемые пациенты были отобраны методом случайных чисел, половине из заболевших врачами был назначен в качестве этиотропного лечения Оциллококцинум в гранулах по одной дозе утром и вечером в течение 3 дней, другой половине – Эргоферон, который пациенты принимали по одной дозе первые 2 часа каждые 30 минут, затем в течение первых суток осуществлено еще три приема через равные промежутки времени, со вторых суток и далее – по 1 таблетке 3 раза в сутки до полного выздоровления. Эргоферон – противовирусное и антигистаминное средство, к активным веществам которого относятся (из расчета на одну таблетку) аффинно очищенные антитела к интерферону-γ человека – 0,006 г, аффинно очищенные антитела к гистамину– 0,006 г, аффинно очищенные антитела к CD4 – 0,006 г, нанесенные на лактозу в виде смеси трех активных водно-спиртовых разведений субстанции, разведенной соответственно в 10 012, 10 030, 10 050 раз.
На основании жалоб пациента и оценки объективного состояния лечащий врач при необходимости принимал решение о назначении дополнительных лекарственных препаратов. Практически все пациенты эпизодически использовали деконгестанты, пастилки с антисептиками для рассасывания, антигистаминные средства, фитопрепараты, поливитамины. Все пациенты находились под наблюдением в течение 7 дней. Общее состояние и выраженность характерных для ОРВИ симптомов оценивали с использованием клинических шкал в 1-й день заболевания (посещение врача в поликлинике). На этом этапе проведены сбор анамнеза, регистрация субъективных жалоб, врачебное обследование. С этого дня участники исследования начинали прием препаратов.
Для объективизации общего состояния пациентов, определения эффективности и безопасности препарата проведена регистрация следующих объективных и субъективных симптомов: гиперемия зева, гиперемия конъюнктивы, увеличение лимфатических узлов, насморк, кашель, повышение температуры тела. Каждый из вышеперечисленных признаков оценивался по 3-балльной клинической шкале (0 баллов – симптом отсутствует, 3 балла – выражен максимально). Через 48 часов пациентов осматривали повторно, фиксировали изменения состояния на основании жалоб больного, оценивали эффективность назначенной терапии, регистрировали побочные эффекты. Заключительной контрольной точкой исследования стали 7-е сутки.
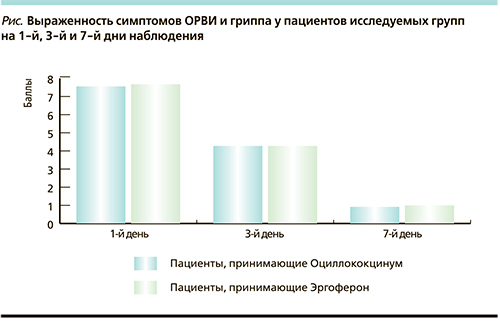
При первичном осмотре средний балл интенсивности выраженности симптомов в обеих группах был практически одинаковым и составил 7,56 и 7,68 соответственно. Динамика выраженности жалоб и объективных симптомов респираторного заболевания представлена в табл. 1, 2 и на рисунке.
Следует подчеркнуть, что ни у одного из пациентов обеих групп не было отмечено побочных эффектов, требующих отмены препаратов.
Таким образом, Оциллококцинум является высокоэффективным лекарственным средством, по эффективности сопоставимым с другими противовирусными препаратами. Препарат отлично переносится больными и может быть рекомендован как средство для монотерапии ОРВИ и гриппа легкого течения.



