Введение
Эффективное лечение пациентов с переломами костей конечностей на фоне системного остеопороза (ОП) остается нерешенной проблемой современной медицины, и прежде всего травматологии и ортопедии [1, 2].
Для системного ОП характерны снижение минеральной плотности костной ткани (МПКТ) и прочности костей, а также повышение риска их переломов. При этом лечение пациентов с остеопоротическими переломами представляет особую сложность, обусловленную, а с одной стороны, трудностями надежной фиксации костных отломков при остеосинтезе на фоне сниженных прочностных характеристик костной ткани [3–5], с другой – необходимостью вторичной фармакопрофилактики повторных переломов, риск которых существенно возрастает после первого остеопоротического перелома [6–8].
Наиболее тяжелые медицинские и социальные последствия ОП связаны с переломами проксимального отдела бедренной кости [9, 10]. В настоящее время в мире ежегодно регистрируется около 2 млн таких переломов, причем с каждым годом эта цифра увеличивается в среднем на 6,5%, а к 2050 г. число таких травм предположительно возрастет до 6,26 млн в год [11, 12]. Помимо высокой частоты встречаемости рассматриваемых переломов большое социальное значение имеют также показатели летальности и инвалидности у таких пострадавших. Известно, что смертность в течение первого года жизни после переломов проксимального отдела бедренной кости колеблется от 20 до 35%. При этом 78% выживших спустя год и 65,5% – через два года становятся социально изолированными и нуждаются в постоянном уходе [13, 14].
Следует отметить, что на сегодняшний день большинство травматологов при лечении пациентов с переломами проксимального отдела бедренной кости на фоне ОП ограничиваются в своей практике лишь выполнением хирургической операции и активизацией пациентов [3, 8, 15]. При этом случаи неудач такого лечения связывают с тяжестью перелома, нарушением методик и техники операций, неправильным послеоперационным ведением больного. Однако некоторые травматологи считают, что осложнения операций остеосинтеза могут быть связаны с ОП, а одним из путей решения проблемы лечения пострадавших с переломами проксимального отдела бедренной кости на фоне ОП может быть проведение комплекса лечебных мероприятий. Такой комплекс должен включать наряду с хирургическим пособием фармакологическую терапию системного ОП, которая должна быть направлена на улучшение качественных характеристик и механической прочности костной ткани [9, 13, 16]. Указанный вопрос остается в настоящее время нерешенным и дискутируется в специальной литературе.
С учетом сказанного нами было проведено исследование, целью которого была оценка целесообразности и эффективности применения различных схем медикаментозной антиостеопоротической терапии пациенток с внесуставными переломами проксимального отдела бедренной кости на фоне инволютивного ОП посредством сравнительного анализа результатов только хирургического и двух различных схем комплексного (хирургического и медикаментозного) их лечения.
Материал методы
Наше исследование было проведено в двух группах женщин в возрасте старше 50 лет с внесуставными (латеральными) переломами проксимального отдела бедренной кости на фоне инволютивного ОП: ретроспективной (48 пациенток) и проспективной (47 пациенток). В ретроспективную группу вошли пострадавшие женщины старших возрастных групп (средний возраст – 77,3±9,9 года), которым в одной из городских больниц Санкт-Петербурга в 2011 г. было проведено только хирургическое лечение: фиксация перелома интрамедуллярной конструкцией PFN с последующей активизацией, но без специфической антиостеопоротической фармакотерапии. Степень выраженности системного ОП у пациенток рассматриваемой группы оценивали по рентгенограммам проксимального отдела бедренной кости, рассчитывая значение кортико-морфологического индекса по методике E. Barnett и B. Nordin [17] в модификации Д.Г. Плиева [18]. Кроме того, в ретроспективной клинической группе изучали имевшиеся осложнения операций остеосинтеза, летальность, а также анализировали функциональные результаты лечения пострадавших женщин через 12 месяцев после оперативных вмешательств с использованием балльной оценочной шкалы M. D’Aubigne и М. Postel, предназначенной для оценки исходов операций на тазобедренном суставе.
В проспективную часть исследования были включены 47 женщин в возрасте от 50 до 98 лет (в среднем 75,4±11,47 года) с внесуставными переломами проксимального отдела бедренной кости и системным ОП, проходивших лечение в 2009–2011 гг. в клинике РНИИТО им. Р.Р. Вредена. Всем пациенткам проспективной группы в сроки не позднее 5 суток после травмы одной бригадой хирургов было проведено оперативное лечение в объеме закрытой репозиции костных отломков и остеосинтеза переломов проксимальными бедренными стержнями с блокированием (PFN) фирмы «ChM». В послеоперационном периоде всем пациенткам выполнена не позднее седьмых суток после проведенных операций двухэнергетическая рентгеновская денситометрия (ДРД) проксимального отдела контралатеральной бедренной кости с определением T-критерия, а также рассчитано значение кортикоморфологического индекса по рентгенограммам.
В соответствии с дизайном исследования пациентки проспективной группы были разделены на две сопоставимые подгруппы (25 и 22 женщины), в которых в послеоперационном периоде проведена 6-месячная антиостеопоротическая фармакотерапия по двум различным схемам, начатая через 10 суток после проведенного оперативного вмешательства. В частности, основная подгруппа (22 пациентки) получала комбинированное лечение системного ОП препаратом, содержащим кальция карбонат+холекальциферол (по 2 таблетки в сутки) и cтронция ранелат. Суточная доза последнего составляла одно саше, содержавшее 2 г порошка стронция ранелата. Пациентки клинической группы сравнения (25 женщин) принимали только комбинированный препарат, содержащий кальция карбонат+холекальциферол в указанной дозировке.
Послеоперационное лечение и реабилитация больных проспективной группы были проведены в соответствии с общепринятым протоколом ведения пострадавших пожилого возраста с внесуставными переломами проксимального отдела бедренной кости. Период наблюдения за больными составил 12 месяцев. При этом проведен анализ имевшихся осложнений операций остеосинтеза и летальности. Контрольные осмотры и рентгенография области переломов выполнены через 3 и 6 месяцев, а контрольная ДРД – через 6 месяцев после выполненных операций. Кроме того, для оценки исходов лечения через 12 месяцев после оперативных вмешательств использована система балльной оценки функциональных результатов операций на тазобедренном суставе M. D'Aubigne и М. Postel.
Полученные данные были подвергнуты сравнительному анализу как в отношении ретроспективной и проспективной групп пациенток, так и между двумя подгруппами проспективного исследования. На основании указанных сравнений оценена клиническая эффективность комплексного лечения наших пациенток, в частности двух использованных схем фармакотерапии системного ОП. Следует также отметить, что обе клинические группы наших пациенток (ретроспективная и проспективная), а также две подгруппы сравнения проспективной группы были статистически сопоставимыми по среднему возрасту включенных в них женщин, их соматическому статусу, долевому соотношению стабильных и нестабильных переломов, а также по степени выраженности системного ОП.
Результаты исследования
Согласно данным историй болезней, у всех пациенток ретроспективной группы имелась сопутствующая соматическая патология. В частности, сердечно-сосудистыми заболеваниями страдали все эти женщины, хроническими заболеваниями пищеварительной системы – более двух третей (68,8%), дыхательной системы – 54,2%, неврологическими заболеваниями – 35,4%, болезнями мочевыделительной системы – 31,2%. Поэтому подавляющее большинство (83,3%) пациенток этой группы имели по три и более хронических болезней, а остальные (16,7%) – по два диагноза хронических заболеваний.
Анализ рентгенограмм пациенток ретроспективной группы выявил, что у 60% (21 из 35) женщин имелись нестабильные переломы типов 31А2 или 31А3 по классификации АО/ASIF (Arbeitsgemeinschaft fur Osteosynthesefragen/Association for the Study of Internal Fixation). Рассчитанные значения кортико-морфологического индекса в обсуждаемой группе пациенток варьировались от 0,4 до 0,52, а его средняя величина составила 0,48±0,03. Такие показатели свидетельствуют о том, что все пациентки с внесуставными переломами проксимального отдела бедренной кости, вошедшие в данную группу исследования, страдали тяжелым ОП той или иной степени выраженности. В целом, суммируя общие сведения о пациентках ретроспективной группы, следует отметить, что ее составили преимущественно женщины пожилого и старческого возраста, которые страдали многообразной и выраженной сопутствующей соматической патологией, в частности тяжелым системным ОП.
В проспективной группе исследования у 21 (44,6%) пациентки были диагностированы стабильные переломы (типа 31А1), у остальных 26 (55,4%) – нестабильные (типов 31А2 и 31А3) внесуставные переломы проксимального отдела бедренной кости. Состояние здоровья женщин этой группы оценивали в соответствии с классификацией соматического статуса Американского общества анестезиологов. При этом было выявлено, что подавляющее большинство женщин, включенных в проспективную группу (43, или 91%), относились к 3-му классу состояния здоровья, а 4 (9%) – к 4-му. Среднее значение кортико-морфологического индекса у пациенток проспективной группы составило 0,49±0,02 с индивидуальными вариациями от 0,43 до 0,53. Так что по этому показателю (0,48±0,03 и 0,49±0,02) ретроспективная и проспективная группы исследования были вполне сопоставимыми.
Таким образом, можно констатировать, что в проспективной части исследования участвовали 47 женщин с внесуставными переломами проксимального отдела бедренной кости, относившиеся, как и пациентки ретроспективной группы, к старшим возрастным группам и имевшие обширную и выраженную сопутствующую соматическую патологию, а также тяжелый системный ОП.
Проведенное сравнительное исследование показало, что летальность на протяжении первого года после травмы была статистически значимо ниже (p<0,05) в проспективной группе, чем в ретроспективной. Так, летальные исходы в проспективной группе были зарегистрированы у 8 (17%) из 47 пациенток, а в ретроспективной – в 13 (27%) из 48 наблюдений.
Сравнение частоты возникновения осложнений, связанных с имплантом, показало отсутствие статистически значимой (p>0,05) разницы среди пациенток ретроспективной и проспективной групп: 10,4 и 12,8% соответственно. По видам осложнений обе клинические группы также были во многом сходны, что подтверждают данные табл. 1. Однако осложнений, связанных с миграцией винтов и конструкций, которые во многом обусловлены качеством и прочностными характеристиками костной ткани, в ретроспективной группе было вдвое больше, чем в проспективной (4 и 2 осложнения соответственно).
Сравнительный анализ функциональных исходов лечения пациенток ретроспективной группы и двух подгрупп проспективного исследования выявил ряд различий в изученных показателях, что видно из табл. 2.
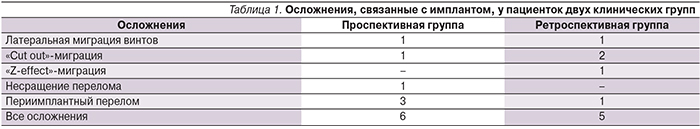
В частности, анализ параметра «боль» по использованной системе оценки функциональных результатов показал, что статистически значимых различий между тремя перечисленными группами пациенток через год после операций остеосинтеза не было (p>0,05). Однако при сравнении результатов по параметру «передвижение» были выявлены статистически значимые (p<0,05) различия между ретроспективной группой и основной подгруппой проспективного исследования, а также между двумя проспективными подгруппами пациенток, что видно на рис. 1.
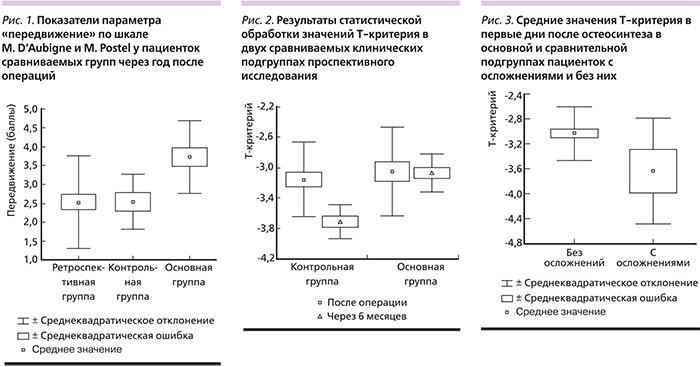
Проведенный анализ динамики изменений МПКТ (по Т-критерию) на фоне антиостеопоротической терапии показал, что среднее значение этого показателя в контрольной подгруппе статистически значимо (p<0,05) снижалось через 6 месяцев после операций остеосинтеза – с -3,16±0,48 до -3,71±0,22 SD. В основной же подгруппе пациенток, получавших комбинированную фармакотерапию, была отмечена стабилизация значений Т-критерия (соответственно -3,05±0,57 и -3,07±0,24 SD), что видно также на рис. 2.
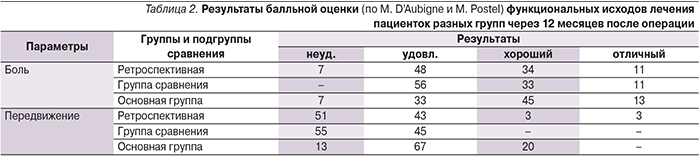
Кроме того, анализ данных рентгеновской денситометрии, проведенной в первые дни после операций пациенткам с осложнениями остеосинтеза, показал, что у всех, кроме одной больной основной подгруппы (с переимплантным переломом бедренной кости), Т-критерий был ниже значения -3,3 SD. Среднее же значение этого показателя у женщин с осложнениями было еще ниже и составило в среднем -3,63±0,84 SD, что было статистически значимо (p<0,05) ниже среднего значения Т-критерия для всех женщин проспективного исследования. Эта закономерность отчетливо видна также на рис. 3.
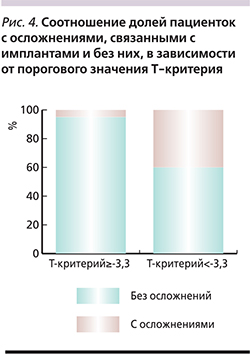
В связи с этим нами было определено пороговое значение Т-критерия, рав-ное -3,3 SD. При меньших значениях этого показателя было отмечено статистически значимое (р<0,05) увеличение доли пациенток с осложнениями операций остеосинтеза. При этом риск возникновения таких осложнений увеличивался в 23,6 раза, что видно на рис. 4.
В целом полученные сведения о динамике изменений МПКТ у пациенток двух проспективных клинических подгрупп позволили сделать заключение о нарастании выраженности системного ОП в послеоперационном периоде на фоне изолированного 6-месячного приема комбинированного препарата, содержащего кальция карбонат+холекальциферол и о стабилизации показателя МПКТ при комбинированной фармакотерапии с добавлением cтронция ранелата. Кроме того, была показана связь между снижением значения денситометрического Т-критерия и возрастанием риска развития осложнений, связанных с имплантом, после остеосинтеза конструкциями PFN. При этом была выделена группа пациенток с выраженным системным ОП и пороговым значением Т-критерия (-3,3 SD), ниже которого риск развития таких осложнений возрастает в 23,6 раза.
Обсуждение
В ходе ретроспективной части нашего клинического исследования был проведен анализ результатов хирургического лечения пациенток с внесуставными переломами проксимального отдела бедренной кости на фоне инволютивного ОП с использованием проксимального бедренного стержня (PFN). При этом было установлено, что, несмотря на сращение переломов у всех прооперированных женщин, смертность в первый год жизни после травмы остается на достаточно высоком уровне и составляет 27%. При этом осложнения операций остеосинтеза, связанные с имплантом, развились у 10,4% пациенток ретроспективной группы. Кроме того, проведенное ретроспективное исследование показало через год после травмы высокую долю (94%) неудовлетворительных и удовлетворительных функциональных исходов лечения, а также малую долю (6%) хороших и отличных его результатов по параметру «передвижение» по балльной системе оценки M. D’Aubigne и М. Postel.
В проспективной группе пациенток осложнения, связанные с имплантом, в сроки до 6 месяцев после остеосинтеза развились в 12,8% случаев, что было даже несколько больше, чем в ретроспективной группе (10,4%). Однако следует отметить, что осложнений, связанных с миграцией установленных конструкций PFN на фоне снижения прочностных характеристик костной ткани, в ретроспективной группе женщин, не получавших специальной антиостеопоротической фармакотерапии, было вдвое больше, чем в проспективной группе, в которой такое лечение проводилось. При этом не было выявлено отрицательного воздействия проводимого антиостеопоротического лечения на процессы репаративной регенерации костной ткани, что подтверждает целесообразность его проведения с целью вторичной профилактики повторных остеопоротических переломов костей.
Кроме того, в проведенном проспективном исследовании было показано, что функциональный результат лечения пациенток обсуждаемого профиля зависит от степени выраженности системного ОП и проводимой антиостеопоротической фармакотерапии. В частности, было установлено, что у женщин, получавших комбинированное медикаментозное лечение ОП, функциональные исходы лечения через 12 месяцев после операции по параметру «передвижение» были достоверно лучше (p<0,05), чем у пациенток, у которых антиостеопоротическая терапия проводилась только одним препаратом кальция и витамина D3.
Необходимо также отметить, что в проспективном исследовании была проведена оценка влияния различных схем медикаментозной терапии ОП на МПКТ у пациенток двух сравниваемых клинических подгрупп. При этом было установлено, что у женщин подгруппы сравнения через 6 месяцев после травмы достоверно (р<0,05) увеличилась тяжесть имевшегося системного ОП: среднее значение Т-критерия снизилось у них с -3,16 SD до -3,71 SD.
На наш взгляд, это отнюдь не свиде-тельствует о вреде или бесполезности такой терапии, а лишь говорит о ее недостаточности у пациенток с тяжелым остеопорозом, осложненным переломом проксимального отдела бедренной кости. У больных же основной подгруппы через 6 месяцев после травмы МПКТ практически стабилизировалось: средние значения Т-критерия были соответственно -3,05 SD и -3,07 SD. Такой результат, по нашему мнению, представляется весьма успешным, т.к. выраженность остеопороза в травмированной конечности, лишенной функциональной нагрузки, неизбежно возрастает без проведения специфической антиостеопоротической терапии.
В ходе анализа результатов лечения женщин, включенных в проспективную часть исследования, было также показано, что осложнения, связанные с имплантом, кроме одного периимплантного перелома, произошли у пациенток с очень низкими значениями МПКТ. В связи с этим нами было определено пороговое значение Т-критерия, равное -3,3 SD, ниже которого риск развития обсуждаемых осложнений остеосинтеза у пациенток рассматриваемого профиля возрастает в 23,6 раза. С учетом сказанного можно утверждать, что низкие значения Т-критерия, свидетельствующие о выраженном системном ОП, являются фактором риска возникновения осложнений, связанных с имплантом, после операций остеосинтеза у пациенток рассматриваемого профиля. При этом назначение комбинированной антиостеопоротической терапии препаратами карбонат+холекальциферол и cтронция ранелат, которая предупреждает еще большее снижение МПКТ у больных выраженным ОП, может положительно влиять на функциональные результаты лечения через год после травмы, а также снижать риск развития обсуждаемых осложнений. Об этом, в частности, свидетельствую полученные нами данные о том, что у пациенток со значениями Т-критерием -3,3 SD и ниже, отношение рисков таких осложнений в двух сравниваемых проспективных подгруппах различалось в 5,3 раза в пользу основной подгруппы женщин, получавших комбинированную антиостеопоротическую терапию.
Таким образом, проведенное исследование показало, что исходы хирургического лечения пациенток с внесуставными переломами проксимального отдела бедренной кости зависят от многих факторов, среди которых весьма существенно состояние костной ткани таких пострадавших. Диагностика изменений МПКТ может служить ориентиром для прогнозирования риска развития осложнений, связанных с имплантом, а также функциональных результатов лечения. При этом включение в комплекс лечебных мероприятий комбинированной фармакотерапии ОП по апробированной нами схеме позволяет предотвращать снижение МПКТ у пациенток рассматриваемого профиля после операций остеосинтеза с использованием конструкций PFN и, соответственно, снижать риск развития осложнений остеосинтеза, особенно у пациенток с выраженным ОП при показателе Т-критерия ниже -3,3 SD.
Особо следует отметить, что наше исследование было проведено в 2011–2012 гг., в частности, до того момента, когда в феврале 2014 г. Европейское медицинское агентство (EMA – European Medicines Agency’s) рекомендовало ограничить использование стронция ранелата пациентами с ОП из-за повышенного риска тромбоэмболических осложнений при длительном приеме этого препарата [19].
 В частности, в качестве противопоказаний к его применению были определены инфаркты миокарда, инсульты или эпизоды тромбоэмболий в анамнезе пациентов, а также нестабильная стенокардия, нарушения мозгового кровообращения, варикозное расширение и тромбофлебит вен нижних конечностей.
В частности, в качестве противопоказаний к его применению были определены инфаркты миокарда, инсульты или эпизоды тромбоэмболий в анамнезе пациентов, а также нестабильная стенокардия, нарушения мозгового кровообращения, варикозное расширение и тромбофлебит вен нижних конечностей.
Тем не менее в нашем исследовании подобных тромбоэмболических осложнений в основной проспективной подгруппе из 22 пациенток, принимавших cтронция ранелат в течение 6 месяцев, мы не наблюдали, а летальность среди женщин, получавших антиостеопоротическое лечение (17%), была достоверно ниже (p<0,05), чем в ретроспективной группе (27%), где такое лечение не проводилось. Возможно, это связано с тем, что, согласно проведенным расчетам, одно тромбоэмболическое осложнение на фоне приема стронция ранелата вероятно при лечении 160 человек на протяжении одного года [20]. Эффективность же стронция ранелата в отношении повышения МПКТ у пациентов с остеопоротическими переломами костей доказана в ряде исследований [4, 5]. Поэтому с учетом уникального стимулирующего механизма воздействия этого препарата на костную ткань его применение профильными пациентами без перечисленных выше противопоказаний представляется нам вполне оправданным. Заменить этот препарат, на наш взгляд, будет возможно лишь в будущем – после внедрения в клиническую практику новых лекарственных средств группы ингибиторов склеростина, стимулирующих образование костной ткани [21].
В целом же проведенное исследование позволило определить целесообразность медикаментозного лечения системного ОП у женщин с внесуставными переломами проксимального отдела бедренной кости на фоне инволютивного ОП и сделать следующие выводы.
Выводы
1. Комплексное лечение пациенток с внесуставными переломами проксимального отдела бедренной кости на фоне инволютивного ОП с использованием остеосинтеза конструкцией PFN и 6-месячной терапии препаратами кальция, витамином D3 и стронция ранелата по апробированной схеме обеспечивает через год после операции лучшие функциональные результаты по сравнению с аналогичными группами пациенток, принимавших только препарат кальция и витамина D3, а также не получавших специфической антиостеопоротической терапии.
2. Медикаментозная терапия инволютивного ОП у пациенток рассматриваемого профиля с использованием только препарата кальция и витамина D3, хотя и является необходимой, но не предотвращает статистически значимого снижения МПКТ через 6 месяцев после проведенного оперативного лечения, а дополнительное включение в нее стронция ранелата позволяет практически стабилизировать этот показатель к указанному сроку на уровне, отмеченном в период выполнения операции остеосинтеза.
3. Достоверным фактором риска развития осложнений, связанных с имплантом, после операций остеосинтеза конструкциями PFN у пациенток с рассмотренной патологией является выраженное снижение МПКТ ниже установленного порогового уровня по Т-критерию (менее -3,3 SD), что определяет целесо-образность проведения целенаправленной антиостеопоротической фармакотерапии, направленной на предупреждение у них потери минеральной плотности костной ткани.



