Введение
В настоящее время вульвовагинит (ВВ) у девочек считается одной из самых распространенных проблем, которая заставляет родителей чаще обращаться за помощью к гинекологу [1, 3]. ВВ занимает первое место в структуре гинекологических заболеваний девочек и девушек. Частота данной патологии, по различным данным, колеблется от 12 до 93% [2]. По данным Центра репродуктвиного здоровья детей и подростков Москвы, с 2014 по 2017 г. среди гинекологических заболеваний девочек допубертатного периода от 3 до 7 лет воспалительные процессы половых органов занимали первое место, составив 82–84%.
В первую очередь это связано с анатомическими особенностями строения детских половых органов: близостью ануса, тонкой, легкоранимой кожей и слизистой оболочкой влагалища [4, 7, 11]. Кроме того, щелочная реакция влагалищного секрета, низкое содержание гликогена, отсутствие палочек Додерлейна, слабая эстрогенная насыщенность и низкая иммунная устойчивость способствуют проникновению патогенных возбудителей, приводящих к возникновению ВВ [2, 5, 10].
ВВ – это полиэтиологичный воспалительно-дистрофический процесс слизистой оболочки нижних отделов половых путей, клиническими признаками которого служат гиперемия, отек, патологическая гипертранссудация [2, 6, 8, 9]. В свою очередь неспецифический ВВ – это инфекционно-воспалительное нетрансмиссионное заболевание вульвы и влагалища, обусловленное воздействием условно-патогенных микроорганизмов. Клиническое значение воспалительных поражений половых органов при неспецифических ВВ определяется не только их частотой, но и причиной серьезных нарушений основных функций женского организма (менструальной, репродуктивной, половой) в зрелом возрасте [15].
В качестве примера часто встречающегося ВВ у девочек представляем следующий клинический случай.
Клинический случай
В приемное отделение Морозовской детской городской клинической больницы (МДГКБ) поступила девочка А. 3 лет с жалобами, со слов мамы, на гноевидные выделения из половых путей, зуд и жжение в области наружных половых органов, усиливающиеся при мочеиспускании в течение 2 суток и отсутствии самостоятельного мочеиспускания более 10 часов.
Из анамнеза известно, что жалобы на зуд и жжение в области наружных половых органов появились около 2 недель назад. Со слов мамы, обращались в поликлинику по месту жительства к гинекологу, который выставил диагноз «острый ВВ» и назначил местную терапию в виде ванночек с ромашкой. Несмотря на проведенное лечение, появилось жжение при мочеиспускании и наросло беспокойство ребенка, что стало причиной обращения в приемное отделение Морозовской ДГКБ. Для дальнейшего дообследования и лечения девочка была госпитализирована в отделение гинекологии Морозовской ДГКБ.
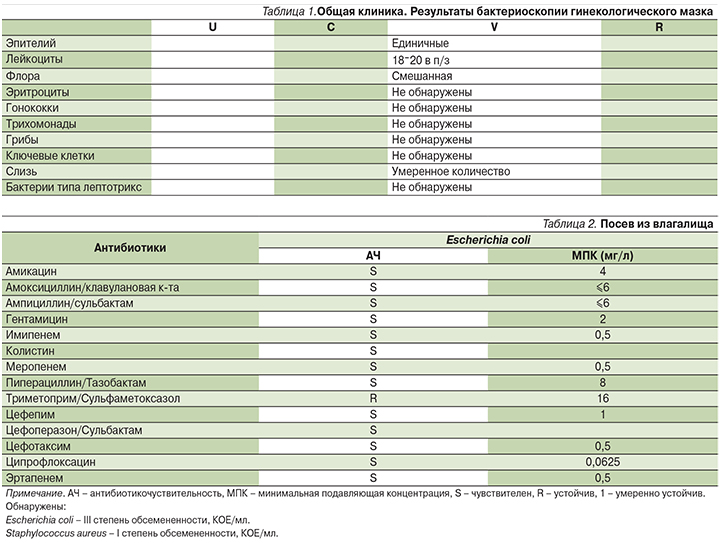
В ходе обследования помимо взятия соскоба с перианальных складок на энтеробиоз, кала на яйца глистов и гинекологического осмотра с оценкой состояния наружных и внутренних половых органов, характера выделений проводилась оценка состояния микробиоценоза влагалища на основании культуральной диагностики (посев отделяемого влагалища) и бактериоскопии вагинального мазка, окрашенного по Граму. Исследование проводили дважды – до и после лечения.
При осмотре слизистая оболочка вульвы гиперемирована, истончена с желтоватым выделением из влагалища (рис. 1). С целью исключения инородного тела, которое может служть причиной рецидивирующих и персистирующих случаев ВВ, проведено вагиноскопическое исследование. При исследовании выявлено: шейка матки конической формы, умеренно гиперемирована, влагалище гиперемировано с желтоватыми выделениями.
По результатам исследования общего анализа крови и мочи в гинекологическом мазке выявлен лейкоцитоз, смешанная флора, в бактериологическом посеве – доминирование кишечной палочки и эпидермального стафилококка (табл. 1, 2).
На основании данных лабораторного исследования назначена местная противовоспалительная терапия препаратом на основе бензидамина гидрохлорида 2 раза в сутки в течение 7 дней. Единственный бензидамина гидрохлорид, зарегистрированный на территории России для гинекологической практики, – препарат Тантум® Роза (Италия).
Молекула бензидамина фактически состоит из двух фрагментов: селективного нестероидного противовоспалительного средства (НВПС), производного индазола, а также фрагмента, схожего с молекулой местного анестетика. Таким образом, он обладает двойным механизмом снятия неприятных симптомов, а эффект от его применения наблюдается, согласно данным клинического применения, уже через 20 минут после применения [12].
Для детей важно, чтобы препарат был безопасным, что и достигается бензидамином за счет его цитокинового противовоспалительного механизма. В отличие от других противовоспалительных препаратов бензидамин снижает уровень провоспалительных цитокинов (ИЛ-1) и фактора некроза опухоли α, тем самым опосредованно действуя на простагландины и возвращая их уровень к физиологическому. Это обеспечивает противовоспалительную активность без присущей «классическим» НПВС токсичности [16]. Также он обладает широким спектром антисептического действия (стабилизация клеточных мембран микроорганизмов, проникновение через их мембраны с последующим повреждением клеточных структур, нарушением метаболических процессов и клеточным лизисом), включая albicans и non-albicans штаммы Candida, а также грам+ и грам-флору. При этом препарат успешно тестирован на микроорганизмах, полученных от российских пациентов, в т.ч. обладающих полирезистентностью к системным антимикробным препаратам [17].
За счет сочетания противомикробной и противовоспалительной активности бензидамин эффективен на всех стадиях острого воспалительного процесса [18].
Схема применения препарата представляла алгоритм последовательных действий, направленных на максимально комфортное лечение для родителей и ребенка.
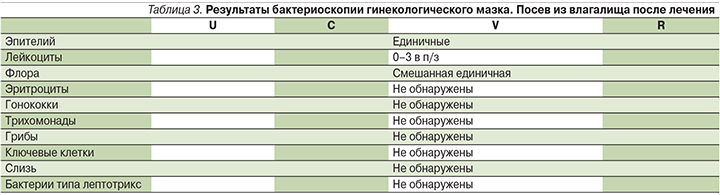
Клиническая оценка эффективности лечения проведена на основании купирования симптомов заболевания и по результатам исследования вагинального отделяемого через 7 дней после завершения терапии (рис. 2). Результаты бактериоскопии вагинального мазка соответствовали I степени чистоты, посев отделяемого влагалища роста не дал (табл. 3).
Заключение
На основании результатов лечения ребенка можно сделать выводы: препарат Тантум® Роза является одним из эффективных препаратов для лечения девочек с ВВ, вызванным бактериями кишечной группы и стрептококками, а также грибами рода Candida. Применение данного препарата девочками и девушками рекомендуется проводить в соответствии с инструкцией как в амбулаторных, так и в домашних условиях под контролем специалиста.



