Фибрилляция предсердий (ФП) – наиболее распространенная устойчивая аритмия, требующая медицинской помощи. В общей популяции ФП регистрируется примерно у 2 % людей [1, 2], сопровождается в среднем 5-кратным увеличением риска инсульта, который ассоциируется с повышенной инвалидизацией и смертностью по сравнению со случаями инсульта у больных с синусовым ритмом [3]. При этом более 90 % инсультов у больных ФП ишемические [4].
Установлено, что вероятность развития инсульта не зависит от клинической формы ФП (пароксизмальной, персистирующей, постоянной) [5], но обусловлена сопутствующими заболеваниями и возрастом больного, что отражено в современной системе оценки риска инсульта CHA2DS2-VASс [6]. Так, в 2 балла оцениваются наличие инсульта или транзиторной ишемической атаки в анамнезе, возраст 75 лет и старше; в 1 балл – систолическая хроническая сердечная недостаточность, артериальная гипертензия, сахарный диабет, возраст – 65–74 года, сосудистые заболевания (ишемическая болезнь сердца, атеросклероз периферических артерий, крупные бляшки в аорте) и женский пол.
Главное преимущество новой системы по сравнению с традиционной CHADS2 – в ее способности надежно идентифицировать пациентов с действительно низким риском инсульта (набравшие 0 баллов по CHA2DS2VASс), которым не требуется назначения антикоагулянтов. Больные, набравшие 1 балл, должны быть рассмотрены с точки зрения назначения антитромботического лечения, преимущественно пероральной терапии антикоагулянтами, а не ацетилсалициловой кислотой (АСК). Всем пациентам с ФП, набравшим 2 балла и более, настоятельно рекомендуются пероральные антикоагулянты, если они не противопоказаны [1].
АСК и варфарин
Согласно современным представлениям, АСК не может рассматриваться в качестве адекватной терапии для предупреждения тромбоэмболий при ФП [7]. В клинических исследованиях АСК снижала риск инсульта у больных ФП на 19–22 % по сравнению с группой плацебо при риске внутричерепных кровоизлияний, подобном таковому при пероральной антикоагулянтной терапии, особенно пожилых пациентов. Напротив, варфарин признается высокоэффективным препаратом профилактики инсульта у пациентов с ФП, снижающим риск этого осложнения на 68 %, а общую смертность – на 26 % [8]. Однако применение варфарина ограничивается медленным началом его действия и узким терапевтическим диапазоном, из-за которого требуется частый мониторинг международного нормализованного отношения (МНО), выраженного вариабельностью ответа на прием препарата, обусловленной генетически, высокой степенью взаимодействия с пищей и лекарственными средствами. Желаемый терапевтический диапазон МНО 2,0–3,0 обеспечивается больным ФП менее чем в течение 60 % времени, снижая потенциальную эффективность терапии и увеличивая риск кровотечения [9]. По меньшей мере половина пациентов, у которых лечение варфарином могло бы оказаться полезным, не начинают терапию или вскоре прекращают ее [10]. Следовательно, только меньшинство пациентов с ФП адекватно лечатся варфарином.
Новые пероральные антикоагулянты
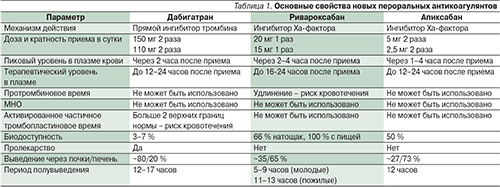
Несколько новых оральных антикоагулянтов имеют механизмы действия и свойства, отличающиеся от таковых варфарина и АСК, оказывают более быстрый и сильный эффект [11] (табл. 1). Они не требуют регулярного мониторинга коагуляции, меньше взаимодействуют с пищей или другими лекарствами. В настоящее время основным их недостатком по сравнению с варфарином является высокая стоимость. Однако имеются данные в пользу экономической эффективности новых антикоагулянтов для пациентов с ФП высокого риска за счет снижения числа осложнений, госпитализаций и отсутствия необходимости мониторинга МНО [12]. Дабигатран, ривароксабан и апиксабан в настоящее время доступны к клиническому применению в США, Европе и России. Все они по меньшей мере не уступают варфарину в профилактике инсульта и системной эмболии (первичная конечная точка в сравнительных исследованиях). Лечение любым новым антикоагулянтом сопровождалось выраженным снижением частоты внутричерепного кровоизлияния по сравнению с варфарином.
Дабигатран
Основные данные в пользу применения дабигатрана получены в исследовании RE-LY [13]. В нем 18 113 больных ФП были рандомизированы в группы дабигатрана (110 или 150 мг 2 раза в день двойным слепым методом) или варфарина (целевой уровень МНО – 2–3), применявшихся открытым способом в среднем 2 года. Лечение варфарином проведено достаточно успешно – МНО находилось в целевом диапазоне в 67,3 % анализов. Первичная конечная точка (инсульт или системная тромбоэмболия) зарегистрирована с частотой 1,69 % в год при лечении варфарином, 1,53 % в год – дабигатраном 110 мг (относительный риск [ОР] против варфарина – 0,91; р = 0,34) и 1,11 % в год – дабигатраном 150 мг (ОР против варфарина – 0,66; р < 0,001). Дабигатран в дозе 150 мг достоверно снижал риск как ишемического (ОР – 0,76; р = 0,03), так и геморрагического инсульта (ОР – 0,26; р < 0,001) по сравнению с варфарином. Частота больших кровотечений составляла 3,36 % в год в группе варфарина, 2,71 % – дабигатрана 110 мг (ОР против варфарина – 0,80; р = 0,003) и 3,11 % – дабигатрана 150 мг (ОР против варфарина – 0,93; р = 0,31).
Ривароксабан
В рандомизированном двойном слепом исследовании ROCKET-AF на 14 269 пациентах с ФП проведено сравнение ривароксабана с варфарином [14]. В исследование включены больные, перенесшие инсульт или преходящее нарушение мозгового кровообращения, или системную эмболию и имевшие по крайней мере 2 из таких факторов риска, как сердечная недостаточность, возраст старше 75 лет, артериальная гипертензия и сахарный диабет. Пациенты получали ривароксабан в дозе 20 мг 1 раз в день (15 мг/сут при клиренсе креатинина 30–49 мл/мин) или варфарин (целевое МНО – 2–3). Основной целью данного исследования было установить неменьшую эффективность ривароксабана по сравнению с варфарином, что и удалось подтвердить (частота инсульта и системной эмболии – 1,7 против 2,2 % в год; р < 0,001). Однако превосходство нового антикоагулянта перед старым не было доказано, несмотря на то что лечение варфарином признавалось малоэффективным (МНО от 2 до 3 лишь в 58% анализов – заметно меньше, чем в других подобных исследованиях). Суммарная частота тяжелых кровотечений оказалась сопоставимой при обоих вариантах терапии. Статистически значимое снижение риска внутричерепных и смертельных кровотечений в группе ривароксабана не обеспечивало снижения общей смертности.
Апиксабан
Проведено два крупных рандомизированных двойных слепых исследования больных ФП по оценке апиксабана. В проекте АVERROES [15] на 5599 пациентах, которые не могли лечиться варфарином, сравнивались апиксабан вдозе5мг2разавденьиАСК(от81до 324 мг). В момент досрочного прекращения исследования при средней продолжительности лечения 1,1 года суммарная частота инсульта и системной эмболии составила 1,6 % в год в группе апиксабана против 3,7 % в группе аспирина (р < 0,001), тогда как риск больших кровотечений оказался сопоставимым (1,4 против 1,2 % в год; р = 0,57).
В рандомизированном двойном слепом исследовании ARISTOTLE на 18 201 пациенте с ФП сопоставлены апиксабан в дозе 5 мг (2,5 мг при возрасте ≥ 80 лет, массе тела ≤ 60 кг или уровне креатинина плазмы ≥ 1,5 мг/дл) 2 раза в день и варфарин (целевое МНО – 2–3) [16]. Первичная конечная точка эффективности (инсульт или системная эмболия) реже регистрировалась в группе апиксабана (1,27 % в год) по сравнению с варфарином (1,6 % в год; р = 0,01). У получавших апиксабан оказались ниже частота кровотечений (2,13 против 3,09 % в год; р < 0,001) и общая смертность (3,52 против 3,94 %; р = 0,047).
Эдоксабан
В настоящее время проводится двойное слепое рандомизированное исследование ENGAGE AF-TIMI 48, в котором на около 20 500 больных ФП сравниваются еще один ингибитор Xа-фактора эдоксабан (60 или 30 мг в день) и варфарин (целевое МНО – 2–3) [17]. Основная цель – проверить гипотезу о неменьшей эффективности эдоксабана по сравнению с варфарином в отношении предупреждения инсульта и системной эмболии.
Какой антикоагулянт выбрать?
При выборе антикоагулянтной терапии следует учитывать согласованное мнение экспертов, представленное в текстах действующих Европейских и Российских рекомендаций по лечению ФП [1, 18]. Основываясь на результатах крупных рандомизированных клинических исследований, можно утверждать, что новые антикоагулянты предпочтительнее варфарина для подавляющего большинства пациентов с неклапанной ФП, т. к. обеспечивают лучшую эффективность, безопасность и удобство лечения.
Необходимо отметить, что среди новых пероральных антикоагулянтов дабигатран имеет наибольшую доказательную базу. Показано, что дабигатран с успехом заменяет варфарин при проведении кардиоверсии ФП [19], а также процедуры катетерной аблации данной аритмии (последнее показание пока не зарегистрировано) [20]. В то же время, согласно результатам исследования RE-ALIGN [21], новые антикоагулянты пока не могут конкурировать с варфарином в отношении больных с механическими клапанами сердца.
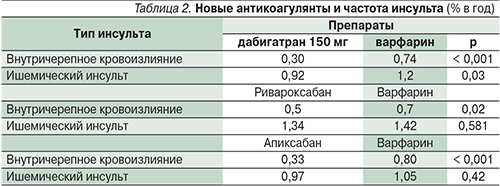
Только дабигатран в дозе 150 мг 2 раза в день достоверно снижал риск как геморрагического, так и ишемического инсульта по сравнению с варфарином. Между тем ривароксабан и апиксабан при сопоставлении с варфарином уменьшали частоту только геморрагического инсульта [13, 14, 16] (табл. 2). Поэтому большинству пациентов с ФП следует назначать дабигатран в дозе 150 мг 2 раза в день, что отражено в действующем стандарте Минздрава России. Доза препарата 110 мг 2 раза в день предназначена больным в возрасте 80 лет и старше, а также по усмотрению врача может рассматриваться для пациентов с высоким риском кровотечения по HAS-BLED [6], при умеренном нарушении функции почек (клиренс креатинина – 30–49 мл/мин) [1].
Авторы Датского регистра не обнаружили у более 13 тыс. пациентов с ФП фактов, поддерживающих обеспокоенность по поводу повышенного риска кровотечений или инфаркта миокарда у принимавших дабигатран по сравнению с получавшими варфарин. Более того, риск развития инфаркта миокарда оказался значительно ниже (р < 0,0001) при лечении дабигатраном в дозах 110 и 150 мг 2 раза в сутки [22].
Безопасность применения дабигатрана пациентами с ФП была подтверждена в новом анализе FDA США с использованием базы данных Mini-Sentinel. Частота кровотечения из желудочно-кишечного тракта и внутричерепного кровоизлияния у начавших лечение дабигатраном была соответственно в 1,6–2,2 и 2,1–3,0 раза ниже по сравнению с начавшими терапию варфарином [23]. По данным небольшого проспективного обсервационного исследования кровотечения, вызванные дабигатраном, имели более благоприятное клиническое течение, ассоциировались с более короткой продолжительностью пребывания в стационаре по сравнению с пациентами, имевшими кровотечения, индуцированные варфарином [24].
Дабигатран в дозе 150 мг 2 раза в день остается единственным антикоагулянтом, одновременно снижающим у больных ФП риск ишемического и геморрагического инсульта по сравнению с варфарином, что уменьшает частоту сердечно-сосудистой смерти. Ведущие медицинские регуляторные органы США, Европы и Австралии подтверждают благоприятное соотношение польза/риск при лечении дабигатраном [25–27].



