Сердечно-сосудистые заболевания (ССЗ) занимают первое место среди причин смертности как в России, так и во многих других странах мира. Важнейшей медико-социальной проблемой остается поиск методов лечения, способствующих снижению количества их осложнений и как следствие – уменьшению числа фатальных исходов [1].
Основной патогенетической причиной большинства ССЗ служит атеросклеротическое поражение сосудистой стенки. Эпидемиологические исследования показали прямую зависимость между уровнем холестерина (ХС) и риском развития ишемической болезни сердца (ИБС). Польза от снижения уровня липидов была продемонстрирована и в мета-анализе проспективных рандомизированных контролируемых клинических исследований по снижению уровня ХС, включивших 90 тыс. пациентов, которые принимали различные препараты группы статинов [3]. В этом мета-анализе было показано, что при снижении содержания ХС липопротеидов низкой плотности (ЛПНП) в крови лишь на 1 ммоль/л происходит снижение рисков смерти: на 12% – от всех причин, на 23% – от всех основных коронарных событий, на 26% – от острого инфаркта миокарда, на 24% – от процедур коронарной реваскуляризации, на 17% – от инсульта и на 21% – от всех сердечно-сосудистых событий. Это снижение было выявлено у всех пациентов при наличии и отсутствии ИБС (вторичная и первичная профилактика), при наличии или отсутствии различных сердечно-сосудистых факторов риска и при различных начальных уровнях липидов крови.
Намного меньше в настоящее время существует рандомизированных исследований, в которых бы оценивалось влияние на прогноз повышения уровня ХС липопротеидов высокой плотности (ЛПВП). Однако на основании эпидемиологических данных и результатов нескольких рандомизированных клинических исследований было показано, что лечение, повышающее уровень ХС ЛПВП, может приносить дополнительную пользу независимо от снижения содержания ХС ЛПНП [4–6].
Различные лекарственные средства оказывают то или иное влияние на липидный спектр. Среди используемых препаратов статины – ингибиторы 3-гидрокси-3-метилглутарил-коэнзим-А-редуктазы (ГМГ-КоА-редуктазы), безусловно, являются средством первой линии в лечении дислипидемии у пациентов c факторами риска ССЗ. Они конкурентно ингибируют ГМГ-КоА-редуктазу – один из важнейших ферментов синтеза ХС – на ранней стадии процесса образования мевалоновой кислоты из ГМГ-КоА. В результате в гепатоцитах возникает недостаток ХС, что вызывает экспрессию на их поверхности дополнительных рецепторов для ЛПНП, повышая при этом их активность, что в итоге ведет к снижению концентрации ХС ЛПНП в плазме крови [7]. За последние десятилетия препараты этого класса в рамках вторичной профилактики получают во всем мире миллионы больных ССЗ, относящихся к группе высокого риска. Другая, несколько меньшая группа, принимает статины с целью первичной профилактики.
В настоящее время общедоступным считается применение шести статинов – ловастатина, правастатина, симвастатина, флувастатина, аторвастатина и розувастатина. Среди перечисленных препаратов особое место занимает розувастатин, что связано с наличием у него ряда неоспоримых фармакологических преимуществ по сравнению с другими статинами [1]. Розувастатин представляет собой синтетический статин, который в большей степени взаимодействует с ГМГ-КоА-редуктазой, что связано с более высокой аффинностью по отношению к активному центру этого энзима [8]. Розувастатин имеет также наиболее длительный период полувыведения среди всех статинов и является единственным представителем этой группы, который в минимальной степени метаболизируется системой ферментов цитохрома Р450 (СYР 450) без значимого вовлечения изофермента 3А4. В результате клинически значимых лекарственных взаимодействий розувастатина с препаратами, которые ингибируют энзимы системы СYР 450, практически не происходит [9]. Это свойство розувастатина облегчает его назначение в составе комплексной терапии, например, с ингибиторами ангиотензинпревращающего фермента, нитратами, антагонистами кальция, диуретиками, β-адреноблокаторами.
Практическому врачу приходится выбирать не только между представителями данного класса, но и между оригинальным и генерическим препаратом, руководствуясь принципом «цена–качество».
Под генериком понимают воспроизведенный лекарственный препарат (т.е. копию), содержащий то же действующее вещество, что и оригинальное лекарственное средство [1]. Для доказательства эквивалентности генерика оригинальному препарату используют данные исследований фармацевтической и фармакокинетической эквивалентности. Мертенил® (розувастатин компании «Гедеон Рихтер») представлен на российском рынке уже 4 года. За это время появился высокий уровень доверия к препарату. В исследованиях, подтвердивших высокую эффективность и безопасность препарата Мертенил, участвовало более 6500 пациентов.
Важно отметить, что по клинико-лабораторным эффектам Мертенил сопоставим с оригинальным препаратом (терапевтически эквивалентен).[14].
Материал и методы
Наше исследование было выполнено в 2012 г. в отделении кардиологии МБЛПУ ГКБ № 2 г. Новокузнецка. Целью работы была оценка влияния терапии препаратом Мертенил (розувастатин), производимым компанией «Гедеон Рихтер», на липидный спектр и биохимические показатели крови больных ИБС в условиях традиционной медицинской практики.
В исследование были включены 50 пациентов с ИБС (29 женщин и 21 мужчина), средний возраст которых составил 65,4±10,0 лет (67,8±10,0 и 62,1±11,0 лет у женщин и мужчин соответственно).
Подавляющее большинство больных страдали артериальной гипертензией. Все пациенты получали комбинированную антигипертензивную, антиангинальную, антитромботическую терапию (β-адреноблокаторы, нитраты, антагонисты рецепторов к ангиотензину II, блокаторы кальциевых каналов, диуретики, ингибиторы ангиотензинпревращающего фермента, ацетилсалициловую кислоту). Критериями исключения служили прием гиполипидемических препаратов менее чем за месяц до включения в исследование; повышение уровня печеночных трансаминаз или креатинкиназы более чем в 2 раза от нормальных значений.
Исходно и через 4 недели приема Мертенила в дозе 10 мг/сут измеряли массу тела, частоту сердечных сокращений, артериальное давление; регистрировали ЭКГ, проводили общий и биохимический анализ крови. Определяли уровни общего ХС, ХС ЛПВП, триглицеридов (ТГ), АСТ и АЛТ, креатинкиназы, глюкозы, общего билирубина, креатинина. Содержание ХС ЛПНП в сыворотке крови вычисляли по формуле Фридвальда (1972): ХС ЛПНП=ХС – ХС ЛПВП – (ТГ/2,2) ммоль/л.
Результаты
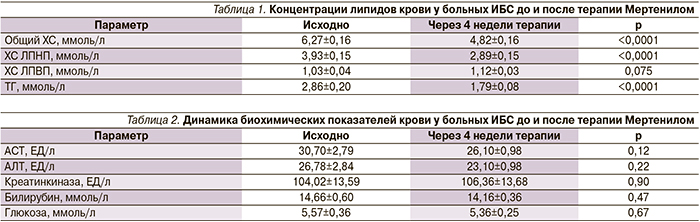
На фоне приема препарата Мертенил в дозе в дозе 10 мг/сут за 4 недели отмечено достоверное снижение концентраций общего ХС (на 23%), ТГ (на 37%), ХС ЛПНП (на 27%) и повышение уровня ХС ЛПВП на 9% (табл. 1). Целевого уровня ХС ЛПНП (<2,6 ммоль/л) удалось достичь 21 (42%) пациенту.
Прием розувастатина в дозе 10 мг/сут удовлетворительно переносился всеми больными, не было отмечено каких-либо побочных явлений, а также существенного изменения уровней печеночных трансаминаз, креатинкиназы, билирубина и глюкозы крови (табл. 2).
На протяжении всего исследования характер жалоб пациентов не изменился, данные физикального обследования и результаты ЭКГ в динамике не отличались от исходных показателей. Полученные нами данные продемонстрировали положительное влияние Мертенила (розувастатина) на липидный спектр крови. Особенно важно отметить, что начальная доза розувастатина 10 мг/сут, принимаемая в течение всего лишь 4 недель, позволила достигнуть целевых значений ХС ЛПНП у 42% больных. Прием препарата Мертенил способствовал быстрой коррекции уровня липидов: ХС ЛПНП и ТГ снизились на 27 и 37% соответственно, а уровень ХС ЛПВП повысился на 9%.
Таким образом, препарат Мертенил (розувастатин) в дозе 10 мг/сут обладает высокой скоростью наступления гиполипидемического действия, а также оптимальным соотношением стоимости и эффективности.



