Распространенность хронических болевых синдромов в обществе составляет от 11,8 до 40,0 % в зависимости от их вида (головные, лицевые боли, боли в спине и пр.) [8]. Однако часто пациент в период обострения болевого синдрома не может найти адекватное средство с учетом соматической патологии и порой вынужден длительное время самостоятельно принимать любой обезболивающий препарат, находящийся в домашней аптечке. Главная проблема не только пациентов, но и врачей при хронических и рецидивирующих головных болях (ГБ) и болевых синдромах другой локализации заключается в выборе эффективного лекарственного средства, имеющего оптимальный профиль безопасности при однократном и повторном применении. Следует отметить, что между подходами административных систем общественного здравоохранения и клиницистов существуют значительные расхождения. Так, организаторы здравоохранения рассматривают проблему ГБ более широко, проводя ее мониторинг в различных популяциях, внедряя соответствующие практические и информационные стереотипы в целях охраны здоровья населения в целом. В то же время невропатологи-клиницисты лечат каждого отдельного пациента от конкретного заболевания. Эти два подхода находятся на почти противоположных полюсах широкого спектра проблем здравоохранения.
Головная боль напряжения
Среди всех ГБ наиболее часто встречаются головные боли напряжения (ГБН) [4]. Впервые упоминания о ГБ, клинически напоминающих ГБН, появились в медицинской литературе во второй половине XIX в. Считалось, что эти боли наблюдаются у людей исключительно умственного труда или страдающих истерией и ипохондрией. Их лечение включало широкий спектр воздействий: от холодных ванн и напряженной физической активности до принятия настоев опия или марихуаны. В начале XX в. такую ГБ стали обозначать как “мускулярный ревматизм” головы, тем самым предполагая наличие нарушений функции мышц головы в патогенезе данного страдания.
Другими синонимами ГБН были:
• стрессогенные ГБ;
• идиопатические ГБ;
• эссенциальные ГБ;
• ГБ напряжения мышц скальпового апоневроза.
Во всех этих названиях отражается сущность ГБН, которую определяют как ГБ, возникающую в ответ на психическое напряжение в результате острого или хронического стресса. При этом психическое напряжение может сочетаться с напряжением лобных, височных, затылочных или шейных мышц. Однако, несмотря на длительные исследования, точные причины и механизмы развития ГБН до конца не выяснены и продолжают оставаться предметом изучения. ГБН возникает сразу после действия провоцирующих ее факторов, таких как неприятности на работе, плохая погода (метеолабильность) и т. д. Это обстоятельство также позволяет отличать ГБН от мигрени, при которой боль развивается уже после того, как стресс прошел, например в конце рабочей недели – “мигрень выходного дня”.
Причины ГБН подразделяются на физические и психологические. Физические причины установить легко, т. к. в большинстве случаев они представляют собой факторы окружающей среды. Это, в частности, недостаточно подвижный образ жизни. Если вы проводите рабочий день за письменным столом в душном помещении, забываете об обеде – вы на пути к тому, чтобы вернуться домой с мучительной ГБ. Важным фактором является также неправильная осанка при сидении.
Однако в большинстве случаев ГБН развивается под воздействием психологических факторов, к числу которых относятся:
• стресс;
• тревога;
• подавление гнева;
• утомление;
• чувство вины и несоответствия каким-либо требованиям;
• низкая самооценка;
• одиночество;
• необходимость достижения успеха.
Все это может приводить к развитию ГБ, являющейся реакцией на события, происходящие в жизни пациента. Нереалистичные ожидания чего-либо от самого себя или окружающих, переезд на другую квартиру, смена работы, болезнь кого-то из членов семьи – все это создает избыточную эмоциональную нагрузку.
В последнее время в генезе хронических форм ГБН обсуждаются нарушения в системах проведения и контроля боли, когда даже после ликвидации провоцирующей ее причины человек продолжает испытывать ГБ. Так, постоянное мышечное напряжение вызывает каскад биохимических изменений, приводящих к повышению чувствительности структур мозга к болевому раздражению и закреплению имеющихся нарушений. Исходя из этого, поиск эффективного и безопасного для пациента метода лечения ГБ является актуальной проблемой.
НПВС в лечении болевых синдромов
Нестероидные противовоспалительные средства (НПВС) являются препаратами первого ряда лечения заболеваний, сопровождающихся болевым синдромом. При выборе препарата из этого класса необходимо учитывать выраженность побочных эффектов представителей разных групп НПВС. Основным побочным действием неселективных НПВС является высокий риск развития нежелательных явлений со стороны желудочно-кишечного тракта (ЖКТ). Установлено, что на фоне приема НПВС могут развиваться поражения любого отдела ЖКТ – от нижней трети пищевода (рефлюкс-эзофагит) до дистальных отделов толстого кишечника (энтеропатия). Но наиболее часто отмечаются поражения антрального отдела желудка и луковицы двенадцатиперстной кишки. При применении НПВС у 30–40 % больных отмечаются диспепсические расстройства, у 10–20 % – эрозии, язвы желудка и двенадцатиперстной кишки, у 2–5 % – кровотечения и желудочно-кишечные перфорации [4–6]. Факторами риска развития НПВС-гастропатий являются возраст старше 60 лет, женский пол, курение, злоупотребление алкоголем, наличие в анамнезе заболеваний ЖКТ, сопутствующий прием глюкокортикоидов, иммуносупрессантов и антикоагулянтов, длительная терапия НПВС, высокие дозы или одновременный прием двух и более препаратов этой группы. Наиболее выраженным гастротоксическим действием среди НПВС обладают ацетилсалициловая кислота, индометацин, пироксикам, кетопрофен и этодолак. Больным, имеющим в анамнезе эрозивно-язвенные заболевания ЖКТ, использовать эти препараты необходимо с большой осторожностью. Наименьшее влияние на слизистую оболочку ЖКТ из числа НПВС оказывают препараты ибупрофена. Даже в дозировке, содержащей 400 мг активного вещества, ибупрофен обычно вызывает лишь незначительные диспепсические расстройства и в целом характеризуется хорошей переносимостью.
С целью сведения к минимуму ульцерогенного действия НПВС в настоящее время рекомендуется комбинирование их приема с ингибиторами протонной помпы.
К побочным эффектам НПВС относят и нефротоксическое действие. Факторами риска нефротоксичности являются возраст старше 65 лет, цирроз печени, предшествующая почечная патология, снижение объема циркулирующей крови, подагра, атеросклероз, сопутствующий прием диуретиков, застойная сердечная недостаточность, артериальная гипертензия (АГ). С точки зрения воздействия на почки ибупрофен также характеризуется высокой степенью безопасности.
В связи с тем, что НПВС часто используют у пациентов пожилого возраста с АГ, очень важно учитывать влияние препаратов этой группы на артериальное давление (АД). Доказано, что НПВС обладают гипертензивным действием различной степени выраженности. Этот эффект обусловлен несколькими механизмами: снижением натрийуреза за счет подавления фильтрации и усиления проксимальной канальцевой реабсорбции ионов натрия; повышением почечной резистентности за счет угнетения синтеза простагландинов, усиливающих почечный кровоток; стимуляцией высвобождения норадреналина из нервных окончаний; снижением клубочковой фильтрации и почечного кровотока, активацией ренин-ангиотензиновой системы, повреждением паренхимы почек (“анальгетическая нефропатия”); увеличением секреции эндотелина. Факторами риска гипертензивного действия НПВС являются пожилой возраст, застойная сердечная недостаточность, реноваскулярная АГ, цирроз печени. При наличии этих факторов не следует использовать пироксикам, фенилбутазон, индометацин, рофекоксиб и предпочтение стоит отдавать препаратам, оказывающим минимальное действие на АД, например ибупрофену и нимесулиду.
Таким образом, залогом проведения эффективной и безопасной фармакотерапии НПВС у каждого больного являются знание выраженности побочных эффектов каждого препарата этого класса, что позволяет врачу избегать их развития.
В последние годы арсенал НПВС значительно увеличился: появились новые перспективные лекарства с благоприятным профилем эффективности и безопасности. Многие НПВС выпускаются в различных лекарственных формах: таблетках (включая ретардные), суппозиториях, суспензиях, каплях, растворах для инъекционного введения, кремах, мазях и гелях, в комбинациях с препаратами других групп. Это существенно расширяет терапевтические возможности врача, позволяет подобрать адекватное лечение с оптимальным соотношением пользы и риска и максимально его индивидуализировать.
Одним из перспективных комбинированных анальгетиков является препарат Новиган, представляющий собой сочетание НПВС ибупрофена (400 мг), папавериноподобного спазмолитика периферического действия питофенона гидрохлорида и холинолитика с центральным и периферическим механизмами фенпивериния бромида.
Все компоненты Новигана обладают различными механизмами действия, потенцируют спазмолитический и обезболивающий эффекты друг друга. Ибупрофен, как и все другие НПВС, ингибируя простагландинсинтетазу, снижает синтез простагландинов, отвечаюших за развитие боли, воспаления и лихорадки. Противовоспалительное действие ибупрофена заключается также в стабилизации клеточной мембраны и белков, угнетении лейкоцитарной адгезии и хемотаксиса, ингибировании продукции супероксидного иона. Анальгетический эффект ибупрофена выше, чем у пропоксифена и аспирина.
У женщин с первичной дисменореей ибупрофен, снижая повышенный уровень простагландинов в матке, уменьшает внутриматочное давление и частоту маточных сокращений. Кроме того, ибупрофен препятствует синтезу тромбоксана, вызывающего агрегацию тромбоцитов.
Питофенон как папавериноподобный препарат действует на гладкомышечную мускулатуру полых органов, расслабляя ее. Фенпивериний, блокируя м-холинорецепторы, также расслабляюще действует на гладкомышечные клетки.
Новиган быстро абсорбируется в ЖКТ, максимальные концентрации его компонентов в плазме достигаются в течение 1–2 часов. Элиминация наступает так же быстро; период полужизни – около 2 часов. Если Новиган принимается после еды, всасывание заметно уменьшается и замедляется, при этом пиковые концентрации в плазме не достигаются, хотя биодоступность препарата существенно не снижается. Антацидные препараты, содержащие магний и алюминий, также не уменьшают биодоступность Новигана.
Практически вся принятая внутрь доза ибупрофена выделяется с мочой в виде метаболитов (более 90 %) в пределах 24 часов. Небольшая часть выделяется с желчью. В плазме ибупрофен прочно и интенсивно связывается с белками. Концентрация свободного ибупрофена не превышает 20 % принятой дозы. В связи с этим не происходит значительного взаимодействия с другими лекарствами.
Собственное исследование
Целью настоящей работы, рандомизированного открытого сравнительного исследования, явилось изучение эффективности и безопасности препаратов Новиган и МИГ 400 у пациентов с ГБН, а также сопутствующей соматической патологией в условиях неврологического стационара.
Материал и методы
В исследовании участвовали 45 пациентов, страдающих периодическими ГБН и имеющих следующую соматическую патологию: дорсопатии различных отделов позвоночника, АГ лабильного течения, заболевания ЖКТ (хронический панкреатит, желчнокаменная болезнь).
Критерии включения:
• ГБН в сочетании с соматической патологией и другими болевыми синдромами с интенсивностью не менее 5 баллов по визуально-аналоговой шкале (ВАШ);
• возраст от 40 до 60 лет.
Критерии исключения:
• неадекватное поведение пациента;
• непереносимость НПВС;
• язвенная болезнь с наличием симптомов диспепсии;
• вторичная или злокачественная АГ (3-й степени, III стадии);
• тяжелые нарушения ритма сердца, требующие дополнительной антиаритмической терапии;
• тяжелые бронхообструктивные заболевания;
• декомпенсированный сахарный диабет;
• индивидуальная непереносимость исследуемых препаратов.
Основную группу составили 30 пациентов с ГБН, которые в качестве анальгетической и спазмолитической терапии получали Новиган внутрь по 400 мг в течение пребывания в стационаре (средний койко-день – 14,8 дня).
Контрольную группу составили 15 больных с ГБН, принимавших препарат МИГ 400, достоверно не отличавшихся от основной группы по длительности заболевания, возрасту и интенсивности боли по ВАШ.
Средний возраст больных составил 54,5 года, средняя интенсивность боли по ВАШ – 5,86 балла.
Оценка интенсивности ГБН по ВАШ (по 10-балльной шкале) проводилась пациентом и врачом до назначения первой дозы оцениваемых препаратов в течение первого часа после ее приема, а затем через 2, 3, 4, 5 и 6 часов в первый день исследования. Оценку интенсивности ГБН также проводили на 2-й, 3-й, 4-й, 5-й и завершающий дни исследования. Параллельно определили степень ограничения повседневной активности больных в стационаре из-за цефалгии (по данным субъективной оценки пациентом).
Результаты
Достоверное снижение интенсивности ГБН в основной группе отмечено уже к 25-й минуте (3,70 ± 1,94 балла) после приема первой дозы Новигана (см. рисунок), тогда как в контрольной группе (прием препарата МИГ 400) – только к 40-й минуте (4,50 ± 1,96 балла).
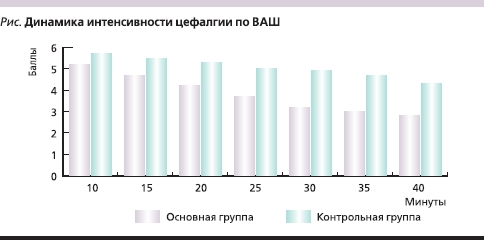
К концу первого дня терапии у 15 (50,0 %) пациентов основной группы и у 4 (26,6 %) больных контрольной группы отмечено полное отсутствие болевого синдрома. По окончании исследования оценивалась эффективность применявшихся препаратов. Хорошая эффективность Новигана, по мнению врачей, отмечена у 15 пациентов основной группы (50 %), удовлетворительная – у 14 (46, 7 %), неудовлетворительная – у 1 (3,3 %). Лучшая динамика ГБН у пациентов основной группы в сравнении с контрольной отмечена у пациентов с сопутствующей АГ и патологией ЖКТ. Достоверное (p < 0,05) уменьшение ограничения повседневной активности у пациентов, получавших Новиган, отмечено уже к 3-му дню пребывания в стационаре. При этом на 2-й день терапии повседневную активность из-за цефалгического синдрома в сочетании с сопутствующей соматической патологией (дорсопатией и т. д.) в основной группе ограничивали 53,3 % пациентов, на 3-й – 23,3 %, а на 4-й и 5-й дни – 3,3 %. У пациентов контрольной группы соответствующие показатели составили: на 2-й день – 60,0 %, на 3-й – 26,6 %, на 4-й и 5-й дни – 13,3 %.
Нежелательные побочные эффекты в период лечения отметили 3 (10 %) пациента в основной и 3 (20 %) – контрольной группах. В основной группе они проявились болью в эпигастральной области, изжогой и ощущением горечи во рту (каждый симптом у одного пациента). В контрольной группе в двух случаях развивалась боль в эпигастральной области и у одного больного – изжога. Все нежелательные явления, как правило, исчезали к моменту завершения исследования и не потребовали дополнительного лечения.
Обсуждение
Полученные в нашей работе результаты подтвердили эффективность и безопасность применения комбинированного анальгетика Новиган в лечении ГБН у больных с сопутствующей соматической патологией. Достоверное анальгетическое действие препарата отмечается уже после приема первой дозы (в течение первых 25 минут). Стойкий противоболевой эффект Новигана, по оценке самих пациентов, достигался на 3-и сутки приема препарата. В целом при применении Новигана достигалось более быстрое и выраженное ослабление ГБН, чем при использовании монотерапии ибупрофеном (МИГ 400).
В ходе исследования были зарегистрированы незначительные побочные эффекты, характерные для группы НПВС, не требующие медикаментозной коррекции и отмены Новигана. Следует отметить: побочные явления при применении Новигана возникали даже реже, чем в контрольной группе, получавшей препарат МИГ 400. С учетом новых экспериментальных данных, о которых сказано выше, можно ожидать, что в перспективе комбинированные анальгетики со спазмолитическим компонентом займут достойное место в лечении различных болевых синдромов. Комбинация анальгетика со спазмолитиками может быть рекомендована при высокой интенсивности цефалгии скелетно-мышечного генеза и в амбулаторных условиях наряду с другими безрецептурными НПВС.
Заключение
Таким образом, Новиган является эффективным препаратом для лечения цефалгического синдрома скелетно-мышечного генеза, воздействующим на основные механизмы его развития. Он превосходит МИГ 400 по скорости наступления обезболивающего эффекта, что связано, очевидно, как с наличием спазмолитического компонента, так и с фармакокинетическими особенностями препарата. Важно отметить выявленный в ходе исследования благоприятный профиль безопасности Новигана.
Новиган может эффективно применяться в виде коротких курсов при ГБН и в комплексном лечении болевых синдромов другой локализации, в патогенезе которых присутствует мышечно-тонический компонент. Наличие у Новигана сочетанных обезболивающего и спазмолитического эффектов позволяет использовать его у пациентов с соматической патологией.



