Введение
Зуд (лат. pruritus) представляет собой клинический феномен, относящийся к регистру патологических телесных сенсаций, в описательном плане определяемый как ощущение, сопровождающееся стремлением расчесывать кожу [1]. Это одна из самых частых жалоб пациентов с заболеваниями кожи, значительно снижающая качество жизни пациентов при хроническом течении.
Классификации зуда
Хотя зуд рассматривается прежде всего как проявление, наиболее широко представленное в дерматологической практике (согласно доступным эпидемиологическим данным, 35% дерматологических больных страдают от зуда) [2], все многообразие причин, способных обусловливать возникновение обсуждаемого симптома, не исчерпывается кожной патологией. Это положение находит подтверждение в современных этиологических классификациях зуда. Наряду с дерматологическим или пруритогенным (вызванным кожными заболеваниями: атопическим дерматитом, экземой и др.) принято выделять также системный (детерминированный патологией внутренних органов, например первичным биллиарным циррозом, хронической почечной недостаточностью, болезнью Ходжкина и др.), неврологический/невропатический/нейрогенный (вызванный поражением, компрессией, травмой нервных стволов), психогенный/функциональный/идиопатический/соматоформный зуд (обусловленный психической патологией), многофакторный (при сочетании двух и более вышеперечисленных причин) и зуд неясной этиологии, при котором не удается определить его причину [3–7].
R. Twycross et al. была предложена классификация зуда [8] в зависимости от его происхождения. Пруритоцептивный зуд, развивающийся на фоне воспаления, сухости или других явно присутствующих патологических изменений кожи, например при экземе, атопическом дерматите, чесотке. Невропатический зуд, обусловленный анатомическими нарушениями в центральной или периферической нервной системе, например при постгерпетической невралгии и опухолях центральной или периферической нервной системы. Нейрогенный зуд, имеющий центральное происхождение в отсутствие признаков патологии нервной системы. Таковым является зуд, развившийся в ответ на действие циркулирующих пруритогенных веществ, например при холестазе, и зуд вследствие центрального возбуждения или патологического процессинга афферентной сенсорной информации с периферии. Психогенный зуд, вызванный психологическими факторами и также наблюдающийся при дерматозойном бреде или тактильных галлюцинациях.
Международным форумом по изучению зуда (IFSI) предложена его клиническая классификация с выделением нескольких групп.
К первой группе отнесен зуд на фоне тех или иных дерматозов, включая воспалительные и инфекционные заболевания кожи, аутоиммунные реакции, генодерматозы, дерматозы беременных и лимфомы кожи.
Вторая группа включает зуд здоровой кожи либо зуд, связанный с системным, неврологическим или психосоматическим заболеванием. Пациенты этой группы страдают от зуда кожи в отсутствие высыпаний на коже. Среди системных заболеваний, сопровождающихся зудом, следует упомянуть эндокринные и метаболические расстройства, инфекции, гематологические и лимфопролиферативные заболевания, солидные опухоли и зуд, вызванный приемом лекарственных препаратов.
Третья группа включает хронические экскориации. Здесь кожный зуд неизменно приводит к расчесыванию и трению кожи, соответственно, к ссадинам, коркам, лихенификации, папулам и узелкам. У этих пациентов заметная царапина отметины, и зуд у них продолжается уже давно – иногда даже годы.
Этиология
Несмотря на то что в упомянутых систематиках учитывается гетерогенность кожного зуда, внимание исследователей к перечисленным выше вариантам распределено неравномерно. Множество работ посвящено прежде всего пруритогенному и системному кожному зуду. Напротив, значительно меньше публикаций касается зуда, вызванного психической/неврологической патологией, что может указывать не недостаточное внимание к проблеме.
Несмотря на немногочисленность обсуждаемых публикаций, обращает на себя внимание разнообразие психической/невологической патологии, сопровождающейся зудом. В литературе приводятся характеристики «психического» зуда при депрессиях [9], истерических конверсионных расстройствах [10] соматоформных [11] и коэнестезиопатических синдромах [12, 13], а также невропатического зуда при опоясывающем герпесе [14, 15], тригеминальном трофическом синдроме [16–18], спинальных поражениях вследствие сирингомиелии, опухолевого роста, рассеянного склероза, травмы, синдрома Браун–Секара [19–23], радикулопатиях в форме «брахиорадиального зуда» и «парестетической ноталгии» (notalgia paresthetica) [24–27], «полиневропатии тонких волокон» [28].
Наряду с перечисленными психопатологическими и неврологическими расстройствами имеются указания на то, что зуд может быть проявлением эпилепсии, рассматриваемой современными авторами как нейропсихиатрическое заболевание [29]. Однако описания зуда при эпилепсии ограничиваются казуистикой1. Единственной доступной публикацией, посвященной эпилептическому зуду, является работа J. Facione et al. (2010), представляющая собой анализ случая заболевания у ребенка 8 лет, страдавшего от диффузного зуда, впервые возникшего за 2 месяца до обращения за медицинской помощью [30]. Расстройство манифестировало внезапно, когда во время урока мальчик поднялся со своего места и начал с ожесточением расчесывать кожу всего тела (за исключением лица), а затем так же внезапно вернулся на свое место. При медицинском осмотре на коже коленных и локтевых сгибов были обнаружены следы расчесов – экскориации. Детальное параклиническое обследование позволило исключить кожную или системную патологию, включая паразитарные и инфекционные заболевания, способные вызывать зуд. Заподозрить неврологическую обусловленность симптома и поставить предварительный диагноз исследователям удалось клинически, когда во время одной из консультаций у ребенка развился эпилептический приступ – сложный парциальный двигательный припадок. Приступу предшествовала аура (жалобы на покалывание в носу), вслед за которой развился пароксизм: ребенок запрокинул голову, возникли хрипы в горле, судороги в мышцах рук, затем последовал гипертонус конечностей при выпрямленном корпусе. Стоя, пациент стал яростно расчесывать все тело, что также сопровождалось стереотипными расчесывающими движениями рук в воздухе. Во время припадка, который длился около минуты, ребенок был без сознания. После внезапного окончания приступа была выполнена электроэнцефалограмма (ЭЭГ), в результате чего зарегистрирована типичная эпилептическая активность с характерными зубцами, особенно выраженная в области левой лобной доли. Диагностирована парциальная лобная идиопатическая эпилепсия, назначена терапия карбамазепином с эффектом.
Таким образом, спектр этиологических факторов зуда широк. И поскольку тесная связь кожи и нервной системы разносторонне проиллюстрирована во множестве исследований, в настоящее время общепризнанно влияние стрессогенных воздействий и особенностей психического статуса пациента, включая наличие широкого спектра психических расстройств, на формирование ощущения зуда у пациента. Морфологическим субстратом, реализаущим стрессогенные воздействия на уровне кожи, являются нервные волокна и широкий спектр нейромедиаторов, нейропептидов и их рецепторов, расположенных не только на нервных, но и на других клетках кожи (эпидермоцитах, тучных клетках, клетках сосудистой стенки и др.). Поступление сигнала от нервных волокон приводит к стимуляции выброса нейромедиаторов и нейропептидов, в свою очередь активизирующих выделение провоспалительных цитокинов, вещества Р и других компонентов, инициирующих развитие или усугубляющих воспалительные процессы в коже, а также провоцирующих или усиливающих ощущение зуда и жжения в коже. Косвенным, но весьма очевидным подтверждением участия нервной системы в развитии воспалительных зудящих дерматозов служат случаи регресса высыпаний после травматического повреждения нервных волокон или пареза (31–33).
И наоборот, хронически протекающие высыпания на коже, сопровождающиеся интенсивным зудом, нарушающим сон и значительно снижающим качество жизни пациента, способствуют формированию или усугублению различных нозогенных реакций и вторичных психических расстройств. Таким образом, замыкается патологический круг, усугубляющий течение как заболевания кожи, так и сопутствующего психосоматического расстройства.
Для прерывания этого замкнутого круга проводятся фундаментальные исследования механизмов формирования ощущений зуда как при дерматозах, так и при психосоматических расстройствах, в которых выявляются потенциальные мишени для последующей противозудной терапии патологических состояний кожи. Например, гистамин и его рецептор играют центральную роль при формировании зуда при крапивнице. Протеинкиназы (и соответствующие рецепторы PARs) являются медиаторами зуда при атопическом дерматите и акне. Субстанция Р (и рецептор нейрокинина 1) вовлечена в формирование зуда при атопическом дерматите, Т-клеточной лимфоме кожи и псориазе. Термальные рецепторы TRP опосредуют формирование сигналов о зуде при невропатическом зуде и псориазе. Интерлейкин-31 (ИЛ-31) и цитокиновые рецеторы к ИЛ-31 играют важную роль в формировании зуда при атопическом дерматите и Т-клеточной лимфоме кожи.
Принципы терапии
Соответственно, для коррекции воспаления и зуда при различных заболеваниях и расстройствах, сопровождающихся выраженным зудом, используются различные лекарственные препараты, воздействующие на те или иные патогенетически значимые мишени (см. таблицу). Многие годы основным противозудным препаратом служили антигистаминные. Однако в настоящее время спектр лекарственных препаратов с противозудным эффектом существенно расширяется [34]. Большинство из этих лекарственных молекул исходно создавались для достижения противовоспалительного эффекта, а уменьшение ощущения зуда стало дополнительным их положительным свойством.
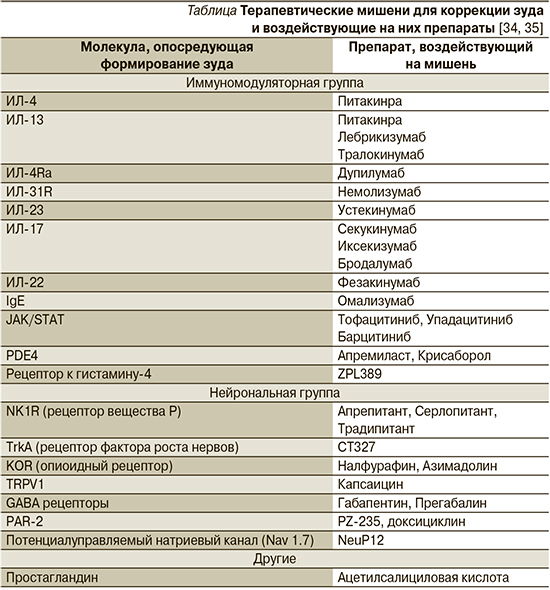
Например, агонисты и антагонисты катионных каналов TRP стали перспективным средством борьбы с зудом, поскольку TRPV1, TRPM8, TRPA1 и TRPV3 участвуют в развитии зуда (при воздействии гистамина, каннабиноидов, гипертермии, гиперацидных условий), вызывая высвобождение пруритогенных нейропептидов, включая вещество P [35]. Наружное нанесение капсаицина (0,025–0,3%) активирует и со временем истощает каналы TRPV1, что доказано, уменьшая зуд при невропатическом зуде, узловом пруриго, заболеваниях почек. Однократное применение пластыря с капсаицином 8% избавляет от невропатического зуда на 85–100%, эффект сохраняется в течение года.
Еще одной новой мишенью для противозудной терапии стала фосфодиэстераза-4 (ФДЭ-4), которая присутствует в тучных клетках, эозинофилах, нейтрофилах, макрофагах и влияет на развитие иммунных реакций, опосредованных Т-хелперными клетками 1-го типа. Наружный ингибитор ФДЭ-4 крисаборол оказывает противовоспалительный и противозудный эффекты. В исследованиях 2-й фазы у подростков со среднетяжелым атопическим дерматитом 2%-ная мазь крисаборола уменьшала зуд на 79% при нанесении дважды в сутки [36]. Прием системного ингибитора ФДЭ-4 апремиласта также сопровождался вырженной редукцией зуда и улучшением качества жизни при бляшечном псориазе [37].
Поскольку содержание фактора роста нервов (ФРН), обеспечивающего развитие нервных волокон и поддержание иннервации кожи, в очагах поражения при атопическом дерматите и псориазе повышено и коррелирует с интенсивностью зуда, он был избран очередной мишенью для создания противозудных молекул. Так, наружный ингибитор ФРН (CT327), подавляющий ФРН путем блокирования его рецептора – тропомиозин-рецепторной киназы А (TrkA), показал выраженный противозудный эффект в рандомизированном двойном слепом исследовании CT327 2-й фазы с ранжированием доз и контролем с основой препарата. В каждой группе до 62% больных отметили уменьшение зуда на 50% по визуальной аналоговой шкале к 8-й неделе терапии [38].
Заключение
Таким образом, несмотря на множество факторов, провоцирующих зуд, спектр средств, позволяющих бороться с этим тяжелым субъективным симптомом, часто встречающимся в дерматологической практике, расширяется и открывает новые перспективы для улучшения качества жизни дерматологических пациентов.



