Известно, что большинство эпизодов боли в спине (БС) бывают недолгими и разрешаются в течение 6 недель [1]. В то же время клинический опыт показывает, что в отсутствие профилактических мероприятий болевой синдром хронизируется [2, 3] и его терапия, несмотря на достижения современной медицины, все еще мало эффективна [4, 5]. Физиотреапия, в т.ч. и лазеротерапия, массаж, спинальные манипуляции, часто применяемые на практике, оказывают незначительный и нестойкий эффект и не превосходят терапию анальгетиками [6]. Поэтому в последние годы вектор клинического внимания стал смещаться в сторону реабилитационно-профилактических аспектов, включающих возможности предотвращения возникновения как новой, так и хронической боли [7, 8] и основанных на принципе преемственного лечения быстрое и безопасное купирование эпизода острой боли с последующим включением профилактических методов, направленных на изменение факторов хронизации, в т.ч. связанных с сердечно-сосудистой системой и опорно-двигательным аппаратом (снижение массы тела и регулярная физическая активность) [9, 10]. Регулярные занятия с техникой динамической мышечной стабилизации (статодинамический стрейчинг на основе йоги и пилатеса в рамках аэробной нагрузки) составляют основу лечения, реабилитации и профилактики БС [11]. Упражнения для повышения силы и выносливости мышц позвоночника помогают пациенту преодолевать кинезиофобию1 гораздо эффективнее, чем анальгетики и обычные физиотерапевтические процедуры [12, 13].
Важность и необходимость преемственного подхода была показана в 6-месячном исследовании, в котором приняли участие 85 пациентов в возрасте от 19 до 55 лет с обострением неспецифической хронической поясничной боли2 из четырех городов России (Москвы, Санкт Петербурга, Твери и Воронежа): у 41 пациента имела место боль в пояснично-крестцовой области (люмбалгия), у 44 пациентов – боль в пояснично-крестцовой и ягодичной областях с иррадиацией в одну их нижних конечностей (люмбоишиалгия). Задача исследования состояла в быстром и безопасном купировании болевого эпизода, активизации пациента и оценки эффективности и безопасности последующих профилактических методов [14].
Материал и методы
Основу лечения обострения болевого синдрома составила ступенчатая терапия нестероидными противовоспалительными средствами (НПВС). В течение 12–14 дней применяли мелоксикам3 в дозе 15 мг/сут (первые 3 дня в/м инъекции, затем пероральная таблетированная форма). Также в комплексную терапию были включены доступные в поликлинических условиях физиотерапевтические процедуры на основе ультразвуковых, электрических колебаний и магнитного поля [18].
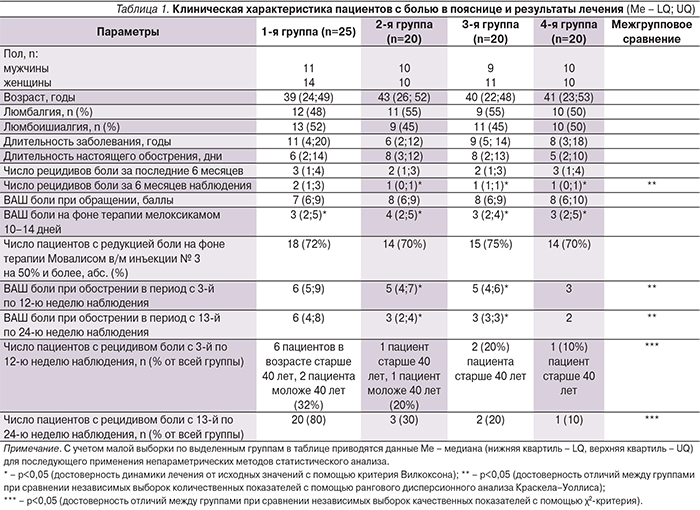
Через 3–5 дней пациентам в комплекс лечения вводили занятия лечебной физической культурой (стандартный комплекс для пациентов с подострой болью в пояснице) в поликлинических условиях (5–10 занятий с частотой 2–3 раза в неделю). Через 12–14 дней пациенты были разделены на четыре группы, сопоставимые по возрасту, полу, длительности болевого анамнеза, локализации, интенсивности и длительности боли, частоте обострений за предшествующие исследованию 6 месяцев, группы, за которыми проводилось 6-месячное наблюдение:
- 1-я группа – 25 больных (11 мужчин и 14 женщин в возрасте от 21 до 53 лет) после курса терапии не придерживались рекомендаций по профилактике рецидивов;
- 2-я группа – 20 пациентов (10 мужчин и 10 женщин в возрасте от 20 до 55 лет) в последующие 6 месяцев наблюдения ежедневно по утрам применяли местносогревающую мазь4 в качестве средства для профилактики рецидива, а также «стартовых» болей, скованности в мышцах, ригидности связочного аппарата [19–20];
- 3-я группа – 20 пациентов (9 мужчин и 11 женщин в возрасте от 21 года до 52 лет) в последующие 6 месяцев активно занимались лечебной физкультурой (ЛФК) с инструктором в специализированных фитнес-группах с частотой 2–3 раза в неделю;
- 4-я группа — 20 пациентов (10 мужчин и 10 женщин в возрасте от 23 до 54 лет) в последующие 6 месяцев ежедневно по утрам применяли местносогревающую мазь4 и активно занимались ЛФК с инструктором в специализированных фитнес-группах с частотой 2–3 раза в неделю.
Динамическая оценка состояния проводилась на 12–14-й день лечения, через 3 и 6 месяцев (12 и 24 недель соответственно) (табл. 1). При возникновении обострения пациенты приходили к врачу и получали соответствующую терапию.
Результаты исследования
На фоне терапии мелоксикамом болевой синдром достоверно снизился у всех пациентов. Не менее чем у 70% больных в каждой группе интенсивность боли снизилась более чем на 50%. В условиях реальной клинической практики ступенчатая схема терапии НВПС в виде трехдневного применения инъекционной формы мелоксикама с последующим переводом пациента на таблетированную форму способствовала значительному клиническому улучшению у пациентов с БС.
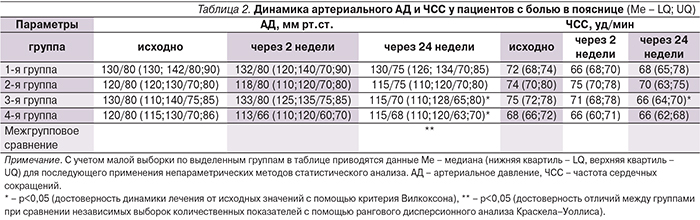
Выбор НВПС препарата основывался на доказательной базе безопасности применения мелоксикама со стороны сердечно-сосудистой системы и желудочно-кишечного тракта [21, 22]. Также учитывалось, что у мелоксикама доказаны наименьшие по сравнению с другими НВПС гепатотоксичность [23] и влияние на почки [24]. В настоящем исследовании у пациентов не выявлены побочных эффектов, отказов от лечения не было. Мы также не отметили негативного влияния на показатели гемодинамики ни в период 14-дневного приема мелоксикама, ни через 6 месяцев (табл. 2).
Значительное положительное влияние НВПС-терапии является важным как для врача, так и для пациента, однако только купирование (редукция) болевого синдрома оказывается недостаточным и необходимость в профилактике рецидивов БС сохраняется [25–27].
В России сложилась ситуация, когда рекомендации по лечению БС сводятся в основном к схемам применения лекарственных препаратов. И врач, и пациент стремятся как можно скорее снять болевые ощущения (объективно повышается качество жизни, но не устраняется причина болезни). И у врача, и у пациента нет желания тратить дополнительные усилия и время на применение нелекарственных методов лечения. При этом увеличивается зависимость пациента от лекарственных средств, формируется установка на привлечение внешних факторов для борьбы с болью, роль личности пациента в этом процессе снижается, роль врача – повышается, зависимость от лекарственных средств трансформируется в зависимость от врачей [28].
Мы также столкнулись с подобной проблемой. На первом визите было установлено, что все пациенты страдали хроническими БС (более года) с периодическими обострениями, которые, как правило, купировались НВПС в сочетании с физиотерапевтическими и манипуляционными методиками. Однако положительный эффект был нестойким, мероприятия по модификации факторов хронизации боли не проводились и/или не соблюдались. Болевой синдром рецидивировал. После очередного рецидива БС и неуспешного его лечения пациенты 1-й группы снова получили стандартные рекомендации: избегать ситуаций, провоцирующих обострение боли, а также резких движений, длительных статических нагрузок, заниматься физкультурой, например плаванием, а также комплексом упражнений, доступным в Интернете или в обучающих брошюрах. Однако рекомендаций они не придерживались, а посещения бассейна или занятия ЛФК в домашних условиях носили нерегулярный хаотичный характер или вообще не выполнялись. В течение ближайших трех месяцев у 8 (32%) пациентов возникли рецидивы боли. В последующие три месяца уже у 20 (80%) пациентов имели место рецидивы боли.
Пациенты 2-й группы после успешной терапии обострения БС получили рекомендации ежедневно в утреннее время наносить на пояснично-крестцовую область местносогревающую мазь. В течение ближайших трех месяцев только у 2 (20%) пациентов возникли рецидивы боли. В последующие 3 месяца только у 3 (30%) пациентов имели место рецидивы боли, что достоверно реже, чем на момент обращения и чем у пациентов 1-й группы. Интенсивность боли при обострении была достоверно ниже. Пациенты отмечали, что их перестала беспокоить скованность в пояснице, движения, которые ранее могли вызывать ощущение боли (например, при пользовании автомобилем, при поднятии тяжестей, при наклонах, в т.ч. при обувании или одевании/снятии носков), не вызывали трудностей выполнения и дискомфорта, а также стали увереннее двигаться и без страха внезапного появления боли при движении. Все это позволяет рассматривать местносогревающую мазь как средство профилактики рецидивов обострения хронической неспецифической БС и преодоления кинезиофобии.
Пациенты 3-й группы после успешного лечения обострения БС были включены в групповые занятия с интруктором-реабилитологом. В течение ближайших трех месяцев только у 2 (20%) пациентов возникли рецидивы боли. При этом интенсивность боли была достоверно ниже. В последующие 3 месяца у 2 (20%) пациентов были зафиксированы рецидивы боли. Интенсивность боли при обострении была достоверно ниже. Субъективно пациенты отмечали увеличение физической активности и амплитуды движений в пояснице, которая не сопровождалась болью.
Пациенты 4-й группы в течение 6 месяцев ежедневно применяли местносогревающую мазь в утреннее время и регулярно занимались с интруктором-реабилитологом. В итоге в течение ближайших трех месяцев только у 1 (10%) пациента был рецидив боли, интенсивность которой была значительно ниже, чем при первом обращении. В последующие 3 месяца только у 1 (10%) пациента был зафиксирован рецидив боли низкой интенсивности. Пациенты отмечали, что утреннее применение местносогревающей мази, особенно в первые недели после обострения, способствовало уменьшению страха возникновения боли на занятиях.
Сравнение динамики выбранных лечебно-профилактических методов показало, что регулярное применение местносогревающей мази в монотерапии оказалось эффективным (особенно при сравнении с 1-й группой, в которой пациенты не применяли никаких методов профилактики обострений) и было сопоставимо с результатами 6-месячных ЛФК занятий (пациенты 2-й группы). Длительное ежедневное применение местносогревающей мази пациентами 2-й группы привело к уменьшению ощущения утренней скованности и жесткости в пояснице, что способствовало преодолению кинезиофобии и повышению активности пациентов в течение всего дня.
Большое значение профилактического применения местносогревающей мази продемонстрировали пациенты 4-й группы, у которых значительно реже по сравнению с пациентами 2-й и 3-й групп имели место рецидивы боли, что позволяет предположить, что утреннее применение мази создает оптимальные условия для последующей дневной активности, что также повышает приверженность проводимой ЛФК. Известно, что на фоне применения местносогревающей мази создаются оптимальные условия для работы мышечно-связочного аппарата, увеличивается амплитуда движений, боль при движениях не беспокоит или ее интенсивность значительно меньше, что способствует преодолению кинезиофобии и позволяет вести активный образ жизни. Именно это составляет основу реабилитации данной группы пациентов, приводит к облегчению хронических болевых состояний при дегенеративных и воспалительных заболеваниях опорно-двигательного аппарата: происходит воздействие на боль, которая объясняется напряженностью и скованностью в мышцах и суставах, что определяет ее высокую эффективность как лечебно-профилактического средства [19, 20, 29].
Выводы
Таким образом, проведенное исследование в очередной раз подтвердило, что лечение пациентов с БС – сложный процесс, успех которого зависит от адекватного воздействия на патогенетические составляющие болевого синдрома. Быстрое и безопасное купирование боли с помощью ступенчатой терапией препаратом мелоксикам – основа анальгетической терапии. Однако не менее важным остаются вопросы реабилитации и профилактики. Регулярные активные упражнения являются одними из наиболее эффективных методов лечения неспецифической БС как в долгосрочной, так и краткосрочной перспективе [30, 31]. Применение местносогревающей мази позволяет подготовить мышечно-связочный аппарат к предстоящим нагрузкам в течение дня, а также повышать эффективность и переносимость проводимой ЛФК-терапии. Подобный комплексный подход к лечению и профилактике не только возникновения, но и обострения хронического болевого синдрома в спине благоприятно влияет на функционирование пациента в целом.



